Что называют цервикальной эктопией шейки матки
Содержание
Что такое цервикальная эктопия шейки матки: симптомы и лечение
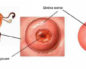
Современные врачи часто парируют таким термином как псевдоэрозия или же ложная эрозия, которая поражает репродуктивную систему женщины. Диагностируют данный патологический процесс у 4 из 10 женщин и по статистике 11% патологий носят врожденный характер. О ней и поговорим далее.
Цервикальная эктопия: понятие проблемы
Цервикальная эктопия представляет собой гинекологическую патологию, которая характерна смещением слоя цилиндрического типа эпителия, выстилающего шейку матки в сам просвет влагалища.
Достаточно часто ее называют псевдоэрозией, хотя с истинной эрозией она не имеет ничего общего, так как целостность тканей в этом случае не нарушается. Хотя с иной стороны эпителий, выстилающий цервикальный канал распространяется на саму наружную часть шейки матки, и выходит за пределы физиологических норм.
Причины
Гинекологи говорят о следующих первопричинах, которые способны спровоцировать патологический процесс.
- Воспаление, спровоцированное инфекцией, передаваемой половым путем — патогенными или же специфическими микроорганизмами и бактериями.
- Частая смена половых партнеров и игнорирование применения средств контрацепции — это создает предпосылки для заражения ЗППП, беременности или же бесплодию.
- Механические травмы. Частые аборты и оперативные вмешательства, сложные роды и травмы — все это приводит к развитию патологического процесса.
- Гормональный дисбаланс также отрицательно влияет на общее состояние репродуктивной системы женщины, провоцируя патологическое изменение эпителиального слоя.
- Слишком ранняя половая жизнь, как и ранние роды, также могут стать причиной травм тканей, эпителия, выстилающего шейку матки, которая еще не сформировалась и является системой незрелой.
Нередко цервикальная эктопия может носить многофакторный в своем проявлении характер, становясь причиной развития псевдоэрозии.
Симптоматика
Если гинеколог диагностируют неосложненную форму течения эктопии — проявления тех или иных симптомов отсутствует. В данном случае женщины могут говорить о незначительных выделениях из влагалища слизи, как результата функционирования желез эпителия.
Но 8 из 10 случаев патология являются не только приобретенной, и осложнена теми или иными заболеваниями. Достаточно часто одновременно развивается воспалительный процесс, сопровожденный характерными симптомами.
Клиническая картина может показывать себя следующей симптоматикой:
- обильные выделения.
- зуд в области наружных половых органов.
- ощущение жжения при посещении туалета и мочеиспускании.
- приступы боли разной интенсивности, локализованная в нижней части брюшины.
Если очаг имеет большие размеры — после полового контакта с партнером могут проявляться кровянистые выделения. Если эктопия появляется после родов, она не имеет каких-либо специфических симптомов и чаще всего диагностируется на осмотре у гинеколога в рамках планового осмотра.
Как эктопия влияет на будущую беременность?
Цервикальный тип эктопии не влияет на будущую беременность и не приводит к нарушению менструального цикла. Если же возникает нарушение менструального цикла по причине гормонального сбоя — врачи могут диагностировать у женщины приобретенный тип бесплодия.
Цервикальная эктопия: хроническая форма заболевание
При возникновении хронической формы цервикальной эктопии диагностируют ее в большинстве своем случайно, на плановом осмотре у гинеколога. Данная форма может долгое время не проявлять себя и не показывать характерную симптоматику.
Как следствие, при отсутствии лечения и перерастает в хроническое течение.
В репродуктивном возрасте такое заболевание может стать причиной бесплодия, если его спровоцировал гормональный дисбаланс.
Диагностика
Диагностика патологического состояния предусматривает такие методы:
- Проведение осмотра пациентки на гинекологическом кресле при помощи системы зеркал, что позволяет выявить красный очаг патологического процесса.
- Проведение цитологии — забор мазка и лабораторное изучение биопата. Это позволит определить злокачественное или доброкачественное новообразование.
- Кольпоскопия — посредством кольпоскопа врач исследует слизистый слой матки и цервикального канала.
Если же патологический процесс осложнен сопутствующими заболеваниями, или же есть подозрение на онкологию — проводят биопсию.
Рекомендуем прочитать — антибактериальный препарат Нолицин 400 мг: инструкция по применению, использование в гинекологии.
Цервикометрия шейки матки при беременности: что это такое и как часто нужно ее делать женщинам? Смотрите ответ здесь.
Гистероскопия матки: venerolog-ginekolog.ru/gynecology/diseases/gisteroskopiya.htmlТакже дополнительно врач может направить женщину на такие исследования:
- сдача мазка на микрофлору.
- проведение бактериологического посева.
- проведение анализа ПЦР на предмет выявления половых инфекций.
Если же диагностирован сбой менструального цикла, женский тип бесплодия — пациентку направляют на определение уровня гормонального статуса, а также проведение УЗИ.
Лечение
Если диагностирована осложненная форма цервикальной эктопии — применяют один из нескольких вариантов лечения, с учетом характера осложнения. В самом начале прописывают противовоспалительные составы, подбирается индивидуально контрацептив. При диагностировании гормональных отклонений — проводится их лечение.
Также в рамках лечения эктопии, врачи могут применять самые разные терапии:
- лазаротерапия.
- криотерапия.
- радиоволновая хирургия.
- диатермокоагуляция, которая купирует воспалительный процесс, протекающий в полости и шейке матки.
Если говорить о лечении неосложненной формы эктопии — последняя не нуждается в лечении, поскольку часто может проходить сама по себе. В этом случае женщина стоит на учете врача гинеколога и постоянно наблюдается у специалиста.
Профилактика
В рамках профилактических мер эктопии — главное своевременно диагностировать патологический процесс и пройти курс лечения. Потому так важно регулярно проходить гинекологический осмотр, где не менее важна и коррекция гормонального фона и укрепление иммунитета.
Со своей стороны женщина должна всегда соблюдать культуру сексуальных отношений, не менять часто половых партнеров и всегда применять средства контрацепции, что позволит исключить нежелательную беременность и последующие аборты, ЗППП.
: цервикальная эктопия шейки матки что это такое?
Источник: http://venerolog-ginekolog.ru/gynecology/diseases/tservikalnaya-ektopiya.html
Эктопия шейки матки (псевдоэрозия)
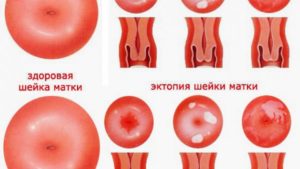
Диагноз, эктопия шейки матки обычно ставится в репродуктивном возрасте, но патология может возникать и у нерожавших. После того, как женщина узнает о своей проблеме, возникает справедливый вопрос – что это такое, нужно ли лечение, опасно или нет.
Что такое эктопия
Эктопией или эндоцервикозом называют атипическое расположение клеток кубического (цилиндрического) эпителия в эндоцервикальном канале. Патология не является опасной для жизни, но повышает риск развития онкологии. Иначе эктопия называется псевдоэрозией.
Болезнь выявляется у 40% девушек молодого возраста. В некоторых случаях патология врожденная и пропадает самостоятельно после 40 лет. Многие врачи уверены, что это нормальное состояние, но при неблагоприятных факторах псевдоэрозии шейки матки начинают прогрессировать.
Причины возникновения
До сих пор досконально неизвестно, почему возникает заболевание, к причинам относится:
- Гормональный сбой.
- Инфекционные заболевания.
- Наследственность.
- Травматические факторы.
- Воспалительные процессы.
- Роды, поздние или слишком ранние.
- Неудовлетворение половой жизнью.
- Прием оральных контрацептивов.
- Аборты, выскабливания.
Примечательно, что патология часто встречается при фиброме, гиперплазии, нарушении менструального цикла, эндометриозе и других патологических состояниях.
Классификация эктопии шейки матки
Бывает врожденная эктопия шейки матки и приобретенная.
По течению различают осложненную псевдоэрозию и неосложненную, а по клеточному составу тканей болезнь разделяют на такие виды:
- Железистая псевдоэрозия шейки матки – воспалительный процесс, при котором обнаружатся много железистых структур. Цилиндрический эпителий цервикального канала и есть железистая структура, так как его клетки способны выделять секрецию;
- Эпидермизирующаяся – представляет собой очаги плоского эпителия вместе с цилиндрическим. Процесс с эпидермизацией не требует лечения, так как сам затягивается.
- Папиллярная – патологию еще называют железисто-сосочковая псевдоэрозия шейки матки. Вид подразумевает разрастание цилиндрического эпителия в виде сосочков, которые располагаются на поверхности шейки.
Также, различают цервикальную эктопию с плоскоклеточной метаплазией. Вид подразумевает наличие признаков воспалительного процесса с большим количеством желез с ходами.
Стадии эпителизации
Эктопия приобретенного характера развивается на фоне истинной эрозии, которая возникает из-за поражения шейки вирусами, бактериями и грибками. Заживление происходит неправильно, и соседние клетки замещаются на цилиндрические.
К первой стадии эпителизации относится разрастание кубического эпителия, из-за чего образуются эрозионные железы (железистая эктопия). Длится процесс несколько лет, затем воспаление спадает, а на месте нетипичных клеток появляется плоский эпителий.
Если патология прогрессирует, протоки желез блокируются секрецией, возникает киста, которая инфицируется и воспаляется. Часто возникает эпидермизация – обратное развитие эктопии. На этом этапе наблюдается замещение цилиндрического эпителия на плоский многослойный.
Диагностика эктопии
Обычно эктопия выявляется случайно, для подтверждения диагноза гинекологи используют дополнительные методы. Применяется расширенная или обычная кольпоскопия (https://matkamed.ru/eroziya/kolposkopiya-pri-erozii), при которой врач выявляет пораженный участок под увеличением кольпоскопа.
Помимо этого, проводятся следующие исследования:
- Анализ крови на гормоны.
- Гистологический анализ для исключения онкологического процесса.
- Микроскопическое исследование на флору, вирус папилломы, грибки и другую инфекцию.
- Пробы Шиллера.
- УЗИ-диагностика малого таза.
Врач опрашивает пациентку, узнает о жалобах, проводит физикальное исследование. После того, как эктопия цилиндрического эпителия подтверждена, назначается адекватное лечение.
Симптомы
Каждая женщина должна знать, какие симптомы у эктопии шейки матки.
Обычно заболевание протекает бессимптомно, а первые признаки появляются после начала воспаления.
Женщина отмечает:
- Необычные выделения;
- Дискомфорт при сексе и после него.
- Длительную, обильную менструацию.
- Отсутствие беременности.
- Боли при половом контакте.
- Кровь после секса.
- Бели в большом количестве.
Неосложненная эктопия шейки матки протекает бессимптомно, если же возникают какие-либо признаки болезни, желательно показаться специалисту, чтобы исключить угрозу для здоровья.
Надо ли лечить?
При неосложненной форме лечение не требуется. Если же диагностирована осложненная форма, женщина проходит курс противовоспалительными и противовирусными препаратами, врач устраняет гормональные нарушения и корректирует иммунитет.
После того, как инфекция устранена, эрозия прижигается любым выбранным методом. Надо ли лечить эктопию, определяет врач. При этом учитывается много факторов, поэтому женщина обязательно должна показаться гинекологу, особенно если присутствуют кровянистые выделения и боли.
Лекарственные препараты
Консервативная терапия подразумевает удаление эктопии химическими препаратами. Для обработки пораженного участка используется специальный раствор или Ваготил и Солковагин. Ими пропитается ватный тампон, который вводится во влагалище.
Оба препарата не вызывают побочных реакций, компоненты хорошо переносятся, рубцы не появляются, а шейка не деформируется. Вещества разъедают патологические клетки, а на их месте появляются здоровые.
Народная медицина
Женские болезни нередко излечиваются народными рецептами, эктопия не исключение. Важно понимать, что такие методы применяются при легкой форме патологии, и как дополнительная терапия.
Для лечения используется спринцевание настойкой календулы и пропитка тампонов облепиховым маслом. Ингредиенты обладают ранозаживляющим, противовоспалительным и бактерицидным эффектом.
Как приготовить:
- Раствор для спринцевания – возьмите 2 ч.л календулы, залейте 400 г горячей, кипяченой водой, настаивайте в течение часа, процедите и применяйте каждый день на протяжении 21 дня.
- Тампоны – сделайте тампон из марли или ваты, смочите в облепиховом масле, введите во влагалище, оставьте на 16 часов. Повторяйте процедуру 2 недели подряд.
Лечение народными средствами эффективно при начальных стадиях и после согласования с врачом. Не занимайтесь самолечением, если не уверены в диагнозе и безопасности терапии.
Операции
Сегодня медицина предлагает много методов удаления эрозии щадящими способами. Операции при эктопии шейки матки проводятся несколькими способами:
- Диатермокоагуляция – выжигание электрическим током. Процедура длится 10-15 минут, после окончания женщина может почувствовать неинтенсивные боли. Метод применяется для рожавших женщин, так как на шейке возникают рубцы и сужаются каналы.
- Криодеструкция – обработка холодом. Жидкий азот вымораживает эктопированный участок, не затрагивая здоровый. Способ безопасный, практически безболезненный и эффективный.
- Лазер – воздействие на очаг лазерным лучом. Операция длится около получаса, процедура бесконтактная, поэтому здоровые ткани не задеваются. Прижигание эрозии лазером идеально подходит для нерожавших, после прижигания эластичность ткани не нарушаются, рубцы отсутствуют, весь процесс контролируется кольпоскопом.
- Радиоволны – во время радиоволнового прижигания здоровые ткани не затрагиваются. Метод назначается нерожавшим девушкам, планирующим беременность (а вообще, можно ли забеременеть при эрозии шейки матки?).
- Хирургия – полноценное оперативное вмешательство, после которого возникают рубцы.
После прижигания наблюдаются розовые или темно-коричневые выделения, которые со временем проходят. Женщина должна соблюдать ограничения: не жить половой жизнью около месяца, не поднимать тяжести, не купаться в водоемах и ванне, не заниматься спортом.
В чем опасность
В пораженной области часто возникает воспаление, вызванное патологическими микроорганизмами, грибками и т.д. Инфекция может поразить соседние органы, поэтому важно вовремя лечить патологию.
Опасно ли заболевание – да, если терапии долго отсутствует, а эктопия прогрессирует. При сильном разрастании тканей появляется бесплодие и невозможность родить ребенка.
Цервикальная эктопия шейки матки нередко перерастает в дисплазию (что это такое читаем тут), которая провоцирует онкологию. Патология склонна к рецидивам. Вирусы и бактерии легко проникают в матку, из-за чего возникает аднексит – воспаление придатков.
Все эти осложнения приводят к негативным последствиям, поэтому вовремя посещайте кабинет гинеколога и занимайтесь лечением гинекологических патологий.
Противопоказания
Чтобы предупредить регресс, ускорить процесс восстановления и не усугублять течение патологии женщина должна поддерживаться особых правил:
- Отказаться от фастфуда, алкоголя, курения и т.д.
- Не посещать сауны, бани, особенно при кровотечениях.
- Отказаться от кручения обруча, бодибилдинга и других силовых упражнений.
- Уход из профессионального спорта.
- Чрезмерно употреблять оральные контрацептивы.
Важно правильно следить за интимной гигиеной и регулярно посещать гинеколога.
Эктопия и беременность
Пациентки часто интересуются, можно ли забеременеть при патологии? Оплодотворение возможно, если отсутствует прогресс и инфицирование. Первая беременность с эктопий проходит нормально.
Эктопия шейки матки при беременности не сказывается на развитии плода, но при деформациях шейки во время родов возможны разрывы.
При наличии воспаления или глубоких рубцов зачатие наступает редко. Были зафиксированы случаи выкидыша, преждевременных родов и других патологий.
Нужно ли прижигать эктопию
Прижигание эрозии назначается только после ряда исследований. При спокойном течении, отсутствии симптомов и прогрессирования, лечение может быть медикаментозным.
Если женщина планирует беременность, необходимо прижигать только щадящими методами, после которых не остаются рубцы.
Удаление показано когда отмечается кровяной секрет, боли при половом контакте, дискомфорт и прочие неприятные симптомы.
Эктопия во время климакса
При менопаузе эктопию шейки матки диагностируют нечасто, обычно это вызвано сильным всплеском половых гормонов. Патология часто идет на спад и может вовсе исчезнуть. Если заболевание прогрессирует, показано прижигание любым методом.
При присоединении инфекции назначается медикаментозная терапия, после чего выполняется прижигание. Если форма врожденная, в постменопаузе женщину просто наблюдают, чтобы исключить прогрессирование.
Источник: https://MatkaMed.ru/eroziya/ektopiya
Эктопия шейки матки
Эктопия шейки матки или цилиндрического эпителия, псевдоэрозия – этим понятием медицина обозначает одну и ту же патологию. В настоящее время 40% женщин не понаслышке знают об этом заболевании, что доказывает его широкую распространенность.
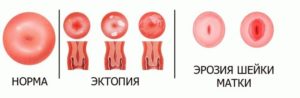
Шейка матки покрыта так называемым плоским эпителием, а расположенный рядом цервикальный канал – цилиндрическим. Физиологической нормой считается состояние, при котором границы между шейкой матки и цервикальным каналом не нарушены. Эктопию диагностируют, если цилиндрический эпителий прорастает в область шейки матки и замещает собой плоский эпителий.
При осмотре у гинеколога эктопия выглядит как отличающийся по внешнему виду участок слизистой оболочки. Эктопия бывает и самостоятельным явлением, но преимущественно выступает как следствие других гинекологических проблем.
Эктопию характеризуют как доброкачественно протекающий процесс, однако доказано, что в шейке матки раковые процессы эктопия усугубляет. Комплексное диагностирование эктопии необходимо в связи с ее способностью маскировать рак.
Также неправильно утверждение об идентичности эктопии и внешне похожей на нее эрозии шейки матки.
Эктопию называют псевдоэрозией, но по сути она лишь смещает границы эпителия цервикального канала, в то время как истинная эрозия предполагает повреждение слизистой оболочки шейки матки.
Виды эктопии
Эктопия бывает врожденной и приобретенной. Врожденная эктопия рассматривается как норма. Приобретенная эктопия чаще выявляется на прогрессирующих стадиях из-за бессимптомного течения начальных стадий.
В зависимости от характера разрастания цилиндрического эпилетия, эктопию классифицируют следующим образом:
Клетки цилиндрического эпителия способны к секреции, в связи с чем он относится к железистым структурам. Железистая эктопия отличается большим объемом железистых структур подэпителиального слоя с инфильтративными зонами.При этой разновидности эктопии цилиндрический эпителий состоит из папул, или сосков, на конце каждого из которых имеется сосудистая петля.
- Эпидермизирующая (заживающая)
По структуре напоминает железистую эктопию, но на образовании встречаются участки нормального плоского эпителия. В этом случае специального лечения не требуется, поскольку происходит самовосстановление поверхности зева шейки матки, когда цилиндрический эпителий постепенно замещается участками зрелого плоского.
Класс эктопии практически не влияет на лечебную стратегию, но позволяет определить характер поражения участков эпителия.
Причины заболевания
Около половины случаев эктопии приходится на нерожавших молодых женщин, поэтому относить ее к обычным послеродовым нарушениям не следует.
Другое распространенное заблуждение о том, что эктопия может возникнуть как результат начала половой жизни, тоже неверно.
Диагностировать эктопию при наличии девственной плевы достаточно сложно, так как использование зеркала в ходе осмотра невозможно. Но это не доказывает прямую связь развития эктопии с началом половой жизни.
Причины эктопии до конца неизвестны, но определенные закономерности современная медицина выявила. Приобретенная эктопия может возникнуть по следующим причинам:
- Гормональные изменения в организме
Эктопия шейки матки нередко возникает в пубертатном возрасте и при беременности как реакция на гормональные изменения в яичниках. Этот процесс обуславливается дефицитом эстрогена. В период формирования гениталий (в пубертатном возрасте) имеется возможность самозаживления после нормализации гормонального фона.
Инфекции могут влиять на состояние шейки матки. Специфическая микрофлора повреждает плоский эпителий, особенно способствуют этому трихомонады и гонококки. Впоследствии регенерация шеечного эпителия может быть некорректной. Эктопия в подавляющем большинстве случаев возникает именно в результате инфекционно-воспалительных заболеваний, вызванных специфической микрофлорой.
- Травмы репродуктивных органов
Существенным фактором возникновения эктопии могут стать травмы, полученные в результате родов и многократных абортов, а также других неправильных и/или травматичных гинекологических манипуляций.
Эктопия может возникнуть в результате снижения функций иммунной системы организма, которое, в свою очередь, имеет разные причины: курение, ранние роды и ранняя половая жизнь и т.д.
Симптомы эктопии
Эктопия на начальной неосложненной стадии не ощущается и обнаруживается лишь при визуальном гинекологическом осмотре. Осложненная эктопия в 80% случаев сочетается с воспалениями и предраковыми состояниями (полипы шейки матки, дисплазия, лейкоплакия).
При протекании эктопии с эндоцервицитом наблюдаются такие симптомы, как выделение белей и зуд, контактные кровотечения, диспареуния. Также к симптомам эктопии относятся нарушения менструального цикла.
Диагностика патологии
Диагностика эктопии шейки матки осуществляется в гинекологических отделениях больниц и медицинских центрах с применением специального оборудования. Эктопия может диагностироваться несколькими методами.
Осуществляется в гинекологическом кресле с помощью зеркала. Эктопию или псевдоэрозию гинеколог видит как ярко-красный очаг эпителия с неопределенными очертаниями.
Прикосновение инструмента к участку эктопии может вызвать незначительную кровоточивость.
Эктопия, возникшая в результате инфекционно-воспалительных заболеваний, характеризуется сильным покраснением и может иметь гнойный налет, но ее границы сложно просматриваются из-за покраснения и отечности близко расположенных тканей.
Это исследование нужно для точного выявления атипичных участков с цилиндрическим эпителием и трансформированными зонами.
Более точные показания дает кольпоскопия с пробой Шиллера, которая показывает йодонегативные зоны, лейкоплакию, пунктацию и мозаику.
Кольпоскопия позволяет выявить участки эктопии, которые невозможно определить при обычном врачебном осмотре. В 40% случаев после кольпоскопии пациентке требуется более детальное исследование.
Для диагностики и исследования эктопии шейки матки врач обязательно делает соскоб, выявляющий клетки цилиндрического эпителия, нехарактерную микрофлору. Помимо микроскопии, для точной диагностики применяются бакпосев и ПЦР-анализ.Гистологические исследования с биопсией и раздельным диагностическим выскабливанием проводятся при получении аномальной клинической картины в результате стандартных анализов. Исследования на цитологию выявляют особенности заболевания на клеточном уровне, поэтому являются наиболее достоверным и точным методом диагностики.
На этом этапе исследуется гормональный статус, поэтому необходима консультация гинеколога-эндокринолога. Также функциональные тесты для подтверждения эктопии делают при диагностированной истинной эрозии или раке шейки матки.
Лечение эктопии шейки матки
Эктопия не всегда нуждается в лечении, однако внимание врача к ненормальному состоянию шейки матки требуется обязательно. Методы лечения подбираются согласно особенностям конкретного случая и обычно реализуются по следующей схеме:
Осуществляется при неосложненных формах эктопии, а также при врожденной патологии: за пациенткой устанавливают наблюдение, чтобы отслеживать возможные изменения в ее состоянии. Собственно лечение начинают только при негативных изменениях.
Более сложные и запущенные формы эктопии лечат в зависимости от типа изменений эпителия и их причин.
Врач может назначить противовоспалительные и противовирусные препараты, помочь правильно подобрать контрацептивы и устранить иммунные и гормональные отклонения.
Если причиной эктопии стала инфекция, лечение начинается с антибактериальной терапии, так как в противном случае лечить эктопию не имеет смысла.
После того как лечение, назначенное врачом, дало результаты и инфекционный процесс остановлен, производится деструкция очагов эктопии.
- Диатермокоагуляция (или прижигание) – это деструкция аномальных участков с помощью специальных электродов. В результате образуется струп, под которым находится здоровый эпителий. После отторжения струпа остается шрам, поэтому диатермокоагуляция рекомендована женщинам, не планирующим рожать.
- Криодеструкция – уничтожение цилиндрического эпителия закисью азота с последующим образованием струпа. Криодеструкция менее травматична и не оставляет шрамов.
- Лазерная деструкция – луч лазера испаряет цилиндрический эпителий, оставляя на его месте тонкую пленку ткани вместо струпа.
- Радиоволновая деструкция – инновационный способ лечения, минимально травматичный, но пока мало распространенный и дорогой.
Лечение сопутствующих заболеваний
В результате диагностики эктопии могут обнаружиться сопутствующие аномальные состояния: наботовы кисты, полипы, дисплазия, лейкоплакия, эндометриоз. Для них применяются соответствующие методы лечения.
Профилактические мероприятия
Снижает риск появления эктопии стабильная половая жизнь, правильно проводимые гинекологические вмешательства, своевременное лечение инфекций, передающихся половым путем, корректировка гормональных и иммунных отклонений.
Обязательная профилактическая мера – плановые визиты к гинекологу, гарантирующие выявление практически любого заболевания на ранних стадиях.
Источник: https://mcgenesis.ru/services/ginekologia/ektopiya_sheiki_matki
Эктопия шейки матки: 5 причин, основные симптомы, 5 хирургических методов лечения
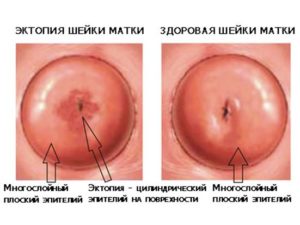
Шейка матки представляет собой мышечную трубку, соединяющую матку и влагалище. Наибольший интерес представляет влагалищная часть шейки, т.к. именно здесь чаще всего возникают различные воспалительные, фоновые, предраковые процессы и рак.
Слизистая оболочка, покрывающая влагалищную часть шейки матки, носит название экзоцервикса и состоит из четырёх слоёв клеток (многослойный плоский эпителий — МПЭ):
- базальный слой, самый глубокий слой незрелых клеток, которые активно делятся, обеспечивая постоянное обновление слизистой;
- второй слой представлен несколькими рядами парабазальных клеток. Эти клетки более зрелые, сохраняют способность к делению;
- промежуточный третий слой состоит из 6 — 7 рядов умеренно дифференцированных клеток, которые теряют способность к делению и накапливают кератин;
- поверхностный слой представлен зрелыми, высоко дифференцированными клетками, богатыми кератином, которые полностью утратили способность к делению. Именно этот ряд, благодаря кератину обеспечивает прочность экзоцервикса, его защитную функцию.
Слизистая, выстилающая цервикальный канал (эндоцервикс), состоит из однорядного цилиндрического эпителия.
Область перехода многослойного плоского эпителия экзоцервикса в цилиндрический эпителий называется зоной стыка и имеет достаточно сложное строение.
В этой зоне появляется слой мелких резервных клеток, которые могут преобразовываться как в клетки цилиндрического, так и в клетки МП эпителия. Именно в зоне стыка чаще всего начинаются все патологические процессы.
Что такое эктопия шейки матки или псевдоэрозия?
В идеале зона стыка находится в области наружного зева, но при определённых условиях цилиндрический эпителий из цервикального канала смещается на влагалищную часть шейки матки и возникает так называемая эктопия или «псевдоэрозия».
Её относят к доброкачественным патологическим процессам, которые встречаются, по разным данным, у 10 — 35% женщин. Эктопия цилиндрического эпителия развивается в том случае, если мелкие резервные клетки, под действием ряда факторов, преобразуются в основном в клетки цилиндрического эпителия.
Классификация
Как и для любого другого заболевания, для облегчения понимания происходящего и разработки единого подхода к лечению, для эктопии была разработана своя классификация.
Существуют следующие виды псевдоэрозий:
- врождённая;
- приобретённая;
- рецидивирующая.
Классификация, учитывающая клинические формы, подразделяет эктопию на осложнённую и неосложнённую.
Врождённая эктопия. В период внутриутробной жизни под действием материнских эстрогенов происходит смещение цилиндрического эпителия цервикального канала в сторону экзоцервикса. Это нормальный этап развития шейки матки.
По мере взросления девочки зона стыка перемещается к наружному зеву цервикального канала. При задержке процесса перемещения до начала полового созревания возникает врождённая эктопия. Врождённая эктопия, как правило, не требует лечения.
Приобретённая эктопия рассматривается специалистами как полиэтиологическое заболевание, которое возникает под воздействием самых разнообразных факторов. Далее речь пойдёт именно о приобретённой эктопии.
Отличия от истинной эрозии
Эктопия нередко прячется под диагнозом «эрозия шейки матки». Это было допустимо до момента широкого внедрения в практику кольпоскопов. Сейчас, когда кольпоскопическая техника доступна в каждом лечебном заведении, ставить знак равенства между понятиями «истинная эрозия» и «эктопия», нельзя.
Истинная эрозия шейки матки представляет собой дефект эпителия (рану) с развитием в месте дефекта воспалительной реакции. Это приобретённый патологический процесс, который характеризуется повреждением клеток многослойного плоского эпителия.
Истинная эрозия выглядит как ярко-красное пятно, располагающееся вокруг наружного зева.
При контакте с медицинскими инструментами (зеркало, цитощёткой) нередко кровоточит. Эрозия, как правило, не продолжительный процесс, эпителизируется самостоятельно после ликвидации основного причинного фактора (исключение – эрозия при злокачественных поражениях шейки).
По данным ряда авторов, составляет всего в 5 — 10% в структуре заболеваний шейки матки.
Почему возникает эктопия
Наиболее частые причины, способствующие развитию приобретённой псевдоэрозии:
- гормональные нарушения в организме, сопровождающиеся чаще всего нарушением менструального цикла;
- хронические экстрагенитальные заболевания, истощающие защитные силы организма;
- травматизация шейки матки во время родов, абортов, диагностических выскабливаний;
- беспорядочная половая жизнь при отсутствии барьерных методов контрацепции;
- ранее перенесённые воспалительные процессы шейки матки и влагалища.
Как проявляется псевдоэрозия
Каких-то особенных клинических проявлений, которые бы указывали на эктопию, нет. Один из самых частых признаков — обильные серозные или слизисто-серозные выделения. При эктопии, сочетающейся с воспалительным процессом, появляются гнойные выделения, иногда кровянистые, чаще после полового акта.
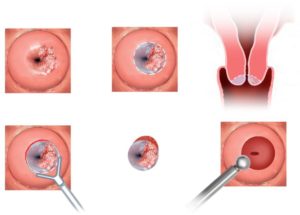
Псевдоэрозия, как и истинная эрозия, как и любой другой процесс, происходящий в области шейки матки, обнаруживается врачом-гинекологом при осмотре в зеркалах.
Осмотр
При осмотре шейки матки в зеркалах доктор визуально оценивает размеры патологического процесса, характер выделений, состояние слизистой шейки и влагалища и выполняет забор мазков для бактериологического исследования из уретры, влагалища и цервикального канала, а также цитологического мазка. После получения результатов мазков, приступают к дальнейшему обследованию.
Если мазки воспалительные, предварительно выполняется лечение. Ни кольпоскопия, ни биопсия не выполняется при наличии во влагалище воспаления – при кольпоскопии воспаление «смазывает» общую картину, а при биопсии есть риск распространения инфекционного агента через травмированную слизистую по всему организму.
Кольпоскопия как обязательный метод обследования женщин с эктопией
Применение оптики с большим увеличением позволяет отличить истинную эрозию от псевдоэрозии и врождённой эктопии, обнаружить признаки вирусного поражения клеток, а также наличие злокачественных образований.
Наибольшей информативностью обладает расширенная кольпоскопия, которая отличается от простой использованием специальных химических растворов. Они, взаимодействуя по-разному со здоровыми и повреждёнными клетками, изменяют цвет слизистой и делают видимыми патологические участки.
При псевдоэрозии для кольпоскопической картины характерно:
- цилиндрический эпителий располагается на экзоцервиксе, имеет чёткие границы с МПЭ, воспалительные изменения отсутствуют, нет патологических выделений и налётов – это картина врождённой эктопии или эктопии без признаков воспаления;
- в зоне трансформации обнаруживаются ненормальные кольпоскопические образования – мозаика, пунктация, островки ацетобелого эпителия, йоднегативная зона, патологически изменённые сосуды – картина характерная для эктопии, сочетающейся с воспалением, вирусным поражением, и при развитии в месте эктопии диспластических процессов.
После выполнения кольпоскопии из подозрительных участков прицельно берётся кусочек ткани для исследования (биопсия).
Мазки
Помимо бактериоскопического исследования, женщине с эктопией в обязательном порядке выполняется забор для цитологических мазков, а также для обследования на половые инфекции. Цитология позволит исключить злокачественность поражения эпителия шейки матки, а обследование на инфекции поможет выстроить правильный план лечения.
Дополнительные методы
Дополнительно гинеколог может назначить анализы крови из вены на ряд ИППП (хламидии, ВИЧ, гепатит В, микоплазмы), а также общеклинические анализы, как обязательный этап подготовки к оперативному лечению шейки матки.
Фармацевтические препараты
Противомикробные, противовирусные и противогрибковые препараты используются при наличии сопутствующих цервицитов и кольпитов, как первый этап комплексного лечения.
После санации для заселения влагалища нормальной флорой назначаются эубиотики, для повышения местного иммунитета и подавления вирусной активности – интерфероны в свечах.
После подготовительного этапа приступают к ликвидации очага эктопии.
Хирургические методы
Химические растворы типа солковагина применяются для деструкции только в случае отсутствия вирусного поражения и признаков атипии клеток.
Электрохирургия
Электрохирургия или диатермоконизация применяется при сочетании осложнённой псевдоэрозии с деформацией и гипертрофией шейки матки. Выполняется конусовидное иссечение патологического очага. Вершина конуса уходит в цервикальный канал. Важно технически правильное выполнение процедуры и обоснованное её использование. Осложнение – сращение или сильное сужение (стеноз) цервикального канала.
Радиохирургия
Радиоволновые методы позволяют удалять обширные очаги эктопии, применяются в том числе и при вирусных поражениях эпителия. Нет стеноза цервикального канала, минимален риск кровотечения, быстрая эпителизация очага после обработки.
Криодеструкция
Метод заключается в использовании локально низких температур. Преимущества – не повреждается здоровая окружающая ткань, не развивается стеноза цервикального канала, нет кровотечений из места деструкции, не нарушается детородная функция. Не рекомендуется прибегать к криодеструкции при вирусном поражении шейки и CIN II — III.Лазерная деструкция
Лазерное воздействие – один из самых эффективных на современном этапе методов лечения фоновых и предраковых заболеваний шейки матки. Суть метода – деструкция очага с помощью нефокусированного пучка лазерного излучения. Преимущества – не образуется струп, нет кровотечения, безболезненная процедура
Термокоагуляция
Диатермокоагуляция выполняется с использование биполярных электродов, благодаря чему в тканях не образуется эндогенного тепла и не повреждаются тканевые жидкости и белковые молекулы. Ограничивают применение метода возможные осложнения – кровотечение, обострение воспалительных процессов, стеноз цервикального канала, рубцовые изменения, нарушение менструации.
Народные методы. Стоит ли доверять?
Советы по лечению эрозии и псевдоэрозии народными методами можно встретить в популярных журналах, в интернете. Самые распространённые рекомендации – тампоны, ванночки и спринцевания различными отварами, настоями (ромашка, череда, календула), соком растений (алое), маслами (облепиховое, масло чайного дерева) и пр.
Мы не будем отговаривать или агитировать «за», это вопрос индивидуальный, просто акцентируем внимание на некоторых методах:
- сидячие ванночки — неважно с чем, не лечат поражения шейки матки! Жидкость попросту не сможет преодолеть сопротивление стенок влагалища и достичь шейки. Такой способ лечения может помочь при воспалении слизистой вульвы;
- спринцевание растворами допустимо выполнять только после консультации со специалистом. При тяжёлых воспалительных процессах и зиянии цервикального канала, вместе с вливаемым раствором бактерии из влагалища могут попасть в полость матки. Такой подход может помочь справиться с воспалительными явлениями слизистой влагалища и шейки матки, излечения эктопии при этом не произойдёт;
- тампоны с маслами (растворами, бальзамами) могут дать определённый положительный эффект, оказывая противовоспалительное действие и активируя репаративные процессы при цервицитах и истинной эрозии. Но они будут малоэффективны при псевдоэрозии.
Даже если женщина решит прибегнуть к помощи народной медицины, ей следует это делать после консультации и под контролем врача-гинеколога. Допускается такое лечение только при отсутствии специфических возбудителей (трихомонады, хламидии, ВПЧ и др) и при нормальной кольпоскопической картине.
Заключение
Лечение осложнённой эктопии – важный этап, позволяющий избежать развития рака шейки матки, нарушений репродуктивной функции и предотвратить распространение воспалительных процессов восходящим путём в матку.
Поэтому к диагнозу псевдоэрозия или эктопия следует относиться серьёзно и принимать меры для полноценного обследования и лечения (при необходимости).
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки.
Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
(11 5,00 из 5)
Загрузка…Если Вам понравилась статья, поделитесь ею с друзьями!
Источник: https://UstamiVrachey.ru/akusherstvo-i-ginekoloiya/ektopiya-shejki-matki