Когда можно делать ЭКО после гистероскопии
Содержание
Гистероскопия при ЭКО: преимущества проведения процедуры
Благодаря развитию клинических технологий ранее бездетные пары получили возможность зачать и родить собственного ребенка. Экстракорпоральное оплодотворение (ЭКО) за годы практики доказало свою эффективность.
20-50% пациентов, обратившиеся к специалистам по вопросу бесплодия, избавились от диагноза, казавшегося неизбежным.
Важнейшим способом обеспечить эффективность вспомогательных репродуктивных технологий (ВРТ) является правильная диагностика.
Гистероскопия перед ЭКО – один из таких способов составить реальную картину состояния органов малого таза пациентки и при необходимости сразу провести оперативное атравматичное лечение.
Зачем перед ЭКО делают гистероскопию?
Чтобы не навредить хрупкому женскому здоровью и максимально точно определить, какие факторы мешают естественному оплодотворению, закреплению эмбриона и вынашиваемости проводится гистероскопическое вмешательство, которое может быть:
- диагностическим. Тщательный осмотр эндометрия матки, состояния внутренних половых органов;
- хирургическим. Операция по удалению патологических новообразований;
- контрольным. Проверка качества ранее проводимого операционного или гормонального лечения.
На вопрос: «Нужна ли гистероскопия перед ЭКО?» может дать ответ только лечащий гинеколог. В любом случае такая диагностика не только не повредит, а поможет сэкономить время и средства на выявление и лечение различных патологических изменений, мешающих естественной беременности. Операция проводится при помощи гистероскопа с видеокамерой сильного увеличения под компьютерным наблюдением.
При необходимости в специальное отверстие вводятся хирургические инструменты, что позволяет в ходе одной операции (соответственно, одного наркоза) избавиться от:
- непроходимости цервикального канала;
- эрозий, которые прижигаются;
- синехий. Спайки просто рассекаются;
- полипов и миом различного характера, в том числе и железисто-сосудистых, затрагивающих глубинный слой маточного эндометрия.
Также в ходе процедуры можно взять материал для биопсии и гистологии, чтобы определить причину развития заболевания. Гистероскопия необязательна перед ЭКО, но очень полезна, поскольку позволяет с большей точностью оценить состояние репродуктивной системы и подобрать наиболее эффективную схему экстракорпорального оплодотворения.
Еще одна причина для проведения гистероскопии – профилактика невынашиваемости. Даже при благоприятном результате ЭКО при неудовлетворительном состоянии эндометрия может произойти отторжение плода.
Лучше узнать реальную картину своевременно, пройти лечение и не испытывать стрессов впоследствии.
Через сколько делают ЭКО после гистероскопии?
Искусственное оплодотворение проводят в различные сроки после проведения гистероскопического вмешательства. Если была проведена диагностика и состояние репродуктивных органов соответствует норме, подготовку к ВРТ можно начинать в текущем цикле (день проведения гистероскопии принимается за 1-й день менструального цикла).
При проведении хирургического лечения сроки варьируются в зависимости от состояния пациентки. В расчет принимаются:
- общи показания здоровья;
- скорость восстановления тканей после процедуры (УЗИ осмотр);
- наличие дополнительных противопоказаний.
Иногда патологическая ткань после гистероскопии снова разрастается и требуется еще одна манипуляция для ее удаления, что откладывает проведение ЭКО до полного восстановления репродуктивного здоровья пациентки.
Эко после гистероскопии: медицинская статистика об увеличении шансов
По наблюдениям практикующих гинекологов-репродуктологов шансы на положительный результат ЭКО после гистероскопии значительно возрастают. Так, успешная имплантация эмбриона происходит на 30-60% чаще, количество выкидышей сокращается на 20-40%, минимизируется количество неудачных ЭКО.
Для достижения желанного результата только проведения процедуры недостаточно. В послеоперационный период следует в точности придерживаться врачебных рекомендаций для лучшего восстановления.
Исключить сильные физические нагрузки, стараться чаще находиться на свежем воздухе и избегать стрессовых ситуаций, правильно питаться.
В зависимости от клинической картины специалист распишет медикаментозное лечение (если оно потребуется).
При составлении новой схемы ЭКО обязательно учтутся обнаруженные аномалии, что позволит составить более точный протокол переноса эмбрионов.
В клинике «Генезис», специализирующейся на лечении бесплодия, в том числе и методами ВРТ, диагностическую, хирургическую и контрольную гистероскопию проводят хирурги-гинекологи с многолетним практическим опытом.Тысячи успешно проведенных операций и наличие современного оборудования позволяют нам сократить операционные и послеоперационные риски и обеспечить высокую эффективность ЭКО после гистероскопии. Записаться на прием можно по указанному на сайте телефону, или лично придя по адресу Санкт-Петербург, Кирочная ул., д.
64. Остались вопросы? Ждем вашего звонка, чтобы проинформировать о манипуляции более подробно.
Источник: https://mcgenesis.ru/zdorovie-i-lechenie/zdorovie-i-lechenie/gisteroskopiya-pri-eko
Гистероскопия
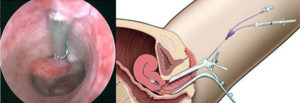
Гистероскопия – один из диагностических методов в гинекологии, который позволяет визуально оценить состояние полости матки пациентки. Он проводится под местным обезболиванием или под общим (внутривенным) наркозом с применением специального оптического прибора – гистероскопа.
Гистероскопия и ЭКО
Многие женщины интересуются, делать ли гистероскопию перед ЭКО. Во многих случаях данное обследование является обязательным.
Показания:
- бесплодие невыясненной этиологии;
- признаки аномалий развития матки;
- повторяющиеся маточные кровотечения;
- привычное невынашивание;
- несколько неудачных попыток ЭКО в анамнезе.
Гистероскопия перед ЭКО обязательно проводится при подозрении на маточный фактор бесплодия. В этом случае диагностическая процедура может сразу же стать лечебной. Методика даёт возможность удалять некоторые образования в полости матки.
После проведения гистероскопии врач сразу же назначает лечение заболевания, снижающего фертильность. Если это миоматозный узел или полип, он удаляется. Если болезнь требует консервативной терапии, назначаются необходимые лекарственные препараты.
После окончания курса лечения проводится повторная гистероскопия перед ЭКО. Она нужна для оценки результата проведённого лечения. Если он удовлетворительный, тогда пациентка может вступить в протокол.
Особенности процедуры
При поиске причины бесплодия во многих случаях врач назначает диагностическую гистероскопию. Однако некоторые женщины бояться идти на процедуру и сомневаются, нужна ли гистероскопия перед ЭКО. Эта процедура действительно необходима, так как позволяет выявить заболевания, снижающие шанс успеха при проведении экстракорпорального оплодотворения.
В их числе:
- Полипы.
- Миоматозные узлы в полости матки.
- Гиперплазия эндометрия.
- Эндометриоз.
- Аномалии развития органа.
- Стриктуры, спайки, синехии в матке.
Гистероскопия матки перед ЭКО позволяет вовремя выявить эти заболевания и при необходимости тут же провести хирургическое лечение.
Процедура проводится с помощью специального оптического инструмента – гистероскопа. Она предусматривает использование анестезии для устранения болевых ощущений. Для диагностики патологии матки может использоваться офисная гистероскопия эндометрия. Перед ЭКО она проводится в амбулаторных условиях и не требует обезболивания и госпитализации.
Главными её особенностями являются:
- Отсутствие необходимости в общем наркозе.
- Отсутствие риска травматизации шейки матки
- Высокий профиль безопасности.
Гистероскопия после неудачного ЭКО назначается достаточно часто. Бывает так, что у женщины удаётся получить качественные яйцеклетки, они успешно оплодотворяются, но после переноса не происходит имплантации эмбриона в слизистую оболочку матки. В подобных случаях гистероскопия часто помогает установить причину неудач.
Проведение процедуры
В клиниках ВРТ при подозрении на патологию эндометрия многим пациенткам проводится гистероскопия перед ЭКО. На какой день цикла проводят диагностику? Чаще всего это 6-9 день цикла. В этот период эндометрий ещё тонкий и можно выявить большинство патологий.
Вся процедура состоит из этапов:
- Обезболивание. Если предусматривается удаление полипов или миоматозных узлов, тогда используют общую (внутривенную) анестезию. При офисной гистероскопии – местную или не используют вовсе.
- Аккуратное введение гистероскопа через шейку матки.
- Осмотр полости шейки матки и матки.
- При необходимости – хирургическая коррекция дефектов, препятствующих наступлению беременности.
Общая длительность процедуры в основном составляет 20-30 минут. Через несколько часов пациентка может идти домой. При офисной гистероскопии вся процедура длиться не более 10 минут. Через пару часов пациентка уходит домой.
ЭКО после гистероскопии
После процедуры пациентки часто спрашивают у лечащего врача, что их ждёт после гистероскопии, когда можно делать ЭКО и тому подобное. В данном случае многое зависит от характера патологии, обнаруженной при обследовании.
Если патология не выявлена, ЭКО можно делать сразу. Если проводится хирургическое удаление полипов, миоматозных узлов и других образований, тогда врачи рекомендуют вступать в протокол ЭКО не раньше, чем через 3-6 месяцев. За это время ткань слизистой оболочки матки восстановится, и можно будет безопасно осуществлять перенос эмбриона.
Точное время, когда делают ЭКО после гистероскопии, определяет лечащий врач, основываясь на особенностях каждого клинического случая.
Стоимость услуг
Все услуги
| Стандартная программа ЭКО (не включая стоимость лекарственных препаратов) | 125 300 руб. |
| Программа ЭКО в естественном цикле (не включая стоимость лекарственных препаратов) | 103 500 руб. |
| Гистероскопия офисная | 17 000 руб. |
Источник: https://www.VitroClinic.ru/lechenie-besplodiya/lechenie-zhenskogo-besplodiya/gisteroskopiya-i-eko/
Гистероскопия перед ЭКО
В настоящее время перед ЭКО репродуктологи требуют обязательную гистероскопию. Это обследование маточной полости с помощью эндоскопической аппаратуры, которое может выявить патологии, препятствующие зачатию, или опасные для жизни женщины. Рассмотрим, что такое гистероскопия матки, последствия, отзывы пациентов о ней.
Гистероскопия матки может быть диагностической или лечебной
Обычно, ее выполняют под местной анестезией, так как размер гистероскопа, который вводят через цервикальный канал в маточную полость, очень мал и не вызывает у женщины болевых ощущений. Врач вводит гистероскоп и осматривает полость матки изнутри. Показанием к гистероскопии бывает:
- клинические признаки миомы, эндометриоза, полипа, рака;
- кровотечение в период климакса;
- патологии развития;
- бесплодие;
- нарушения цикличности менструаций.
Перед обследованием нужно убедиться, что женщина не беременна, у нее нет инфекционных заболеваний. Исследование не делают, если имеет место маточное кровотечение. Как правило, ее делают на 5—8 день менструального цикла, в это время эндометрий только начинает нарастать, и хорошо видны все патологии базального слоя.
Во время диагностической гистероскопии можно обнаружить миоматозные подслизистые узлы, полип, опухоли, сделать биопсию и отправить полученный биоматериал на исследование. Полипы и миому можно иссечь в процессе гистероскопии, при этом их основание прижигают электрокоагулятором или лазером.
В некоторых случаях, если гистероскопию делают в середине цикла. Мелкие новообразования можно не заметить, поэтому, когда есть подозрение на них, проводят кюретаж. Повторно гистероскопия после выскабливания выявляет все изменения эндометрия.
Гистероскопия матки, последствия и осложнения при которой могут ухудшить состояние женщины, в то же время дает возможность выявить патологические процессы. Они препятствуют наступлению и вынашиванию беременности, либо опасны для жизни.
После процедуры
После выполненной гистероскопии пациентке разрешают вставать, ходить. Некоторое время у нее отмечается кровянистое отделяемое из половых путей, небольшой болевой синдром. Незначительная гипертермия после гистероскопии наблюдается в течении 3-4 дней. Если она повышается или сохраняется дольше, нужно обязательно обратиться к врачу, так как это может быть признаком осложнений.
Осложнения при гистероскопии следующие:
- кровотечения, при повреждении крупных сосудов;
- инфицирование и эндометрит;
- перфорация матки.
Чтобы избежать последствий, необходимо выполнять рекомендации врача. Нельзя принимать горячую ванну, посещать бассейн, следить за температурой и количеством и качеством выделений. Половую жизнь можно вести через 2—3 недели после вмешательства.
Гистероскопия и ЭКО
Гистероскопия и ЭКО после этой манипуляции обсуждают на форумах по бесплодию. Женщин интересует, чем она может помочь, и когда можно делать ЭКО после гистероскопии?
Детальное изучение маточной полости поможет выявить мелкие спайки, полипы, которые на УЗИ не видны, но могут стать причиной неудачного ЭКО.
Есть немало отзывов в интернете, когда после безуспешных попыток делали гистероскопию и находили незначительные изменения. А после их устранения женщины беременели после первого же протокола.
Поэтому эта процедура перед ЭКО значительно повышает шансы забеременеть.
Причем, если женщина уже когда-то делала гистероскопию, это не означает, что повторная манипуляция бессмысленна. Если два года назад, во время исследования были рассечены синехии или удален полип, не означает, что они не могли возникнуть вновь. Поэтому при двух или трех безрезультатных ЭКО, репродуктологи советуют повторить процедуру.
Когда делать ЭКО после гистероскопии, решает врач. Это зависит от результата, полученного при исследовании.
Если во время исследования, не было обнаружено никаких патологий, или была сделана только биопсия эндометрия, то в протокол можно вступать в последующем цикле, хотя репродуктологи советуют подождать, чтобы эндометрий полностью восстановился, ведь стресс после вмешательства, влияет на гормональный фон, что может неблагоприятно сказаться во время экстракорпорального оплодотворения.
Беременность после диагностической процедуры
Часто гистероскопия перед ЭКО либо в процессе поиска причин бесплодия выполняется не с лечебной, а с диагностической целью. В результате осмотра матки нередко оказывается, что никакие медицинские процедуры не требуются. Ведь вовсе не обязательно врач найдет внутри матки полипы, синехии или миому.
Современные гистероскопы имеют очень маленькие размеры. Трубка минимального диаметра вводится в матку без расширения цервикального канала. Процедура исследования маточной полости совершенно не травматична. Она не требует восстановления. Поэтому ЭКО после гистероскопии можно делать сразу. В реабилитационном периоде нет потребности.
Если же гистероскопия перед ЭКО выявила какие-то проблемы, ограничивающие возможность выполнения искусственного оплодотворения, может потребоваться лечение. Иногда оно консервативное, в иных случаях – хирургическое.
В такой ситуации длительность реабилитации зависит от тяжести заболевания и выбранного метода лечения.Бывает так, что врач запрещает женщине беременеть в течение нескольких месяцев после проведения гистероскопии в связи с повышенным риском самопроизвольного аборта.
Снижает ли гистероскопия эффективность ЭКО?
Гистероскопия не снижает, а повышает эффективность ЭКО. Собственно, для этого процедура и проводится. Её выполняют именно для того, чтобы устранить препятствия на пути к достижению беременности.
В ходе манипуляции доктор может иссечб полипы, разрушить синехии или выполнить другие действия, которые приведут к формированию анатомически правильной маточной полости и улучшат состояние эндометрия.
Операция может быть травматичной. В таком случае беременность невозможна до полноценного восстановления эндометрия. На это вряд ли уйдет более 2-3 месяцев.
Затем проводится ЭКО, которое имеет гораздо больше шансов на успех.
Именно внутриматочные патологические процессы часто становятся причиной того, что беременность не наступает даже при переносе качественных эмбрионов.
Ведь ЭКО влияет на множество этапов реализации репродуктивной функции (созревание яйцеклеток, оплодотворение, рост эмбриона до 3-5 дня), но имплантационные процессы врачи по-прежнему слабо контролируют.
Поэтому без своевременного лечения болезней матки, в том числе гистероскопическим методом, беременность часто невозможна, либо вероятность её наступления гораздо ниже.
Таким образом, гистероскопия – эффективный метод лечения бесплодия. Негативных последствий для здоровья эта операция обычно не имеет. В умелых руках гистероскопия помогает женщине добиться желанной беременности.
Источник: https://www.eko-blog.ru/articles/posledstviya-gisteroskopii-matki/
Гистероскопия перед эко: когда можно делать, для чего нужна и на какой день цикла
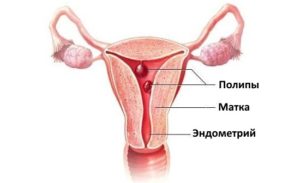
Экстракорпоральное оплодотворение (сокращенно ЭКО) часто становится единственным шансом забеременеть. Перед искусственным оплодотворением или переносом эмбрионов в полость матки необходимо провести тщательное обследование полости матки, чтобы убедиться, что орган готов к вынашиванию беременности.
Для этого проводится гистероскопия перед ЭКО — процедура, которая может быть как диагностической, так и лечебной. Чтобы она была максимально эффективной и не повлекла осложнения, важно правильно подойти к выбору подходящей даты проведения манипуляции, а также оценить целесообразность процедуры в целом.
Что такое гистероскопия и какие проблемы она решает в борьбе с женским бесплодием
В лечении бесплодия у женщин гистероскопия и ЭКО зачастую неразрывно связаны. Во-первых, данная процедура позволяет выявить патологии матки, которые препятствуют возникновению и успешному вынашиванию беременности.
Во-вторых, ее используют для подготовки матки к процессу вынашивания плода, а также для устранения обнаруженных патологий. В-третьих, несмотря на то что гистероскопия подразумевает проникновение в полость матки, она является наиболее щадящим диагностическим и терапевтическим методом в гинекологии.
Процедура позволяет значительно улучшить прогноз искусственного оплодотворения, а в некоторых случаях она помогает пациентке забеременеть самостоятельно.
Суть процедуры состоит в обследовании полости матки посредством специального устройства — гистероскопа. Оно представляет собой прибор, оснащенный тонкой трубкой, на конце которой установлен источник освещения и видеокамера с возможностью многократного увеличения.
Изображение с нее подается на монитор, благодаря чему врач сможет увидеть даже незначительные изменения на эндометрии матки, в подслизистом слое полости органа и устьях маточных труб. Также конструкция содержит медицинские манипуляторы: щипцы, петли, ножницы, коагулятор и другие.С их помощью врач может:
- взять с шейки и полости матки биологический материал для проведения более глубоких исследований;
- устранить такую причину бесплодия, как синехии, перегородка матки, миомы и полипы;
- удалить очаги эндометриоза в полости матки;
- устранить эрозию шейки матки.
Процедура показана на этапе диагностирования бесплодия, применяют ее в ходе устранения препятствий для наступления беременности.
Проводят гистероскопию после неудачного ЭКО и после самопроизвольного замирания беременности, выкидыша и длительном отсутствии естественной беременности. Эта процедура абсолютно безопасна и безболезненна (при ее проведении используется местная или общая анестезия).
Она многократно повышает шансы на успешное зачатие и родоразрешение, поэтому большинство гинекологов и репродуктологов рекомендуют женщинам эту процедуру.
Важно! Сроки проведения гистероскопии и когда можно сделать ЭКО после нее, рассматриваются индивидуально в зависимости от причин бесплодия и индивидуальных особенностей пациентки.
Несмотря на высокие показатели эффективности (более 10% пациенток после проведения гистероскопии беременеют самостоятельно), процедуру нельзя назвать панацеей в лечении бесплодия.
Иногда трудности с зачатием и вынашиванием возникают по другим причинам.
В этом случае результаты гистероскопии также играют значимую роль в диагностике: если непосредственно в матке патологических изменений не обнаружено, врач будет более внимательно искать причины в эндокринной и других системах.
Обязательно ли делать гистероскопию перед искусственным оплодотворением
Шанс на успешное зачатие посредством ЭКО после гистероскопии повышается многократно, поэтому эта процедура считается обязательной при отсутствии прямых противопоказаний к ней. Тем не менее большинство женщин сомневаются, обязательно ли перед ЭКО делать гистероскопию.
Среди наиболее частых возражений озвучивается непонимание в необходимости повторных процедур, ведь обследование матки может проводиться несколько раз с интервалом в 1-3 месяца.
Целесообразность проведения манипуляции на каждой стадии диагностики бесплодия и подготовки к ЭКО рассматривается индивидуально.
На этапе выяснения причин бесплодия врачу необходимо обнаружить скрытые патологии матки, и гистероскопия в этом плане является более информативной, чем УЗИ и даже томография.Только в ходе этой процедуры может быть выполнена биопсия эндометрия, которая помогает выявить злокачественные процессы на слизистой, эндометриоз и доброкачественные изменения. Любое из этих заболеваний требует длительной терапии, а иногда и хирургического вмешательства.
Поэтому вопрос, нужно ли делать гистероскопию задолго до проведения ЭКО, имеет однозначный ответ — да, нужно, без нее невозможно установить точные причины проблем с зачатием и вынашиванием.
Обратите внимание! Единственным поводом отказа от гистероскопии перед ЭКО может стать наличие противопоказаний к использованию именно этого метода.
После курса лечения и реабилитации врач должен убедиться в том, что заболевание устранено, а осложнения отсутствуют. В этом плане гистероскопия также является более точным диагностическим инструментом, чем УЗИ. Поэтому подготовка к процедуре перед ЭКО всегда содержит пункт с гистероскопией.
Однако и здесь могут быть исключения: наличие противопоказаний или физиологических явлений, которые будут препятствовать нормальному обзору или повлекут повышение риска осложнений.
Важно помнить, что только врач, рассмотрев соотношение пользы и рисков, оценив текущее состояние пациентки, решает обязательна ли данная манипуляция или можно обойтись без нее.
Кому противопоказано проведение исследования перед искусственной инсеминацией
Перед тем, как будет проводиться диагностическая гистероскопия, врач должен убедиться в том, что у пациентки отсутствуют противопоказания к подобным манипуляциям. К ним относятся:
- инфекционные процессы в организме;
- хронические заболевания в стадии обострения;
- менструация;
- стеноз шейки матки.
Эти же состояния являются противопоказанием к гистероскопии с РДВ перед ЭКО.
Интересный факт! По данным статистики ВОЗ в США за 2016 год 1,5% пациенткам с диагностированным ранее бесплодием было отказано в проведении предваряющей ЭКО гистероскопии из-за беременности, возникшей естественным путем.
Чтобы исключить наличие противопоказаний, перед каждым исследованием с помощью гистероскопа врач дает направление женщине на комплексную диагностику, которая включает:
- УЗИ матки и малого таза;
- лабораторные исследования мочи;
- лабораторные исследования крови;
- микробиологическое исследование мазка из влагалища и шейки матки;
- осмотр в кресле гинеколога, который позволяет оценить текущее состояние шейки матки и непосредственно детородных органов;
- консультация терапевта при наличии хронических заболеваний.
Окончательный ответ на вопрос, нужна ли при ЭКО гистероскопия или от процедуры стоит отказаться, дает завершающее обследование.
Непосредственно перед манипуляцией врач может попросить пациентку измерить температуру тела, чтобы убедиться в том, что у нее нет признаков скрытого воспалительного процесса.
Если в ходе этого обследования будут выявлены отклонения, может потребоваться уточняющая диагностика. После нее пациентке назначат лечение, и уже после него можно будет повторить попытку провести гистероскопию.
На какой день цикла можно проводить исследование
Результативность исследования методом гистероскопии напрямую зависит от того, в какой день цикла будет проходить процедура. Выбор даты, на какой день цикла сделать гистероскопию для ЭКО, зависит, прежде всего, от индивидуальных особенностей организма женщины.
Для начала врач устанавливает, когда у пациентки были последние месячные, сколько дней они длились, каков обычный перерыв между менструальными кровотечениями.
Если в этом плане женщина не может дать достоверной информации, установить примерные даты цикла можно с помощью специального анализа на уровень специфических женских гормонов.
Выбор дней в цикле, когда желательно исследовать полость матки, зависит и от того, с какими целями реализуется этот метод обследования:
- на первые дни цикла, сразу после окончания менструации планируется процедура, подразумевающая проведение биопсии или иссечение синехий, вылущивание миомы или удаление полипа;
- с 15 по 18 дни цикла, когда эндометриоидный слой в матке становится наименее тонким, на нем хорошо просматриваются любые новообразования, поэтому осмотр проводится преимущественно с целью диагностики причин бесплодия или для отслеживания результатов проведенных ранее лечебных процедур;
- ближе к концу цикла, когда эндометрий максимально утолщается, проводят гистероскопию, в ходе которой планируется взять эндометрий и другие ткани из полости матки в ходе РДВ (раздельного диагностического выскабливания).
В срочном порядке, то есть в любой день цикла, гистероскопию могут назначить при кровотечении, возникшем по невыясненным причинам.
Когда можно делать ЭКО после гистероскопии
Сроки, когда можно после гистероскопии делать ЭКО, определяются индивидуально. Основным требованием является полное восстановление эндометрия в матке и готовность органа принять и выносить плод.
В случае, если в ходе предварительной обзорной гистероскопии патологий не выявлено, врач вполне может спрогнозировать удачное ЭКО и уже в следующем цикле провести перенос эмбрионов или искусственную инсеминацию.
В случае, если у женщины наблюдаются небольшие отклонения (воспалительный процесс, гормональные сдвиги и тому подобное), вероятность, что подсадка эмбриона будет успешной, невелика.
Поэтому сначала пациентке назначают курс гормональной терапии. Продолжаться она может от 3 месяцев до года.Результаты такого лечения врач сможет проконтролировать с помощью лабораторной диагностики и повторной гистероскопии, и уже через месяц после нее назначит перенос эмбрионов или инсеминацию.
Источник: https://DiagnozPro.ru/skopiya/hysteroscopy/gisteroskopiya-pered-eko
Эко после гистероскопии: когда можно делать?
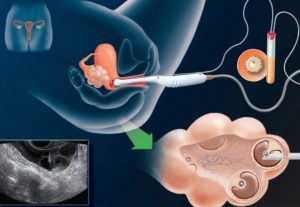
Сегодня бесплодие становится все более актуальной проблемой у представителей женского пола. По статистике, женское бесплодие встречается в среднем в 19% случаев, более половины из этого числа сопровождается заболеваниями эндометрия. Одним из вариантов решения проблемы бесплодия является ЭКО (экстракорпоральное оплодотворение).
Но наличие у женщины внутриматочной патологии значительно снижает эффективность данной процедуры. При выборе метода выявления внутриматочных заболеваний специалисты останавливаются на гистероскопии – инвазивном исследовании полости матки. Этот метод служит «золотым стандартом» в диагностике патологии эндометрия.
О том, когда можно делать ЭКО после гистероскопии, можно судить только после получения результатов этого исследования.
По показаниям перед ЭКО женщине может быть назначена гистероскопия
Цели и показания к гистероскопии перед проведением ЭКО
Данное исследование проводится как с диагностической, так и с лечебной целью:
- В качестве метода диагностики:
- с целью постановки окончательного диагноза- бесплодие;
- с целью выявления заболеваний эндометрия.
- Лечебная цель заключается в осуществлении малых хирургических операций, направленных на удаление выявленных новообразований и других внутриматочных патологий.
Показаниями к гистероскопии перед осуществлением экстракорпорального оплодотворения являются трудно поддающиеся терапии меноррагии, привычное невынашивание беременности.
Для получения достоверного результата при выявлении патологий эндометрия гистероскопию необходимо проводить в первую фазу цикла (фолликулярную). В то время как анализ структурно-функционального состояния эндометрия рекомендуется проводить в лютеиновую фазу (вторую фазу цикла).
При диагностике патологических изменений внутреннего слоя специалисты могут обнаружить:
- синехии в полости матки;
- полипы внутреннего слоя матки;
- подслизистую миому;
- хронический эндометрит;
- фоновые заболевания эндометрия.
Особенности подготовки к проведению гистероскопии
В первую очередь женщине необходимо пройти тщательное обследование. Обычно ей назначаются такие лабораторные и инструментальные методы диагностики, как:
- общий анализ мочи;
- общий и биохимический анализы крови;
- мазки на бактериоскопию;
- бактериальный посев отделяемого из влагалища;
- определение онкомаркеров в крови;
- флюорография;
- УЗИ ОМТ(органов малого таза).
Методика выполнения гистероскопии
Манипуляция осуществляется под общим (наркоз) или местным (перидуральная анестезия) обезболиванием. Все зависит от того, какой вид гистероскопии предстоит проводить. При этом больная располагается на гинекологическом кресле.
В качестве инструмента используют гистероскоп, представляющий собой тонкую трубку, которая оснащена оптической системой. Гистероскоп вводят в полость матки с помощью зеркал через влагалище и цервикальный канал.
Если при осмотре какого-либо участка внутреннего слоя матки возникли подозрения, специалист может взять биопсию (кусочек ткани) для цитологического исследования.
Абсолютным противопоказанием к проведению манипуляции являются наличие инфекционно-воспалительных процессов в органах малого таза, а также тяжелые заболевания женщины, сопровождающиеся нарушением общего состояния.
Проведение ЭКО после гистероскопического исследования
Дальнейшая тактика ведения обследуемой пациентки зависит от результатов исследования.
- При отрицательном результате на выявление патологии эндометрия ЭКО после гистероскопии проводят после следующей менструации в начале цикла.
Процедура экстракорпорального оплодотворения
- При выявлении внутриматочной патологии экстракорпоральное оплодотворение проводится только после рационального лечения. О том, сколько времени должна проводиться терапия, судить трудно. Курс лечения назначается лечащим врачом индивидуально. В противном случае женщину может преследовать неудача- повторные процедуры подсадки эмбриона будут непродуктивны.
Гистероскопия после неудачного ЭКО (на фоне полного здоровья женщины) назначается повторно для выяснения других причин отторжения эмбриона.
Отзывы пациентов и мнение врачей
При изучении отзывов можно сделать вывод, что около 70% женщин, которые сделали экстракорпоральное оплодотворение после гистероскопического скрининга, отмечают положительный результат: воспользовавшись оплодотворением методом ЭКО в следующем цикле после исследования они забеременели.
Отрицательные отзывы (менее 30%) в основном оставили женщины, страдающие патологией эндометрия, трудно поддающейся терапии, вследствие чего ЭКО оказалось неудачным.
Мнения врачей по поводу обязательного проведения гистероскопического исследования перед ЭКО неоднозначны: некоторые считают это обязательной процедурой, другие же придерживаются мнения о том, что осуществлять данный метод диагностики необходимо только по показаниям.
Гистероскопия увеличивает шансы забеременеть при ЭКО
При проведении скринингового обследования возможно своевременное выявление и лечение заболеваний эндометрия, что значительно увеличивает шансы прикрепления эмбриона. В результате этого метод ЭКО окажется удачным.
Кроме того, преимуществом гистероскопии является то, что нанесенные во время обследования микротравмы функционального внутреннего слоя провоцируют его рост, что благоприятно сказывается на прикреплении эмбриона.
Источник: https://diagnostinfo.ru/skopiya/hysteroscopy/eko-posle-gisteroskopii.html
Гистероскопия перед ЭКО: нужна ли она, когда можно делать экстракорпоральное оплодотворение после вмешательства
Гистероскопию перед ЭКО рекомендуют женщинам, чтобы повысить шансы на беременность. Это диагностическая манипуляция, она поможет оценить шансы на успех экстракорпорального оплодотворения.
Если во время вмешательства обнаруживаются патологии матки, врач может принять решение сразу же провести малоинвазивную хирургическую операцию. Это в разы повышает шансы удачной имплантации эмбрионов.
В большинстве клиник, которые специализируются на вспомогательных репродуктивных технологиях, гистероскопия входит в перечень обязательных исследований.
Если врач не назначил гистероскопию, женщине стоит самой проявить инициативу и записаться на обследование, поскольку оно поможет предупредить возможные проблемы при проведении ЭКО.
Суть процедуры
Гистероскопия относится к малоинвазивным вмешательствам и представляет собой диагностико-лечебный метод.
Перед экстракорпоральным оплодотворением чаще всего проводится с целью определения патологий, которые могут негативно отразиться на процедуре. Для манипуляции применяется зонд минимального диаметра – 7 мм.
Если не нужно расширять шейку матки, можно выполнить операцию без наркоза. Когда процедура назначается женщине с целью коррекции патологических состояний, потребуется анестезия.
Осмотр матки изнутри при помощи оптической системы проводится в условиях клиники. Предварительно женщина сдает анализы и делает УЗИ органов малого таза. Проводить гистероскопию можно только при отсутствии инфекционно-воспалительных заболеваний в острой форме.
Почему репродуктологи назначают гистероскопию перед ЭКО
Нужна ли гистероскопия перед ЭКО, вопрос спорный. Каждая медицинская клиника составляет список анализов и инструментальных манипуляций, необходимых перед искусственным оплодотворением.
Гистероскопия и ЭКО – понятия, которые часто фигурируют вместе. Плюсы манипуляции:
- Гистероскопия позволяет осмотреть внутреннюю поверхность матки и оценить готовность эндометрия к имплантации. При чрезмерно тонком или гипертрофированном функциональном слое детородного органа можно не рассчитывать на положительный исход ЭКО. Эмбрионы не смогут имплантироваться в такую оболочку. Требуется лечение.
- Лечебное вмешательство позволяет скорректировать патологии матки, с которыми пациентку не возьмут в протокол. С помощью малотравматичного вмешательства выполняется выскабливание, прижигание полипов, рассечение спаек и удаление некоторых форм миоматозных узлов. Коррекция повышает шансы на успех.
- Во время процедуры выполняется биопсия эндометрия. Детальное изучение функционального слоя иногда выявляет проблемы, которые невозможно увидеть на УЗИ. Проведенное впоследствии лечение повышает вероятность успеха искусственного оплодотворения.
- Иногда для ЭКО требуется предварительное выскабливание полости матки. Показанием для проведения процедуры являются очаговые дефекты эндометрия. Гистероскопия позволяет обнаружить патологические участки, требующие удаления, чтобы не травмировать при проведении кюретажа здоровую слизистую.
Некоторые клиники назначают гистероскопию не всем пациенткам, а только тем, кто имеет показания. Врачи считают, что если нет оснований для вмешательства, не нужно лишний раз тревожить органы малого таза перед проведением искусственного оплодотворения. При ЭКО в данном случае придется рассчитывать на везение и надеяться, что скрытые проблемы не всплывут в протоколе.
Репродуктологи, назначающие манипуляцию, объясняют своим пациенткам, что после гистероскопии можно делать ЭКО уже в следующем цикле. Важно, чтобы приступить к процедуре позволило здоровье репродуктивных органов.
Гистероскопия перед началом программы ЭКО выполняется как в первой, так и во второй половине цикла. Исследование, проведенное до овуляции, позволяет максимально точно оценить состояние слизистой, обнаружить миоматозные узлы и полипы, определить патологии мышечного слоя детородного органа. Во второй половине цикла вмешательство назначается для изучения строения эндометрия.
Когда можно делать ЭКО после вмешательства
Сроки для проведения ЭКО после гистероскопии устанавливаются индивидуально для каждой пациентки. Определяющее значение имеет результат проведенных лечебно-диагностических мероприятий.
- Вступить в протокол ЭКО уже в следующем месяце после вмешательства могут женщины, у которых во время гистероскопии не было обнаружено проблем с эндометрием. Необходимо дождаться менструального кровотечения, потом начинать прием гормональных средств. Важно не путать кровянистые выделения после вмешательства с новым менструальным циклом.
- Выждать период до 3 месяцев рекомендуется женщинам, у которых во время диагностики была проведена биопсия. Показаниями для взятия биологического материала и детального обследования становятся неудачные попытки ЭКО в прошлом, выкидыши, неуточненное бесплодие, хронический эндометрит. Если в результате была обнаружена проблема, требующая медикаментозной терапии, то в протокол можно будет вступить не ранее, чем завершится прием препаратов.
- Не менее полугода придется ждать пациенткам, которым во время гистероскопии было проведено выскабливание. Аналогичные сроки устанавливаются для женщин после удаления миоматозных узлов и полипов. Функциональному слою детородного органа требуется время для полноценного восстановления. Если вступить в протокол ЭКО раньше, есть большой риск неудачного результата.
После гистероскопии пациентке необходимо уточнить у врача, через сколько можно планировать беременность и вступать в протокол ЭКО. Иногда результаты обследования показывают необходимость терапевтического курса, после которого требуется повторное вмешательство для оценки эффективности лечения.
Женщинам необходимо понимать, что торопиться сделать ЭКО после гистероскопии нельзя. Если не выждать рекомендованный временной промежуток, протокол завершится неудачей. После этого женщина будет вынуждена ждать еще дольше до вступления в повторную программу.
Источник: https://MyZachatie.ru/vrt/gisteroskopiya-pered-eko.html
Нужно ли перед ЭКО делать гистероскопию?
При прохождении обследования с целью подготовки к экстракорпоральному оплодотворению, можно столкнуться с необходимостью проведения дополнительных исследований.
Гистероскопия перед ЭКО – это один из видов хирургической диагностики, позволяющий повысить результативность протокола, дать дополнительную информацию о состоянии эндометрия (наличия/отсутствия полипов, узлов и новообразований), подсказать врачу правильную тактику лечения и схему протокола.
Что такое гистероскопия?
Если говорить простым языком – это осмотр полости матки, ее шейки и устьев маточных труб с помощьюоптико-волоконных аппаратов:
- гистероскопа,
- гистерорезектоскопа;
- гистерофиброскопа.
Два последних аппарата отличаются более широкими возможностями для хирургических манипуляций.
При выявлении патологических изменений, от которых можно избавиться с помощью используемой оптической системы, эта процедура легко трансформируется из диагностического метода в хирургический – гистерорезектоскопию.
Исходя из этого, гистероскопию, как метод обследования и лечения, подразделяют на:
- диагностическую;
- хирургическую.
Одно из преимуществ гистероскопии при ЭКО – это быстрый переход от диагностики к хирургическому лечению, позволяющий избежать полосных операций.
Как делают гистероскопию перед ЭКО?
Процедура проводится на гинекологическом кресле с применением препаратов для внутривенного наркоза или эпидуральной анестезии (используется реже). Продолжительность – 20 минут. Минуя влагалище, через шейку матки вводится гистероскоп.
В зависимости от модели в полость матки под регулируемым давлением подают физиологический солевой раствор или воздух. Это необходимо, чтобы раздвинуть стенки матки изнутри и изучить структуру эндометрия.
Оптическая система выводит изображение на монитор экрана и позволяет увеличивать изображение до необходимых врачу размеров.С помощью гибких ножниц, электрокоагулятора, щипцов, заключенных в металлический тубус гистерорезектоскопа, хирург-гинеколог может удалять полипы, спайки и новообразования, делать забор тканей для биопсии, останавливать кровотечение, производить диагностическое выскабливание.
Необходимость гистероскопии перед ЭКО
Обязательна ли гистероскопия перед ЭКО? К сожалению, медики неоднозначны в этом вопросе. В одних учреждениях – это обязательная процедура, в других – проводиться с учетом полученных данных во время исследований и рекомендуется на основании анамнеза (истории болезни).
Сказать, что одни правы, а вторые – нет, тоже нельзя.
Осмотрев матку изнутри в самом начале подготовки к ЭКО, можно диагностировать и устранить причину бесплодия, тем самым предупредить неудачные попытки искусственного оплодотворения, подготовить эндометрий к имплантации (убрать полипы, гиперплазию, сращения, фиброзные тяжи, эндометриоидные кисты и узлы, которые почти всегда мешают эмбриону прикрепиться). Встречаются случаи, при которых устранение «неблагополучий» эндометрия повлекло наступление естественной беременности.
С другой стороны, если проблем с эндометрием нет, зачем каждую пациентку вводить в наркоз и проводить платное исследование?
В любом случае, если репродуктолог рекомендует вам перед ЭКО гистероскопию – не сомневайтесь и доверьтесь доктору. У каждой женщины свой путь к результату. Процедура позволит устранить все сомнения, выбрать результативную тактику ведения.
Главное – вы будете уверены, что сделали максимум для успеха. Необходимость в гистероскопии после неудачного ЭКО возрастает еще больше.
Это один из способов предотвращения неудач, экономии средств на последующие попытки и анализ ошибок предыдущего цикла.
На какой день нужно делать гистероскопию матки перед ЭКО?
Процедура назначается на определенный день цикла. На какой день назначают гистероскопию перед ЭКО зависит от того, какую патологию врач подозревает или хочет исключить.
В начале цикла выявляют и резецируют:
- миоматозные узлы;
- полипы;
- спайки.
В первые дни цикла (5–10 день) слизистая матки тонкая, менее васкуляризирована. Это важно, потому что дефекты внутренней стенки матки хорошо видны, их легче удалить полностью и кровопотеря в эти дни минимальна.
Во второй фазе цикла, начиная с 15–18 дня, изучают морфологию и функциональность эндометрия. Не проводят гистероскопию в период критических дней.
Когда можно делать ЭКО после гистероскопии?
Сроки проведения ЭКО после гистероскопии вариабельны и зависят от данных, полученных при проведении.
Начинать программу экстракорпорального оплодотворения могут в период начиная от 10 дней с момента проведения и до 5–6 месяцев.
Разброс большой, так как при обследовании могут выявляться различные патологии, требующие разной степени оперативного вмешательства и терапевтических мероприятий: гормональной, противовоспалительной терапии.
После эндоскопической диагностики полости матки для контроля назначают УЗИ, при необходимости проводят повторную гистероскопию. Так что решение о том, когда можно делать ЭКО после гистероскопии, остается за лечащим врачом (исходя из полученных данных и состояния вашего здоровья).Если при обследовании не выявлено патологии и состояние функционального слоя эндометрия соответствует физиологической норме, то подготовку к искусственному оплодотворению начинают после окончания месячных – с нового цикла.
Кроме того, микроповреждения функционального слоя эндометрия в результате гистероскопии стимулируют рост внутренней слизистой оболочки матки и приветствуются репродуктолагами в протоколах ЭКО.
От качества эндометрия зависит возможность прикрепления эмбриона и имплантация.
Что нужно сделать перед проведением гистероскопии?
Операция не требует особой подготовки. рекомендация – до проведения не употреблять пищу. Предварительно нужно сдать анализы, которые могут выявить противопоказания к проведению, и гинекологический осмотр.
Анализы, без которых на гистероскопию не возьмут:
- общеклинические анализы мочи и крови;
- коагулограмма и биохимия;
- гепатиты В, С, сифилис и ВИЧ;
- флюорография и ЭКГ;
- бактериоскопия влагалищного отделяемого;
- группа крови с резус-фактором.
Эти же исследования входят в обязательный перечень перед проведением искусственного оплодотворения. Если результаты будут удовлетворительными, второй раз их пересдавать не нужно. В случае выявления заболеваний назначается терапия, по окончании которой делаетсят повторный лабораторный контроль.
Противопоказания к гистероскопии:
- воспалительные и острые инфекционные заболевания половых органов;
- обострение хронических соматических заболеваний.
Преимущества
Гистероскопия перед ЭКО однозначно повышает эффективность процедуры. Найденные отклонения учитываются в схеме протокола, мини-операция позволяет подготовить эндометрий для подсадки эмбрионов в последующих циклах, отпадает необходимость в полостных операциях.
Дети ЭКО — какие они?
Пункция яичников при ЭКО
Как происходит перенос эмбрионов при ЭКО?
Качество эмбрионов для ЭКО
Хетчинг при ЭКО
Лапароскопия перед ЭКО
Кольпоскопия перед ЭКО
Источник: https://stanumamoy.com.ua/pered-eko-gisteroskopiya/