На какой день сдавать гормоны перед ЭКО
Содержание
Важные гормоны при ЭКО: какие и когда сдавать

Гормоны при ЭКО контролируют для выбора схемы стимуляции и времени для проведения процедуры. Самые важные – это эстрадиол, прогестерон, фоллитропин, лютропин. Помешать успешному оплодотворению может повышение мужских гормонов, пролактина и нарушения работы щитовидной железы, поэтому показатели важно привести к норме до ЭКО.
О роли гормонов, какие нужно сдавать женщине, рисках гиперстимуляции яичников и последствиях гормональной терапии узнайте из нашей статьи.
Стимуляция организма гормонами при ЭКО
У женщин на протяжении менструального цикла в яичнике созревает не более 2 фолликулов, содержащих яйцеклетку. Чтобы провести процедуру экстракорпорального (вне организма женщины) оплодотворения, такого количества мало. Поэтому необходима стимуляция гормонами. Это обеспечит развитие нескольких яйцеклеток. Чем их больше, тем шансы на успех процедуры выше.
В норме на процесс формирования доминантного фолликула (главного, содержащего половую клетку) влияют:
- Фоллитропин (фолликулостимулирующий гормон, ФСГ) – вырабатывается передней долей гипофиза (железа головного мозга). Помогает расти фолликулу до 2 см, внутри которого развивается яйцеклетка.
- Эстрогены, основной – это эстрадиол. Его выделяет растущий фолликул. Когда в крови будет достаточно гормона, начнется выброс гипофизом лютропина (лютеинизирующий гормон, ЛГ).
- Лютропин стимулирует созревание яйцеклетки и овуляцию – ее выход из фолликула. Имеет характерный пик (высокий показатель), после которого через 1,5-2 суток произойдет овуляция с вероятным оплодотворением.
- Прогестерон нужен для того, чтобы плодное яйцо закрепилось на стенке матки, и начала развиваться нормальная беременность.
Рекомендуем прочитать статью о том, что важно знать перед сдачей анализов на гормоны. Из нее вы узнаете об общих рекомендациях перед сдачей анализов на гормоны, подготовке к взятию крови и о том, что делать категорически нельзя.
А здесь подробнее о гормоне гонадотропин.
Длинный и короткий протокол стимуляции
Для успешного оплодотворения гормоны вводят женщине обязательно, даже если собственные в пределах нормы. Используют препараты, которые аналогичны естественным.
Крайне важно точно следовать рекомендациям гинеколога и не пытаться самостоятельно изменить схемы лечения. Их выбор полностью зависит от данных анализов, проведенных до процедуры.
Длинный
Начинается после 20 дня цикла с подавления собственной функции гипофиза. Это нужно, чтобы взять под контроль его работу и обеспечить продукцию ЛГ и ФСГ в нужное время.
Затем, уже после первого дня менструации, начинается гормональная стимуляция на протяжении 1,5-2 недель. Препараты помогут выработке ФСГ в повышенном количестве.
В результате будет созревать не одна, а несколько яйцеклеток.
Когда фолликулы уже достигли нужного размера по данным УЗИ, то вводится аналог ЛГ. Его применяют в такой дозе, чтобы яйцеклетки созревали, но еще не выходили из фолликула. Это необходимо, чтобы их было возможно извлечь после пункции (прокола).
Длинный протокол ЭКО
Такая схема назначается при миоме, поликистозе яичников, изменении толщины внутреннего слоя матки, женщинам со средним запасом фолликулов (овариальным резервом). Достоинство – полная управляемость гормонами, недостаток – риск гиперстимуляции яичников с серьезными осложнениями.
Короткий
При нем не подавляется работа гипофиза, а стимуляция начинается на 2 день цикла. Она обычно продолжается 10 дней. Применяется препарат на основе хорионического гонадотропина, он помогает созреванию нескольких фолликулов. Когда они уже достаточно большие, проводится пункция. Короткий протокол менее опасен, но не всегда эффективен. Эти виды гормональной терапии могут меняться.
Вне зависимости от схемы необходимо применение прогестерона. Так как при стимуляции образуется много фолликулов, то эстрогены выше нормы. Если прогестерона будет мало, то не произойдет прикрепление эмбриона к матке.
Короткий протокол ЭКО
Какие нужно сдавать будущей маме
Основная группа исследований включает фолликулостимулирующий и лютеинизирующий гормоны гипофиза, эстрадиол и прогестерон. Они важны для того, чтобы определить дозировки и схемы введения препаратов. Есть и дополнительные анализы на гормоны для ЭКО. Они помогут вовремя провести лечение заболеваний, приводящих к бесплодию и неудачным попыткам оплодотворения.
К ним относятся:
- андрогены (мужские стероиды) – тестостерон, дегидроэпиандростерон;
- пролактин гипофиза;
- гормон щитовидной железы – свободный тироксин и его регулятор тиреотропин гипофиза (ТТГ);
- антимюллеров (АМГ).
Какую роль играет ЛГ
Гормон ЛГ для ЭКО считается главным. Его вырабатывает гипофиз, а сам лютропин:
- обеспечивает образование женских (прогестерон, эстрадиол) и мужских (тестостерон) половых стероидов;
- стимулирует овуляцию;
- помогает формированию желтого тела на месте фолликула (оно вырабатывает прогестерон).
Действия собственного гормона имитирует хорионический гонадотропин. Если ЭКО будет проходить в естественном цикле, то уровень ЛГ – это главный индикатор для гинеколога.
Он повышается до максимума за 1,5 суток до овуляции, поэтому его контролируют неоднократно, чтобы не упустить время для получения одной созревающей яйцеклетки.
Норма ЛГ – 2,37-12,5 мМЕ/мл на 2-4 день, на пике достигает 14-96 единиц.
На что влияет АМГ, его норма
Антимюллеров гормон образуется в растущем фолликуле. Его уровень показывает общее их количество, то есть овариальный резерв. Он снижается после 30 лет, при раннем наступлении менопаузы, истощении яичников.
Если гормон АМГ в норме, то это указывает на то, что при гормональной терапии есть риск гиперстимуляции и нужно контролировать содержание эстрадиола в крови. При повышенных и существенно сниженных показателях часто ЭКО проходит неудачно, поэтому рекомендуется привести концентрацию гормона к показателям от 2,1 до 7,3 нг/мл.
Эстрадиол при ЭКО
Этот гормон образуется в основном яичниками, небольшая часть надпочечниками. Он нужен для созревания яйцеклетки, а его уровень отражает то, насколько успешно проходит этот процесс. По концентрации эстрадиола в крови можно выяснить число зреющих фолликулов.
В первой фазе цикла показатели возрастают в 2 раза каждые 2 суток. После овуляции наблюдается еще один пик содержания гормона, а затем он снижается. Нормой эстрадиола для ЭКО является интервал от 12,5 до 160 пг/мл в фолликулярной фазе цикла. Часто назначается мониторинг (неоднократные исследования) концентрации в крови.
Фолликулостимулирующий гормон: норма и значение
ФСГ вырабатывается гипофизом, а его поступление в кровь имеет импульсный режим. На протяжении суток периодически выбрасываются большие количества. Они выше нормы примерно в 1,5-2 раза. Основная роль фоллитропина – это подготовка фолликула к овуляции. После нее ФСГ помогает образованию прогестерона.
Для ЭКО показатели уровня гормона нужны для:
- определения дозы препаратов, которые содержат его синтетические аналоги;
- выбора протокола (длинный или короткий);
- оценки риска гиперстимуляции.
Для первой фазы цикла норма ФСГ – 1,37-9,91 мМЕ/мл.
Зачем нужен прогестерон
При помощи этого гормона происходит закрепление плодного яйца. Для того чтобы оно было успешным, нужно открыть имплантационное окно. Так называют состояние внутреннего слоя матки, когда наиболее вероятна прочная фиксация эмбриона. Для этого нужно введение во влагалище его препаратов.
Если исходные показатели гормона низкие, а такая подготовка не проведена, то успехи ЭКО низкие. Большие значения также нежелательны, так как окно открывается самостоятельно, когда еще не сформировано плодное яйцо. Норма концентрации 17-OH прогестерона – 0,07-0,80 нг/мл.
Норма остальных гормонов в анализах при ЭКО
Если предыдущие показатели контролируют неоднократно при проведении стимуляции яичников, то некоторые гормоны сдавать нужно только перед началом ЭКО.
Тиреотропный и тироксин
Нарушения работы щитовидной железы негативно сказываются на зачатии и вынашивании беременности, развитии плода. Возникает:
- аменорея, дисменорея – менструации прекращаются на длительный срок или бывают задержки, нерегулярный цикл;
- ановуляторный цикл (не происходит овуляция, яйцеклетка не покидает фолликул);
- нехватка прогестерона – если нет овуляции, то не формируется желтое тело, а значит, не образуется его гормон;
- бесплодие.
Поэтому при планировании оплодотворения всем без исключения женщинам назначаются исследование ТТГ (норма – 0,4-4,0 мкМЕ/мл) и тироксина (10-23 пмоль/л). Если они понижены или повышены, то женщине до ЭКО важно пройти лечение у эндокринолога.
Пролактин
Образуется в гипофизе и нужен для лактации. Нормальная концентрация в крови до беременности – 109-557 мЕд/мл. Если уровень повышен, то это вызывает снижение показателей ФСГ, ЛГ и половых гормонов. Такие изменения нередко являются причиной бесплодия и неудачных процедур ЭКО. Требуется медикаментозная терапия для восстановления нормальных показателей.
Мужские гормоны
При повышении андрогенов возможно нарушение процесса овуляции, невынашивание беременности. Так как основным местом образования тестостерона являются яичники, а дегидроэпиандростерон продуцируют надпочечники, то важны оба исследования. Нормой гормонов для ЭКО считают:
- общий тестостерон – 0,7-3 нмоль/л;
- ДГЭА С (дегидроэпиандростерона сульфат) – 31-333 мкг/дл.
Показатели при гиперстимуляции
Даже при тщательном обследовании и приведении всех показателей к норме, возможен синдром гиперстимуляции. Он является неблагоприятной реакцией организма женщины на высокие дозы препаратов.
При достаточном овариальном резерве у молодых женщин в ответ на введение гормонов образуется слишком много фолликулов – более 10-15 с каждой стороны.
Это приводит к таким последствиям:
- избыток эстрогенов;
- усиленное выделение веществ, повышающих проницаемость сосудов;
- жидкая часть крови переходит в ткани (отеки) и полости (брюшную, грудную, околосердечную);
- падает фильтрация мочи почками;
- нарушается дыхание и кровообращение, работа головного мозга;
- возникает вздутие и сильная боль в животе.
Чаще появляется при длинном протоколе у женщин с избытком мужских гормонов, пролактина, недостаточной массой тела. Для диагностики используют показатели эстрадиола и данные УЗИ. Лечение проходит в стационарных условиях.
Норма гормонов для переноса эмбрионов при ЭКО
Наиболее значимым считается показатель прогестерона. Он должен быть не выше, чем 1,5 нг/мл. Это значение характерно для первой фазы цикла до наступления овуляции.
При более высоких концентрациях повышается риск преждевременных изменений внутреннего слоя матки.
других гормонов обычно не требуется определять, так как на фоне стимуляции их значения не отражают истинный гормональный фон организма.
При ЭКО в естественном цикле ориентируются на лютропин.
Смотрите на видео о процедуре ЭКО:
Изменения после приживления эмбрионов
При благополучном внедрении плодного яйца в стенку матки повышается содержание эстрадиола и прогестерона. Их определяют в день ЭКО, а затем через 3 дня и спустя неделю.
На 14 сутки анализы дополняют исследованием хорионического гонадотропина и Д-димера, эстрона. Оценка результатов строго индивидуальная, так как на них влияют исходные значения и введенные препараты.
Поэтому важно, чтобы вывод об успешности приживления сделал врач, проводящий ЭКО.
Для поддержки беременности может быть назначен прогестерон или его аналоги (чаще Дюфастон).
Как меняются результаты анализов после неудачной попытки
Основной показатель отсутствия беременности – это низкий уровень ХГЧ (хорионического гонадотропина), он не повышается при повторных исследованиях. Также не растут после неудачного ЭКО и эстрогены, прогестерон.
Для того чтобы выяснить причину неудачи, женщинам необходимо развернутое обследование:
- анализ свертывающей системы крови;
- иммунограмма;
- генетическая диагностика;
- пробы на совместимость с генами супруга.
По усмотрению врача они могут быть дополнены исследованиями на инфекции, томографией, диагностическим выскабливанием, гистероскопией.
Побочное действие гормональной терапии
Суть гормональной стимуляции яичников состоит в создании максимального содержания гормонов в необходимой пропорции. Введение препаратов накладывается на собственную продукцию гормонов. Поэтому нередкими последствиями ЭКО бывают:
- маточные кровотечения;
- увеличение грудных желез;
- повышенная свертываемость крови;
- закупорка сосудов венозного и артериального русла (тромбоз глубоких вен голени, тромбоэмболия легочной артерии, нарушение кровотока в сердечной мышце, головном мозге, почках, нижних конечностях);
- снижение зрения, слуха;
- высокое артериальное давление;
- учащение ритма сокращений сердца;
- возникновение приступов голода, набор массы тела;
- аллергические высыпания;
- боли в животе;
- изменения настроения, склонность к депрессии, повышенная раздражительность.
Маточные кровотечения
Поэтому в период процедуры важно соблюдать щадящий режим, избегать физических и эмоциональных перегрузок. Необходимо достаточное поступление с пищей витаминов, микроэлементов, белка.
Гормоны при ЭКО исследуют до начала гормональной стимуляции. Это помогает выбрать дозу препаратов и схему их введения. Наиболее важными считают ФСГ, ЛГ, эстрадиол и прогестерон. Анализы на пролактин, ТТГ и мужские гормоны необходимы, так как при их отклонении от нормы нередко бывают неудачные попытки оплодотворения.
Рекомендуем прочитать статью об анализах на женские гормоны. Из нее вы узнаете о том, какие анализы сдают на женские гормоны, когда нужно сдавать кровь на женские гормоны, правильной подготовке по дням, сколько готовятся результаты и расшифровке показателей.
А здесь подробнее о гормонах при эндометриозе.
При индивидуальной реакции на медикаменты возникает синдром гиперстимуляции яичников. При помощи исследований крови врач определяет лучшее время для переноса эмбриона, контролирует дальнейшее развитие беременности. Если она не состоялась, то проводится дополнительное обследование. До начала ЭКО женщину предупреждают о возможных последствиях гормональной терапии.
Источник: https://endokrinolog.online/gormony-pri-jeko/
Какие анализы на гормоны нужно сдавать перед ЭКО
Программа ЭКО (экстракорпоральное оплодотворение) помогает преодолеть многие виды бесплодия, не поддающиеся лечению терапевтическими и хирургическими методами. Она предполагает оплодотворение яйцеклетки вне тела женщины путем ввода сперматозоида при помощи инъекции.
Для того чтобы получить яйцеклетки, готовые к оплодотворению, женщина проходит специальную процедуру, в ходе которой при помощи прокола стенки влагалища специальной иглой из ее яичников под контролем УЗИ забирается несколько ооцитов.
В норме у женщин в течение одного менструального цикла одновременно созревает одна яйцеклетка, редко две и более (тогда при оплодотворении рождаются двойняшки, тройняшки).
Но поскольку для увеличения шансов на успех искусственного оплодотворения нужны несколько материнских клеток, возникает необходимость создания таких условий, при которых в яичниках одновременно развивается сразу несколько фолликулов. Этого эффекта добиваются путем гормональной фолликулярной стимуляции.
Анализы каких гормонов нужно сдавать женщине?
Еще до старта протокола ЭКО женщине предлагается пройти гормональное обследование, в ходе которого собираются данные для анамнеза. На начальном этапе сдаются следующие анализы:
Антимюллеров гормон (АМГ). Уровень этого гормона указывает на примерное количество фолликулов с яйцеклетками и стадию их развития. Эти данные позволяют определить сроки планирования беременности.
Фолликулостимулирующий гормон (ФСГ) участвует в формировании фолликул и управляет многими процессами, относящихся к функции яичников.
Лютеинизирующий гормон (ЛГ). При овуляции (высвобождении яйцеклетки из фолликулярной оболочки) происходит всплеск лютеинизирующего гормона. Таким образом, его уровень может с высокой вероятностью предсказать овуляцию.
Пролактин непосредственно участвует в репродуктивных процессах. Этот гормон вырабатывается гипофизом. Он несет множество функций, одна из которых заключается в торможении процессов овуляции и сокращает продукцию эстрогенов яичниками.Эстрадиол – важнейший женский стероидный гормон, вырабатываемый яичниками, в частности фолликулами, а также надпочечниками. Он принимает активное участие в формировании детородных органов и в самих процессах репродукции.
Анализы каких гормонов сдает мужчина?
Как правило, гормональный профиль партнера изучается в том случае, если спермограмма имеет отклонения. В зависимости от обнаруженной патологии сперматозоидов и прочих характеристик спермы андролог составляет список интересующих гормонов. Это, прежде всего, мужские (тестостерон) и женские (эстрогены) половые гормоны, инсулин.
Дополнительные анализы для пар
Протокол ЭКО регламентирует обязательные к сдаче анализы для партнеров обеих полов. Изучив анамнез, врач-репродуктолог может назначить дополнительные тесты. Это могут быть гормоны, не входящие в список обязательных, но помогающие определить риски для ЭКО, а также определяющие состояние эндокринной системы каждого из партнеров.
Для мужчин, проходящих со своей партнершей (супругой) по программе экстракорпорального оплодотворения, основной анализ – спермограмма. При неудовлетворительных характеристиках спермы назначается ее расширенный анализ.
К парам старше 35 лет репродуктологи предъявляют более высокие требования по части обследования. У женщин изучают овариальный резерв – остаток яйцеклеток. При сдаче анализов на гормоны врачи учитывают возраст партнеров. Дополнительные анализы помогают разработать оптимальную стратегию программы ЭКО, при которой будут минимизированы риски.
Норма гормонов для переноса эмбрионов при ЭКО
С момента оплодотворения яйцеклетка переходит в эмбриональную стадию развития. Специалисты проводят ее перенос в полость матки. Процедура производится без наркоза и длится пять-семь минут. Непосредственно перед переносом у женщины берется кровь на анализ таких гормонов, как прогестерон и эстрадиол.
Прогестерон принимает активное участие в подготовке эндометрия матки и труб к зачатию и трансплантации эмбриона. Критический уровень для переноса эмбриона составляет 8,7 нмоль/л. Если концентрация этого гормона в крови ниже, то рекомендуется заморозить оплодотворенные яйцеклетки до момента стабилизации прогестерона.
Высокий уровень эстрадиола в плазме крови женщины указывает на благоприятный момент для переноса эмбриона в полость матки и его трансплантации. Анализ берется в день процедуры и через неделю, для определения динамики секреции этого гормона желтым телом. В этот период норма составляет 154-3000 Пг/мл.
Источник: https://krmed.ru/articles/kakie_analizy_na_gormony_nuzhno_sdavat_pered_eko.html
Нормы гормонов ФСГ, ЛГ, эстрадиола для ЭКО

Гормональный мониторинг в программе ЭКО производится в трех этапах:
Наиболее важные из них – первичное обследование и заключительный этап, когда нужно взвесить все «за» и «против» переноса в стимулированном цикле или сделать сегментированный цикл (с перерывом).
- Какие виды мониторинга существуют?
- Гормоны во время ЭКО
- Гормоны перед ЭКО
- Когда сдавать гормоны для ЭКО?
- Гормоны для ЭКО норма
- Стимуляция овуляции
- Синдром гиперстимуляции
- Естественный цикл
- Нормы для для переноса эмбрионов
Какие виды мониторинга существуют?
- Традиционным является ультразвуковой мониторинг яичников. При этом доктор во время УЗИ измеряет диаметр фолликулов: лидирующих в развитии и когорту, догоняющих «лидеров». Диаметр измеряют в двух перпендикулярных направлениях, таким образом, доктор понимает, как стимуляция влияет на созревание яйцеклеток, есть ли необходимость в коррекции дозировок или замене препаратов.
Размер фолликулов «подсказывает» срок назначения триггеров овуляции.
- Ультразвуковой мониторинг слизистой матки. С помощью исследования доктор оценивает качество эндометрия – толщину, структуру. Толщина эндометрия – важный параметр о принятии решения о подсадке.
- Гормональный мониторинг – исследование крови на уровень женских половых гормонов во время стимуляции.
Гормоны во время ЭКО
Гормональный мониторинг предполагает получение результатов в день, когда анализ был сдан. Лаборант «дает» ответ через 2 часа после постановки пробы. Такой мониторинг за гормонами во время ЭКО имеет ценность, так как позволяет вовремя скорректировать лекарственные дозы препаратов для индукции овуляции.
Репродуктивные гормоны:
Причины биохимической беременности после ЭКО
Самые главные гормоны для ЭКО это:
- пролактин;
- эстрадиол;
- лютеинезирующий гормон, он отвечает за овуляцию.
Собственно выход яйцеклетки из фолликула происходит во время лютеинезирующего «пика», когда концентрация гормона – максимальна.
Биохимическая беременность после ЭКО
Пику ЛГ – предшествует «пик» эстрадиола. Фолликул растет под влиянием эстрадиола и достигает своего максимального размера во время пиковой концентрации. Эстрадиол по механизму положительной обратной связи влияет на гипофиз, что стимулирует его вырабатывать ЛГ. Именно высокая концентрация эстрадиола запускает овуляцию.
Как только произошла овуляция уровень ЛГ и эстрадиола резко падает, а прогестерон, который начинает вырабатываться желтым телом (на месте произошедшей овуляции) начинает «расти».
От уровня прогестерона будет зависит произойдет имплантация эмбриона после ЭКО или нет (такая же взаимосвязь при естественной беременности, внутриматочной инсеминации).
Гормоны перед ЭКО
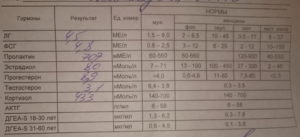
В программу ЭКО не могут взять женщину, если у нее есть гормональные нарушения. Ниже приведен список гормонов, которые нужно сдать перед ЭКО в виде таблицы. Первые три пункта – обязательны для всех. Остальные гормоны сдают по показаниям.
Гормоны для ЭКО (норма) и сроки для сдачи анализов
| Гормоны | Единицы измерения | Срок, когда нужно сдать анализ |
| ФСГ | 1,37-9,90 мЕд/л | Со 2 по 4 день цикла |
| АМГ | 2,1-7,3 нг/мл | Любой день цикла |
| ЛГ | 1,68-15 мЕд/мл | Со 2 по 4 день цикла |
| Пролактин | 109-557 мЕд/мл | С 1 по 10 день цикла |
| Андрогены:тестостерон общий | 0,7–3 нмоль/л | С 1 по 10 день цикла |
| ДЭАС | 30 — 333 мкг/дл | С 1 по 10 день цикла |
| 17-OH прогестерон | 0,2-2,4 нмоль/л или 0,07-0,80 нг/мл | С 1 по 10 день цикла |
| ТТГ (абсолютно всем) | 0,4-4,0 мкМЕ/мл | Любой день цикла |
| Т4 свободный | 0,8-1,8 пг/мл или 10-23 пмоль/л | Любой день цикла |
| Антитела к ТПО | 0-35 МЕ/мл или 5,5 Ед/мл | Любой день цикла |
Когда сдавать гормоны для ЭКО?
Всегда гормоны сдают строго натощак (прием продуктов и жидкости может искажать результаты) в утренние часы, потому что на протяжении суток их уровень меняется.
Андрогены сдают строго в 8 часов утра по местному времени!
Для того чтобы правильно сдать анализы предварительно нужно ознакомиться с требованиями. От достоверности результатов зависит успех ЭКО: правильно подобранные препараты, их дозы, схема назначения препаратов.
При выявлении отклонения от нормы гормонов щитовидной железы, перед ЭКО нужно откорректировать и привести гормоны «щитовидки» к норме.
Когда женщина уже вступает в протокол, доктор может назначить повторный анализ на гормоны (если есть показания).Например, если вы корректировали уровень гормонов щитовидной железы, доктор должен убедиться, что результат достигнут, и ваши гормоны пришли в норму.
Если на УЗИ репродуктолог не видит антральных фолликулов, то он должен попросить вас пересдать анализ крови на маркеры овариального резерва: АМГ, ФСГ, ЛГ.
Если на УЗИ видна большая киста желтого тела или остаток кисты желтого тела и нужно понять – она гормональноактивная или нет, то потребуется повторно сдать кровь на прогестерон.
Результаты повторного обследования станут решающими – возьмут женщину в протокол в этом цикле или нет. Или стоит выбрать другое, более подходящее время для стимуляции.
Гормоны во время стимуляции овуляции
С началом медикаментозной индукции овуляции эстрадиол «ступает в свои права». Вещество вырабатывается гранулезными клетками растущего фолликула. Естественно, с ростом граафового пузырька (фолликула) концентрация эстрадиола увеличивается. По цифровому количеству эстрадиола, можно предположить, какое количество яйцеклеток созревает в яичниках.
В среднем на 1 ооцит концентрация гормона составляет 800-1000 пмоль\л. Его уровень увеличивается вдвое каждые 48 часов. В 90% случаев эта закономерность срабатывает.
Но у каждого организма есть свои особенности – особенности гормонального синтеза, гормональной трансформации в печени, поэтому не всегда на практике получают предполагаемое количество яйцеклеток.
Очень тщательно следят за уровнем эстрадиола в протоколах, когда в анамнезе были неудачное ЭКО и при подозрении на синдром гиперстимуляции.
Гормоны ЭКО при синдроме гиперстимуляции
Высокий эстрадиол – маркер гиперстимуляции яичников, но УЗИ более информативно в этом плане, потому что можно увидеть большие, увеличенные яичники со множеством фолликулов (более 15 с каждой стороны).
У ряда пациенток редко, но бывают такие парадоксальные «ответы» организма на стимуляцию. Тогда цикл сегментируют и перенос эмбрионов проводят в следующем цикле, а эмбрионы замораживают.
Эмбриология достигла колосального уровня развития, когда без ущерба для бластоцист можно провести криоконсервацию и успешно разморозить эмбрионы для подсадки в то время, когда будет необходимо.
Гормоны ЭКО в естественном цикле
При ЭКО в естественном цикле (ЕЦ) главенствующую роль отводят ЛГ. Во время ЕЦ растет 1 фолликул в естественных условиях. ЭКО в ЕЦ проводится при низком ответе яичников на стимуляцию, трубном факторе бесплодия, эндометриозе, резекции яичников в прошлом.
В этом случае выбирается тактика наблюдения за лютеинезирующим гормоном. Пиковая концентрация – это «подсказка» репродуктологу, что пора делать пункцию яичников, чтобы не упустить единственную созревшую яйцеклетку. Подъем ЛГ. начинается за 36 часов до овуляции.
Гормоны ЭКО для переноса эмбрионов
Основной гормон, который влияет на имплатнацию – прогестерон. Под его действием в матке растут пиноподии – микровыросты слизистой, которые контактируют с эмбрионом и «позволяют» ему прикрепиться. Слизистая матки для прикрепления эмбриона должна быть с открытым имплантационным окном. Известно 3 состояния эндометрия:
- предрецептивный;
- рецептивный;
- пострецептивный – рефрактерный, который возникает в ответ на резкое повышение уровня прогестерона.
Уровень ХГЧ после ЭКО по дням после переноса
Окно имплантации при искусственном оплодотворении – открывает репродуктолог с помощью внутривлагалищного назначения препаратов прогестерона после пункции.
Но бывает, что под действием стимуляции большой уровень гормонов приводит к перераспределению – яичниковому синтезу прогестерона раньше, чем необходимо.
И уровень прогестерона повышается, а окно имплантации начинает открываться раньше – не синхронно с развитием эмбриона. В норме «имплантационный диалог» происходит на 5-6 сутки после пункции.
При бурном ответе яичников прогестерон может быть высоким за счет конверсии части эстрадиола в прогестерон. И этот прогестерон уже начинает открывать окно имплантации раньше положенного срока.Анализ на гормон прогестерон нужно сдать на момент назначения триггера овуляции, когда разрешающую дозировку ХГЧ (внутримышечно делают инъекцию). В этот день прогестерон должен быть низким, чем ниже, тем лучше.
Антимюллеров гормон у женщин
Оценка качества эмбрионов для переноса
Как вести себя после переноса эмбрионов?
Лапароскопия перед ЭКО
Как подготовится к ЭКО?
Дети ЭКО — последствия
Виды протоколов ЭКО
Длинный протокол ЭКО
Короткий протокол ЭКО
Источник: https://stanumamoy.com.ua/normy-gormonov-fsg-lg-jestradiola-dlja-jeko/
Какие гормоны сдавать перед ЭКО. На какой день сдавать гормоны перед ЭКО
Даже при тщательном обследовании и приведении всех показателей к норме, возможен синдром гиперстимуляции. Он является неблагоприятной реакцией организма женщины на высокие дозы препаратов.
При достаточном овариальном резерве у молодых женщин в ответ на введение гормонов образуется слишком много фолликулов – более 10-15 с каждой стороны.
Это приводит к таким последствиям:
- избыток эстрогенов;
- усиленное выделение веществ, повышающих проницаемость сосудов;
- жидкая часть крови переходит в ткани (отеки) и полости (брюшную, грудную, околосердечную);
- падает фильтрация мочи почками;
- нарушается дыхание и кровообращение, работа головного мозга;
- возникает вздутие и сильная боль в животе.
Чаще появляется при длинном протоколе у женщин с избытком мужских гормонов, пролактина, недостаточной массой тела. Для диагностики используют показатели эстрадиола и данные УЗИ. Лечение проходит в стационарных условиях.
Диагностика
Диагностика в протоколе ЭКО бывает лабораторной и инструментальной. Необходимые методы обследования назначает лечащий врач по показаниям.
Женщина и ее половой партнер сдают общие и специфические анализы. Для подтверждения наступившей беременности определяют уровень ХГЧ в крови, также проводят мониторинг показателей свертываемости крови, антител. При необходимости капельно вливают иммуноглобулины.
Для оценки кровотока в протоколе ЭКО проводят УЗИ с допплером.
Биопсия эндометрия является обязательной диагностической процедурой перед проведением ЭКО у женщин с негативным акушерским анамнезом.
Проводится биопсия эндометрия с целью:
- определения готовности эндометрия к имплантации (иммуногистохимия);
- выявления инфекционных изменений слизистой оболочки (хронический эндометрит);
- определения состояния эндометрия после гормональной стимуляции;
- выявления злокачественных или доброкачественных процессов в полости матки;
- определения возможных причин женского бесплодия.
Полученный после диагностического исследования материал направляется в гистологическую лабораторию, где изучается под микроскопом.
Биопсия перед ЭКО может проводиться основными способами.
- Выскабливание полости матки. Считается наиболее травматичной процедурой.
- Пайпель-биопсия. Проводится в амбулаторных условиях специальным тонким зондом.
- Аспирационная биопсия. Проводится амбулаторно при помощи маточного шприца или электроотсоса.
Доплер сосудов матки
Допплерография представляет собой изучение кровотока в крупных сосудах матки. Основной целью исследования является изучение характера кровоснабжения органа и степень нарушения кровообращения при ее наличии.
Перед ЭКО допплер проводится с целью определить возможные нарушения поступления питательных веществ к плоду. При выявлении отклонений от нормы назначаются лекарства, улучшающие кровоснабжение.
Длинный и короткий протоколы ЭКО
Чаще всего используются эти две схемы. Другие протоколы также разрабатываются на их основе.Длинный протокол показан женщинам со средним овариальным резервом, проблемами эндометрия, кистами яичников, миомами. Он начинается на 21-22 день предыдущего цикла с приема препаратов, подавляющих выработку собственных гормонов ФСГ и ЛГ.
Это делается для того, чтобы созревание фолликулов и овуляция произошли в нужный врачу момент, строго под его контролем. На фоне приема этих препаратов со 2-3 дня нового цикла начинается стимуляция яичников, и прием стимулирующих препаратов длится 10-12 дней. Гормональные препараты в протоколах ЭКО стимулируют продукцию двух гормонов: ФСГ и ЛГ.
В обычном цикле недоминантные фолликулы погибают до наступления овуляции, поскольку падает уровень ФСГ. Инъекции ФСГ поддерживают его на высоком уровне, поэтому яичники продуцируют сразу несколько яйцеклеток.Когда фолликулы достигают нужного размера, вводится препарат, принцип действия которого схож с естественным ЛГ, чтобы запустить процесс созревания яйцеклеток.
Этот препарат вводится с таким расчетом, чтобы процесс созревания яйцеклеток был запущен, а овуляция еще не произошла, поскольку забор яйцеклеток должен быть произведен до момента выхода яйцеклетки из фолликула. После чего появляется возможность успешно пунктировать фолликул и «достать» яйцеклетку.Короткий протокол более жесткий в сроках, он четко завязан на менструальный цикл женщины.
Стимулирующая терапия должна начаться не позже 2 дня цикла. В коротком протоколе стимуляция яичников производится 10 дней. По достижении фолликулами нужного размера назначается прием препарата “триггера”, запускающего овуляцию. Чаще всего это большая доза гормона человеческого хорионического гонадотропина (ХГЧ), который запускает процесс созревания сразу нескольких фолликулов.
Главным условием для назначения ХГЧ является наличие нескольких фолликулов нужного размера. Кроме того, на достаточном уровне должна быть концентрация эстрадиола. Через 35 часов производится пункция фолликулов. На месте пунктированных фолликулов образуются желтые тела, которые продуцируют выработку прогестерона, задача которого подготовить слизистую оболочку матки к имплантации эмбриона.
В стимулированных циклах уровень эстрадиола выше уровня прогестерона, поэтому вводятся дополнительные дозы прогестерона для восстановления баланса эстрогенов и прогестерона.
За время стимуляции женщина несколько раз сдает кровь на гормоны и делает УЗИ, чтобы врач мог понять, как организм отвечает на гормональную терапию и все ли идет по плану.
Используемые препараты
Кломифеновые препараты используются до 4 раз на протяжении всей жизни. Передозировка чревата истощением яичников. Прием данного средства должен находиться под строгим контролем доктора. Небольшие дозы гонадотропина ускоряют рост фолликулов. Прогестерон используют, чтобы увеличить шансы на закрепление оплодотворенной яйцеклетки.
До эко вначале проводится суперовуляция, чтобы увеличить шанс зачатия. Когда нюансы соблюдены правильно, доза гормонов не превышена, процесс может проходить дальше.
Осуществляется процедура при поддержке лекарственных средств. Какие гормоны колят при эко:
- прогестероны;
- хорионический гонадотропин;
- кломифен.
Список лекарств при эко довольно большой. Выбор осуществляется индивидуально для каждой женщины. В некоторых случаях понадобится поддержка эндометрия. При недостаточной его толщине беременность сорвется.
Сколько дней стимулируют при эко? Количество времени зависит от быстроты роста клеток. Обычно требуется до 13 дней. Схемы стимуляции при эко, вид препаратов подбирает доктор.
Вся процедура происходит под его строгим наблюдением. Список лекарств довольно широк. Принимать их следует по рекомендации доктора, предварительно внимательно прочитав инструкцию.
Стоимость препаратов для стимуляции овуляции при эко невысокая.
Необходимость лабораторной диагностики и сроки выполнения
Необходимость лабораторной диагностики гормонального статуса женского организма перед ЭКО заключается в исследовании концентрации активных веществ, участвующих в процессе нормальной регуляции менструального цикла и необходимых для наступления беременности.
Регуляция осуществляется на 5 уровнях.
- Кора головного мозга.
- Гипоталамус.
- Гипофиз.
- Яичники.
- Органы-мишени.
ФСГ и ЛГ вырабатываются в передней доле гипофиза и участвуют в регуляции развития, роста и репродуктивных функциях женского организма.
ФСГ или фолликулостимулирующий гормон, участвует в стимуляции образования фолликулов и относится к первой фазе.
ЛГ или лютеинизирующий гормон, повышается во вторую фазу и отвечает за функционирование желтого тела.
[attention type=green]Наибольшей концентрации активные вещества достигают в период овуляции, после чего ФСГ снижается, а ЛГ — повышается.
[/attention]
Для определения показателей кровь из вены берется на 3-5 дни менструального цикла. За 3 суток до сдачи анализа необходимо ограничить физические нагрузки. Кровь берется натощак 3 раза с интервалом 30 минут, что связано с цикличностью выброса активных веществ.
При наличии показаний производится стимуляция яичников инъекционными препаратами активных веществ передней доли гипофиза ФСГ или ЛГ.
Выработка эстрадиола осуществляется клетками яичников. В норме концентрация показателей увеличивается в первую фазу, достигая максимальных значений в период овуляции, после чего снижается.
Исследование на эстрадиол проводится натощак на 3-5 дни менструального цикла.
Пролактин вырабатывается в передней доле гипофиза и отвечает за формирование молочных желез и грудного молока после родов.
Перед сдачей анализа необходимо воздержаться от половых актов или других раздражающих действий, оказываемых на соски, за 24 часа до сдачи анализа. Рекомендовано сдавать кровь на пролактин на 5 – 8 дни менструального цикла.
Еще одним веществом передней доли гипофиза является СТГ или соматотропный гормон роста. Кровь сдается натощак. Предпочтительно на 3-5 дни цикла.
[attention type=yellow]Прогестерон вырабатывается в женском организме яичниками и надпочечниками и отвечает за регуляцию менструального цикла. Для получения достоверных результатов анализ рекомендовано сдавать на 3-5 дни цикла натощак и через 7 дней после овуляции.
[/attention]
Гормоны щитовидной железы не имеют колебаний, поэтому кровь на них можно сдавать в любой день. Особое значение имеет определение гипотиреоза с высоким ТТГ, что может приводить к изменению циклических колебаний.
Стимулирование, его последствия
У некоторых представительниц женского пола негативные ощущения при стимуляции эко сохраняются некоторый период после окончания процедуры. Боли возникают из-за применения гормональных средств.
Последствия гормональной терапии при ЭКО бывают:
- проблемы со стулом;
- плохое самочувствие;
- образование кист;
- собрание жидкости.
Проблемы наблюдаются часто при множественном образовании кист. Пройти они способны самостоятельно, однако не исключено, что понадобиться хирургическое вмешательство. Также побочным эффектом выступает внематочная беременность. Если имеется непереносимость каких-либо компонентов препарата, возникает аллергическая реакция.
Чтобы исключить нежелательные явления, необходимо соблюдать рекомендации доктора. Часто у женщин возникает вопрос можно ли принимать иммуномодуляторы при беременности. Воздействие их на плод мало изучено.
Преимущества и недостатки длинного и короткого протоколов ЭКО
Плюсом длинного протокола является его управляемость и гибкость: стимулирующая терапия может быть начата со 2-6 дня нового цикла. Также можно сместить дату пункции фолликулов – на 1-2 дня, если это необходимо.
При использовании длинного протокола врачи добиваются созревания бОльшего числа яйцеклеток одинакового качества и размера, но в этом и его минус – он может привести к синдрому гиперстимуляции яичников, поэтому женщинам, склонным к этому осложнению, длинный протокол не назначается.
Что такое синдром гиперстимуляции яичников
Мощная атака женского организма большими дозами гормонов несет в себе большую нагрузку. Говоря о гормональной стимуляции перед ЭКО, нельзя не сказать о таком серьезном осложнении, как синдром гиперстимуляции яичников. Он возникает чаще всего в длинном протоколе ЭКО у женщин с богатым овариальным запасом.
Он связан с образованием большого количества фолликулов – по 15 с каждой стороны. Увеличение числа фолликулов увеличивает концентрацию эстрогенов в крови, а также содержание вазомоторных веществ, которые влияют на стенки кровеносных сосудов всего организма. В результате из сосудов просачивается жидкость и накапливается в брюшной полости, перикарде.
Недостаток жидкости в сосудистом русле нарушает деятельность мозга, почек и других жизненно важных органов. Это серьезное осложнение, и лечащий врач должен просчитать все возможные риски, выбирая протокол стимуляции.
Преимуществом короткого протокола является возможность назначения в качестве “триггера” препарата агониста гонадотропина (не ХГЧ), чтобы свести к нулю риск развития синдрома гиперстимуляции яичников. Применение этих препаратов, однако, снижает и шансы на беременность.
В таких случаях применяются сегментированные протоколы, когда стимуляция производится в одном цикле, а перенос эмбрионов в следующем.
Каждый протокол имеет свои плюсы и минусы, если в одном цикле не сработает один, в следующий раз врач может предложить другую схему и ответ организма может кардинально измениться. В целом все они преследуют одни цели и примерно равны по эффективности и стоимости.
Источник: https://alkomir.net/kakie-gormony-sdavat-pered-eko-na-kakoj-den-sdavat-gormony-pered-eko/
Гормоны перед ЭКО

Бесплодие является одной из основных проблем, которые встречаются у бездетных пар. Единственным решением при отсутствии эффекта от консервативной и оперативной терапии является проведение экстракорпорального оплодотворения.
Впервые ЭКО увенчалось рождением ребенка в 1977 году в Великобритании, а в СССР – в 1985 году. С течением времени ЭКО прочно вошло в жизнь человека, и позволяет бездетным парам стать родителями.
Для успешного результата перед процедурой искусственного оплодотворения женщине и мужчине рекомендовано пройти полное обследование, которое включает в себя обязательное определение гормонального статуса.
ЭКО и гормоны
Экстракорпоральное оплодотворение или ЭКО представляет собой вспомогательную репродуктивную технологию при бесплодии, которая заключается в подсаживании в полость матки оплодотворенной яйцеклетки вне женского организма.
Подготовка к проведению ЭКО включает в себя обязательное исследование гормонального фона женщины. Каждый показатель имеет свои сроки сдачи, что необходимо для получения достоверного результата и возможности прохождения протокола ЭКО.
Среди обязательных общих анализов определяют:
- группу крови;
- резус-фактор;
- резус-антитела.
Определение гормонального статуса перед ЭКО включает в себя определение гормонов.
- ФСГ;
- ЛГ;
- эстрадиол;
- пролактин;
- соматотропный;
- кортизол;
- свободный тестостерон;
- 17-ОН-прогестерон;
- ДЭА-сульфат;
- прогестерон;
- ТТГ;
- трийодтиронин;
- свободный тироксин;
- тиреоглобулин;
- антитела к гормонам щитовидной железы;
- антимюллеров гормон.
Активные вещества имеют колебания, которые зависят от фазы месячных.
Необходимость лабораторной диагностики и сроки выполнения
Необходимость лабораторной диагностики гормонального статуса женского организма перед ЭКО заключается в исследовании концентрации активных веществ, участвующих в процессе нормальной регуляции менструального цикла и необходимых для наступления беременности.
Регуляция осуществляется на 5 уровнях.
- Кора головного мозга.
- Гипоталамус.
- Гипофиз.
- Яичники.
- Органы-мишени.
ФСГ и ЛГ вырабатываются в передней доле гипофиза и участвуют в регуляции развития, роста и репродуктивных функциях женского организма.
ФСГ или фолликулостимулирующий гормон, участвует в стимуляции образования фолликулов и относится к первой фазе.
ЛГ или лютеинизирующий гормон, повышается во вторую фазу и отвечает за функционирование желтого тела.
[attention type=green]Наибольшей концентрации активные вещества достигают в период овуляции, после чего ФСГ снижается, а ЛГ — повышается.
[/attention]
Для определения показателей кровь из вены берется на 3-5 дни менструального цикла. За 3 суток до сдачи анализа необходимо ограничить физические нагрузки. Кровь берется натощак 3 раза с интервалом 30 минут, что связано с цикличностью выброса активных веществ.
При наличии показаний производится стимуляция яичников инъекционными препаратами активных веществ передней доли гипофиза ФСГ или ЛГ.
Выработка эстрадиола осуществляется клетками яичников. В норме концентрация показателей увеличивается в первую фазу, достигая максимальных значений в период овуляции, после чего снижается.
Исследование на эстрадиол проводится натощак на 3-5 дни менструального цикла.
Пролактин вырабатывается в передней доле гипофиза и отвечает за формирование молочных желез и грудного молока после родов.
Перед сдачей анализа необходимо воздержаться от половых актов или других раздражающих действий, оказываемых на соски, за 24 часа до сдачи анализа. Рекомендовано сдавать кровь на пролактин на 5 – 8 дни менструального цикла.
Еще одним веществом передней доли гипофиза является СТГ или соматотропный гормон роста. Кровь сдается натощак. Предпочтительно на 3-5 дни цикла.
[attention type=yellow]Прогестерон вырабатывается в женском организме яичниками и надпочечниками и отвечает за регуляцию менструального цикла. Для получения достоверных результатов анализ рекомендовано сдавать на 3-5 дни цикла натощак и через 7 дней после овуляции.
[/attention]
Гормоны щитовидной железы не имеют колебаний, поэтому кровь на них можно сдавать в любой день. Особое значение имеет определение гипотиреоза с высоким ТТГ, что может приводить к изменению циклических колебаний.
Антимюллеров гормон
Антимюллеров гормон или АМГ, или ингибирующий гормон Мюллера, представляет собой специфический биологически активный компонент, который вырабатывается у женщины яичниками в репродуктивный период.
Основными функциями считается:
- дифференцировка плода;
- созревание фолликула;
- сперматогенез у мужчины.
Определение концентрации АМГ производят при:
- выявлении причин бесплодия у пары;
- диагностике опухолевых процессов;
- нарушениях полового созревания;
- выявлении половой принадлежности;
- определении состояния половой функции мужчины.
Изменение концентрации активных веществ позволяет выявить ряд нарушений работы организма.
Повышение уровня антимюллерова гормона может свидетельствовать о:
- гранулезоклеточной опухоли яичников;
- поликистозе яичников;
- отставании полового созревания;
- злокачественных новообразованиях яичников;
- бесплодии нормогонадотропного типа.
При повышении антимюллерова гормона имеется риск для жизни пациентки, который сопровождается бесплодием. Для профилактики патологических процессов и лечения имеющихся патологий необходима незамедлительная терапия.
Понижение уровня антимюллерова гормона может возникать при:
- гипогонадотропном гипогонадизме;
- активной форме полового созревания;
- бесплодии, связанном с гормональным дисбалансом;
- анорхизме;
- ожирении;
- менопаузе;
- НМЦ или нарушениях менструального цикла.
Дополнительно по результатам исследования можно говорить об овариальном резерве женского организма.
В зависимости от концентрации атимюллерова гормона подбирается метод ВРТ.
Для получения достоверного результата концентрации антимюллерова гормона необходимо:
- воздержаться от употребления пищи за 12 часов до сдачи;
- не принимать антидепрессанты, стероидные и тиреоидные препараты за 48 часов до анализа;
- отказаться от курения в течение 30 минут до процедуры;
- сдавать венозную кровь на 3 – 5 дни менструального цикла.
Исследование производится путем иммуноферментного анализа или ИФА крови. Срок выполнения анализа составляет 2 суток.
Норма АМГ для ЭКО
Для женщин норма антимюллерова гормона в норме варьирует от 1,0 до 2,5 нг/мл. Норма антимюллерова гормона для мужчин выше и составляет 0,49 – 5,98 нг/мл.
При вхождении показателя после сдачи крови на АМГ у женщины повышает шансы на беременность в результате ЭКО.
Если концентрация антимюллерова гормона выше нормы, врач назначает дополнительные методы обследования для уточнения диагноза и выбора метода лечения и тактики ведения пациентки.
При показателях антимюллерова гормона ниже нормы возможно проведение стимуляции яичников для выработки необходимого для зачатия жизнеспособных яйцеклеток.
При низких показателях антимюллерова гормона при ранней менопаузе стимуляция будет безрезультативной.
Процент удачного ЭКО во многом зависит от состояния женского организма, концентрации антимюллерова гормона и жизнеспособности эмбрионов.
При крайне низком уровне АМГ женщине могут отказать в ЭКО по ОМС.
Источник: https://ginekola.ru/beremennost/eko/na-kakoj-den-sdavat-gormony-pered-eko.html