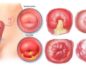
Цервицит шейки матки
Содержание
Симптомы цервицита шейки матки
Воспаленная маточная шейка, или цервицит, возникший в слизистой оболочке шейки матки, – явление не столь уж редкое среди женщин. Этот распространенный гинекологический диагноз ставится врачами каждой второй представительнице «слабого пола». Как вовремя выявить и вылечить болезнь? Что грозит женщине, запустившей этот процесс?
Основные симптомы цервицита шейки матки у женщин
Воспалительный процесс, возникающий на слизистой оболочке шейки матки — это результат ее инфицирования различными возбудителями:
- • Вируса папилломы и вируса простого герпеса;
- • Кандидоза;
- • Венерических болезней;
- • Различных вагинальных инфекций.
Кроме того, цервицит может возникнуть в результате:
- • Родовых травм;
- • Не квалифицированно выполненного аборта;
- • Неправильной установки механических средств контрацепции (например, противозачаточной спирали);
- • Аллергической реакции организма на применение латексных изделий и спермицидных составов;
- • Игнорирование правил личной гигиены.
Почему инфекции стремятся попасть именно в цервикальный канал шейки матки? Дело в том, что он покрыт слизью, состав которой идентичен микрофлоре маточной полости. Эта слизистая пробка образует своеобразную защиту между полостью влагалища и матки.
Так как в слизистой субстанции отлично размножаются бактерии, вирусы — они и атакуют эту преграду.
Первым признаком или «звоночком» начала воспалительного процесса в шейке матки медики считают интенсивные вагинальные выделения, появляющиеся после менструации.
Выявить, есть ли подобное заболевание или нет, может только доктор во время гинекологического осмотра.
Явными признаками цервицита считаются:
- • Зуд и жжение наружных половых органов;
- • Интенсивные выделения из влагалища;
- • Болезненность при половом акте;
- • Рези и жжение при мочеиспускании;
- • В завершение полового акта возможно появление кровянистых выделений или кровотечений;
- • При активном распространении инфекции – боль внизу живота, боль в поясничной области (при половом контакте);
- • Повышение температуры, тошнота и головокружение;
- • Появление отека на наружном отверстии цервикального канала, а также мелких эрозий (изъязвлений) шейки матки (при хроническом течении болезни они обычно ослаблены).
Перечисленные признаки цервицита подразделяются в соответствии с различными возбудителями.
Так, например, при хламидиозе у женщины могут полностью отсутствовать какие-либо симптомы, и она может не подозревать наличие воспалительного процесса. А при гонорее – они могут быть гораздо острее и ярче.
Воспаление, вызванное генитальным герпесом, шейку матки делает рыхлой, с насыщенным красным цветом и изъязвлениями.
Различные цервициты, что это такое?
В острой форме цервицит – это интенсивный воспалительный процесс шейки матки с отчетливо выраженными симптомами.
Если вовремя не проконсультироваться с гинекологом, не выявить диагноз и не начать лечение, то воспаление может перейти в хроническую стадию.
Гнойный цервицит – это, как правило, последствия гонореи.
Заражение может произойти также от партнера, страдающего уретритом. Главным симптомом данного заболевания считаются слизисто-гнойные обильные выделения.
Атрофический цервицит обычно является следующей стадией после хронической формы болезни. Воспалительный процесс в перспективе истончает ткани шейки матки. В запущенной форме атрофический цервицит вызывает нарушение мочеиспускания.
Кандидозный цервицит вызывается грибковым поражением слизистой оболочки шейки матки. Посмотрев на фото, можно заметить, что характеризуется болезнь чередованием «шероховатых» и «лакированных» зон, а также наличием творожистых выделений.
Кроме указанных, существует вирусная и бактериальная форма цервицита, развивающиеся в зависимости от их возбудителей. В первом случае – генитальный герпес и ВПЧ (вирус папилломы человека), во втором – кольпит, гонорея, вагиноз.
Неспецифический цервицит присущ молодым женщинам и не связан с их половой жизнью. Провоцирует воспалительный процесс шейки матки в данном случае бактериальный вагиноз. Это заболевание сопровождается интенсивными гнойными выделениями.
Кистозный цервицит – результат инфицирования различными возбудителями, вызывающими дальнейшее разрастание эпителия шейки матки, которая покрывается многочисленными кистозными образованиями.
Особенно опасен цервицит при беременности. Он повышает риск внутриутробного инфицирования плода, что может привести к:
- • Преждевременным родам;
- • Сниженной массе тела новорожденного;
- • Послеродовым инфекционным осложнениям у женщины (эндометриозу).
Распространенные причины хронического цервицита
Хроническая форма цервицита выражена немногочисленными слизистыми выделениями с возможными гнойными вкраплениями. При длительном течении хронической стадии стеночки матки утолщаются, появляются многочисленные эрозии.
Симптомы обострений при хроническом течении болезни практически не отличаются от признаков острой стадии цервицита: внизу живота — тянущие болезненные ощущения, зуд и жжение на наружных половых органах, вагинальные выделения и боль во время мочеиспускания.
Причины его возникновения обусловлены внедрением грибов, микробов или вирусов в генитальную область. При этом:
- • Опущение влагалища или шейки матки;
- • Частые сексуальные связи;
- • Воспалительные процессы в различных органах половой системы (в том числе, вы можете узнать из статьи: симптомы воспаления яичников – об одной из этих женских болезней);
- • Пренебрежение правилами интимной гигиены;
- • Неграмотное употребление противозачаточных гормональных препаратов – могут спровоцировать отечность, прилив крови к маточной шейке или наличие белесоватых слизистых выделений – признаки, характерные для хронического цервицита.
Комплексное лечение цервицита шейки матки
Своевременное обращение к гинекологу для диагностики и лечения воспаления шейки матки обезопасит женщину и ее партнера от возможных осложнений, сохранит надолго здоровье и сексуальную активность.
Методика лечения цервицита зависит от стадии и формы заболевания, от вида возбудителя и наличия возможных сопутствующих заболеваний. Врачом назначается системный прием антибиотиков, гормональных и противовирусных препаратов.
В комплексное лечение болезни входят также препараты, способствующие восстановлению вагинальной микрофлоры.
Контролировать динамику выздоровления помогают лабораторные анализы, которые необходимо сдавать регулярно.
Кроме того, обязательно проводится кольпоскопия.
Молодым женщинам с неспецифической формой цервицита и дамам, переживающим период менопаузы, назначаются для лечения вагинальные свечи.Вирусная этиология цервицита требует наиболее сложной и длительной терапии. Генитальный герпес, например, даже действенные противовирусные препараты побеждают в течение нескольких недель.
Особого подхода в плане лечения также требует хронический цервицит. Возникшую на его фоне эрозию можно прижечь только хирургическим способом. Для этого врачи используют лазерофорез или криотерапию.
Какой из методов будет эффективен в индивидуальном случае – решает специалист.
Во время лечения медики рекомендуют обследование обоих партнеров и абсолютное воздержание от полового контакта на период избавления от недуга.
Узнать подробности о таком диагнозе как миома матки, что это можно из нашей статьи. Она даст вам представление об этой доброкачественной опухоли, о том, как ее распознать и что необходимо предпринять для ее удаления.
Возможно ли лечение цервицита народными средствами?
Любая форма цервицита поддается исключительно медикаментозному (или хирургическому) лечению. Врач-гинеколог не только поставит точный диагноз на основе анализов, но и назначит препараты, уничтожающие возбудителя болезни. Он же будет осуществлять поэтапный контроль за здоровьем женщины.
Лечение цервицита домашними снадобьями – это лишь устранение последствий болезни, а также укрепление общего и локального иммунитета. Любой из рецептов, который вы хотели бы применить, нужно согласовать с врачом.
Самостоятельное использование тампонов, спринцеваний или свечей домашнего приготовления грозит нарушением микрофлоры влагалища или перетеканием болезни в бессимптомную фазу, во время которой она будет продолжать бесконтрольно развиваться.
Спринцевания отварами трав с противовоспалительным действием: ромашки, календулы, шалфея снимают отечность.
1. Кору дуба (30 г) залить 1000 мл кипятка и прокипятить на медленном огне не более 15 минут.
Остудить отвар до комфортной температуры (около 35 градусов) и применять его для ежедневных спринцеваний – 3 раза в день. Процедуру можно провести с помощью шприца (5 мл), предварительно сняв с него иглу.
Кора дуба обладает вяжущим и антисептическим действием, которое хорошо подсушивает и лечит очаговый цервицит.
2. Сухие цветки ромашки (60 г) залить литром кипящей воды и настоять около 20 минут. Этот настой необходимо также остудить примерно до 35 градусов, а затем пропитывать им стерильный тампон, вставляемый затем во влагалище. Процедуру необходимо проводить трижды в день, держать тампон внутри влагалища можно не более 15 минут.
3. Шалфей сушеный – 40 г залить литром кипятка и проварить на слабом огне 20 мин. Сделать это лучше вечером и настоять отвар в течение ночи (6-8 час). Для спринцевания данный настой необходимо разбавить пополам с теплой (не горячей!) водой. Использовать его не чаще 3-4 раз в сутки.
4. Отвар корзиночек (цветков) календулы или ноготков можно применять как в виде тампонов, так и спринцеваний.Некоторые медпрепараты требуют особенно тщательного соблюдения инструкции: последствия постинора, о которых можно узнать, перейдя по ссылке, — один из них.
Меры, предупреждающие появление такого диагноза, как цервицит, просты:
- • Соблюдение интимной гигиены;
- • Безопасный секс;
- • Своевременное лечение у врача-эндокринолога;
- • Регулярное посещение гинеколога и недопущение развития различных инфекций (в том числе, половых).
Будьте внимательны к своему здоровью!
Источник: http://da-club.com/simptomy-cervicita-shejki-matki/
Цервицит шейки матки: симптомы и лечение, хроническая форма
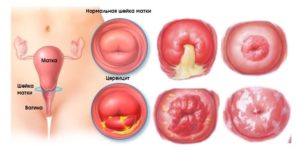
Что это такое? Цервицит шейки матки — это воспаление шейки матки, если сказать коротко простым языком. Но, не все так просто — давайте рассмотрим вопрос подробно.
Благодаря особенностям строения шейки матки и слизистой пробке внутри шеечного канала формируется защитный барьер между влагалищем и внутренней полостью матки. Когда под действием определенных факторов возникает воспаление в шейке матки, выставляется диагноз цервицит.
Установлено, что такое воспаление может быть как в наружном (влагалищном) сегменте шейки – экзоцервицит, так и во внутренней, обращенной в полость матки, части шейки – эндоцервицит. Патология наиболее распространена среди женщин молодого и среднего возраста (около 2/3 случаев), несколько реже симптомы цервицита шейки матки встречаются в менопаузальном периоде.
Причины возникновения цервицита
Воспаление внутреннего или наружного участка шейки матки возникает после проникновения инфекции в слизистую оболочку.
Патогенная микрофлора (хламидии, гонококки, трепонемы, трихомонады, вирусы генитального герпеса, папилломы человека) попадает в шейку матки половым путем; условно-патогенные микробы (стафилококки, стрептококки, грибы, кишечная палочка) проникают через кровь или лимфу из других органов (например, прямой кишки).
К способствующим возникновению цервицита факторам относятся любые заболевания и состояния, при которых снижается общая и местная (влагалищная) сопротивляемость:
- урогенитальная инфекция с половым путем передачи;
- разрывы шейки матки в родах;
- аборты, выскабливания полости матки;
- ранняя сексуальная активность, частая смена партнеров;
- несоблюдение правил интимной гигиены, неправильное использование тампонов, салфеток, ношение внутриматочной спирали сверх срока;
- аллергия на противозачаточные препараты (на латекс, спермициды);
- гормональный дисбаланс (нарушение функции яичников, щитовидной железы, гипофиза);
- аутоиммунные и ревматические заболевания;
- иммунодефицит после тяжелых инфекций, на фоне ВИЧ.
В изолированной форме цервицит встречается крайне редко, чаще сочетается с другими заболеваниями половых органов женщины: кольпитом, псевдоэрозиями, бартолинитом и др.
Симптомы цервицита шейки матки
По длительности течения выделяют острый и хронический цервицит шейки матки, по степени поражения – очаговую и диффузную формы. Острый цервицит проявляется зудом во влагалище, жжением при мочеиспускании, болями в области крестца и внизу живота, кровомазаньем после полового акта.
Влагалищные выделения в зависимости от возбудителя могут быть гнойные и обильные (при гонорейном цервиците) или же скудные и незаметные (при хламидиях), но почти всегда они сопровождаются неприятным запахом и дискомфортными ощущениями.
При стертой или хронической форме цервицита признаки и симптомы будут выражены незначительно. Насторожить может характер выделений – слизь более мутная и обильная. Наблюдается увеличение количества влагалищных белей на протяжении нескольких дней после менструации и появление кровянистых включений после половых сношений.
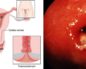
Установление диагноза цервицит не представляет сложностей – это может сделать любой гинеколог после осмотра шейки матки с зеркалами и обнаружения участков измененной слизистой с покраснением, отечностью, изъязвлением, гнойными наложениями. Более точную картину можно увидеть при кольпоскопии, когда патологические изменения выводятся на большой монитор.
На следующем этапе диагностики необходимо выяснить причину, которая привела к развитию воспаления шейки матки. Для этого проводят следующие исследования:
- микроскопия мазка;
- бак.посев мазка на флору и чувствительность к антибиотикам;
- ИФА и ПЦР-диагностика для определения возбудителя;
- гистологическое исследование биоптата шейки матки;
- определение уровня эстрогеновых и прогестероновых гормонов.
Лечение цервицита шейки матки
Выбрать схему лечения цервицита и длительность курса может только врач-гинеколог с учетом формы и давности заболевания, данных о возбудителе, а также индивидуальных особенностей здоровья пациентки. Предусмотрено несколько общих этапов в лечении цервицита:
1. Устранение причины – назначаются антибиотики (доксициклин, ровамицин, сумамед, максаквин), противовирусные (ацикловир, противогерпетический иммуноглобулин), противогрибковые средства (флюконазол).
Не показано в острую стадию при диагнозах «бактериальные цервициты» местное лечение: свечи и мази не проникают в глубокие слои эпителия, где расположен основной очаг воспаления, и могут способствовать восходящему распространению инфекции.
Поэтому препараты назначаются системно (в виде уколов, таблеток). При выявлении заболевания с половым путем передачи необходимо пролечить партнера женщины.2. Хирургическое удаление измененной слизистой шейки матки (используется только при хроническом цервиците) – применяют криодеструкцию, лазеротерапию, элекрокоагуляцию.
3. Восстановление нормальной флоры влагалища (тампоны с антисептиками, свечи с молочнокислыми бактериями).
4. Выравнивание гормонального фона – подбираются оральные контрацептивы, назначаются свечи с эстрогенами.
5. Повышение местного иммунитета – магнитотерапия, влагалищные грязевые тампоны, электрофорез.
6. Повышение общего иммунитета – витамины, иммуномодуляторы.
Осложнения цервицита шейки матки
При отсутствии своевременного лечения воспалительного заболевания шейки матки (цервицита) происходит появление эрозий, кист и инфильтратов, уплотнение тканей, инфекция распространяется в верхние отделы половой системы.
На фоне хронического воспаления могут развиться опасные осложнения в виде нарушения строения органов (эктропион), бесплодия, злокачественных опухолей, привычного невынашивания беременности.
Цервицит при беременности
Воспаление шейки матки во время беременности может оказаться серьезной проблемой как для будущей мамы, так и для ее малыша. На ранних сроках увеличивается частота прерывания беременности и попадания инфекции в амниотическую жидкость, что может вызвать нарушение развития плода.
Для второй половины беременности существует опасность плацентарной недостаточности и преждевременных родов.
Во время родовой деятельности повышаются риски травматических разрывов шейки матки и инфицирования ребенка при прохождении половых путей у женщин с диагнозом цервицит шейки матки. Лечение при беременности проводится с помощью препаратов, максимально безопасных для плода (сумамед, цефтриаксон).
Во избежание негативного влияния цервицита шейки матки во время беременности гинекологи советуют подходить ответственно к своему здоровью на этапе планирования: женщина и ее половой партнер должны быть обследованы и пролечены до зачатия.Источник: https://medknsltant.com/tservitsit-shejki-matki/
Цервицит — симптомы, лечение, причины, при беременности, осложнения, классификация, диагностика, прогноз и профилактика
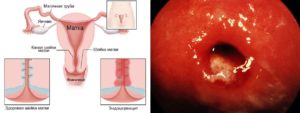
Цервицит — воспаление влагалищных участков шейки матки.
Воспалительный процесс шейки матки обуславливает наличие выделений гнойного или слизистого характера, болевой синдром низа живота, боль при мочеиспускании, дискомфорт во время половых сношений.
Цервицит шейки матки хронического течения обуславливает появление эрозии, уплотнение стенок шейки матки, инфекционное поражение верхних отделов влагалища.
Шейка матки — барьер, препятствующий проникновению инфекции в матку и верхние отделы половых путей (узкий цервикальный канал, слизистая пробка, защитный секрет). При неблагоприятных факторах происходит нарушение защитной функции, проникновение чужеродной микрофлоры и развитие воспалительного процесса – цервицита, включающего экзоцервицит и эндоцервицит.
Под экзоцервицитом понимают воспаление влагалищного сегмента шейки матки или экзоцервикса. Эндоцервицит – это воспаление внутренней оболочки цервикального канала шейки матки – эндоцервикса.
Симптомы цервицита
Как правило, у женщин, болеющих цервицитом, не проявляются никакие симптомы. Обнаруживается заболевание случайно, на осмотре у гинеколога или при проведении обследований.
Выраженные симптомы церцивита:
- сероватые или бледно-желтые выделения;
- кровотечения;
- боль во время сексуального контакта;
- нарушенное мочеиспускание (частое, болезненное);
- боль тянущего характера внизу живота;
- зуд в области влагалища.
Характер симптомов церцивита меняется в зависимости от причины возникновения заболевания.
- При гонорее течение цервицита острое, с четко выраженными характеристиками.
- Если цервицит вызван вирусной инфекцией герпеса, то шейка матки ярко-розового цвета, воспалена, с небольшими язвочками на поверхности, структура рыхлая.
- Хламидиозная природа возбудителя не вызывает выраженных симптомов. Трихомонады провоцируют кровотечения, а анализ показывает в мазке наличие атипичных клеток.
Случается, что цервицит не выявлен и не пролечен, тогда из острой стадии заболевание переходит в хроническую, при этом процесс становится затяжным. Хронический цервицит характеризуется невыраженностью воспаления и отечности. Окружающие ткани и железы тоже воспаляются, образуются кисты, шейка матки становится плотной, характер выделений мутно-слизистый.
Лечение цервицита
Лечение цервицита медицинскими препаратами помогает заживить стенки шейки матки, восстановить микрофлору, снять воспаление и вывести из полости шейки микроорганизмы. Растворы, крема, свечи способны обработать воспаленные стенки и смягчить действие вирусов.
Лечение цервицитов включает в себя применение антибактериальных, противовирусных и других средств и определяется выявленным возбудителем, чувствительностью к препарату, стадией воспалительного процесса.
Так, при хламидийном цервиците назначаются антибиотики тетрациклинового ряда (доксициклин, мономицин), макролиды (эритромицин), хинолоны (таривид, максаквин), азалиды (сумамед). При кандидозном цервиците показано применение дифлюкана.
В терапии цервицитов используют комбинированные местные препараты, например, тержинан. Лекарственные препараты применяются в виде свечей и кремов.
Местное лечение цервицита рекомендуется при стихании остроты процесса и заключается в обработке влагалища и шейки матки 3% раствором димексида, 1-2% раствором хлорофиллипта, раствором нитрата серебра.
Трудно поддаются лечению вирусные цервициты. При генитальном герпесе требуется продолжительная терапия, включающая противовирусные препараты (ацикловир, валтрекс), применение специфического противогерпетического IG, витамины, иммуностимуляторов. В лечении папилломовирусной инфекции используют интефероны, цитостатики, удаляют кондиломы.
При лечении атрофических цервицитов местно применяют эстрогены, например, овестин, который помогает восстановлению эпителия слизистой влагалища и шейки матки и естественной микрофлоры.
При специфических инфекциях параллельно лечение проходит половой партнер.В хронической стадии цервицита консервативное лечение менее результативно, поэтому применяют хирургические методы:
- диатермокоагуляция;
- криотерапию;
- лазеротерапию.
Обязательное условие проведения хирургического лечения — отсутствие инфекций. Одновременно лечат сопутствующую патологию (эктропион, кольпит, сальпингооофорит, функциональные нарушения), восстанавливают естественную микрофлору.
Гормональные кремы или свечи
Гормональные средства используются преимущественно в лечении хронического цервицита, сопровождающегося атрофией (истончением) слизистого слоя шейки матки.
Как правило, с этой целью используются лекарства, содержащие эстрогены (женские половые гормоны).
Овестин – это гормональный препарат, который выпускается в виде вагинального крема, вагинальных свечей и таблеток и используется в лечении хронических цервицитов. Овестин помогает восстановлению клеток слизистой оболочки шейки матки.
Лечение цервицита народными средствами не рекомендуется, так как женщине сложно самостоятельно контролировать состояние шейки матки и предупредить развитие осложнений болезни, в том случае когда лечение не приносит результатов.
Причины цервицита
Причин развития цервицита множество, главное вовремя распознать болезнь и обратится к врачу, так как чем раньше начато лечение, тем меньше будет период выздоровления.
- раннее начало половой жизни;
- частая смена половых партнеров, что приводит к инфекциям и другим проблем;
- редкая смена тампонов и прокладок во время месячных;
- слабый иммунитет.
Тяжелые виды воспаления вызваны инфекциями при интимной близости. Венерические болезни, которые вызывают цервицит:
- гонорея;
- Clamydia;
- генитальный герпес;
- трихомоназ;
- Mycoplasma и уреоплазма.
Иногда, цервицит дает отрицательные результаты анализа на некоторые виды инфекций. Другие причины заболевания:
- аллергии к вагинальным лекарственным препаратам и контрацептивам или к латексным презервативам;
- раздражения или травма при использовании тампонов или пессариев, внутриматочных спиралей, колпачков;
- бактериальный дисбаланс – количество патогенных бактерий превышает содержание нормальной микрофлоры;
- гормональный дисбаланс — содержание эстрогенов влияет на способность организма поддерживать шейку матки в здоровом состоянии;
- рак или лечение рака — немногочисленные случаи показали, что лучевая терапия или рак вызывают изменения в шейке матки, подобные цервициту.
Цервицит и беременность
Цервицит случается и при беременности. Причины, вызывающие цервицит у небеременных, присущи и для этого состояния. При этом хронический цервицит и беременность встречаются гораздо чаще. Это происходит из-за того, что при беременности организм женщины снижает иммунные способности, чтобы плод не воспринимался как нечто чужеродное.
Конечно, беременность — риск для лечения антибиотиками, но при явном преобладании пользы, эти препараты применяют. Это происходит потому, что отсутствие лечения цервицита, иногда, приводит к выкидышу, преждевременным родам и патологическим изменениям плода.
Осложнения цервицита
- эрозия шейки матки;
- переход острого течения в хроническое;
- развитие восходящей инфекции (распространение инфекции на придатки матки, матку, мочевой пузырь, брюшину);
- бартолинит – воспаление выводных протоков бартолиновых желез;
- воспаление придатков;
- венерический перигепатит (синдром Фитц-Хью-Куртиса);
- рак шейки матки (ассоциированный с вирусом папилломы человека).
Диагностика цервицита
Распознавание цервицита не представляет затруднений.
При осмотре шейки матки при помощи зеркал определяются гиперемия вокруг наружного цервикального канала, патологические выделения (мутные слизистые, гнойные), наличие сопутствующей эрозии или псевдоэрозии. При хроническом эндоцервиците и цервиците шейка матки утолщена и уплотнена.
При кольпоскопии определяется диффузная гиперемия, наличие сосудистых петель, иногда с очаговым расположением, отечность слизистой оболочки, вокруг цервикального канала. Кольпоскопия определяет характер сопутствующих патологических процессов (эрозия, псевдоэрозия и др.).
При цитологическом исследовании мазков определяются отторгающиеся клетки цилиндрического и многослойого плоского эпителия, как правило, без признаков атипии.
При установлении диагноза определяют также характер возбудителя, который определяет метод лечения. Применяют методы выявления гонококков, хламидий и других возбудителей неспецифического воспалительного процесса.
Классификация цервицита
Подразделяется цервицит на острый и хронический. Острый цервицит проявляется выделениями с примесью гноя, иногда повышается температура тела. Женщина ощущает приливы в области малого таза и тупые боли внизу живота. Иногда боль появляется в пояснице, нарушается мочеиспускание.
По месту локализации цервицит разделяют на экзоцервицит – воспаление влагалищной части шейки матки и эндоцервицит, когда воспален канал шейки матки.
Атрофический цервицит – чаще вызывается вирусом папилломы, а также появляется в случаях запущенных половых инфекций (кандидоз, уреаплазмоз, хламидиоз).
При кандидозе появляются белые выделения с консистенцией творога, зуд в промежности и болезненное мочеиспускание.
При хламидиозе выделения бесцветные или желтоватого цвета, наружные половые органы краснеют и зудят. Такое воспаление иногда приводит к бесплодию.Хронический цервицит проявляется отечностью и приливом крови к шейке матки, слизистыми выделенями белесого цвета. Если лечение не получено вовремя, то на шейке иногда появляется эрозия или даже язвочка. В стадии обострения появляются тянущие боли внизу живота, зуд и жжение половых органов, боли при мочеотделении.
Гнойный цервицит – вызывается трихомонадами, гонококками или уреаплазмами. Как правило, локализуется на наружной части шейки. Шейка матки становится отечной и при прикосновении тампоном кровоточит. Выделения гнойные и слизистые.
Цервицит во время беременности – это угроза для женщины и ребенка. Иногда возможны:
- замирание плода;
- преждевременные роды;
- внутриутробное инфицирование плода;
- гнойное поражение кожи и внутренних органов ребенка.
Если заражение произошло на поздних стадиях беременности, не исключены аномалии в развитии и даже псевдоуродства (гидроцефалия).
Прогноз и профилактика цервицита
При рациональном лечении, когда инфекция еще не успела затронуть другие ткани и органы пациента прогноз, как правило, благоприятный.
Профилактические меры:
- безопасный секс с использованием презервативов;
- упорядочение половых отношений;
- соблюдение личной гигиены;
- лечение эндокринных расстройств;
- регулярное обследование у гинеколога.
Обсуждение на форуме
Вопросы и ответы
Вопрос: Здравствуйте! Врач обнаружил эрозию шейки матки. Сдала анализы на хламидии, гонококки, трихомонады — отрицательно все. Затем сдала мазок. Выявили воспаление, пролечила цеф3, витамины, свечи тержинан. Затем сдала мазок на цитологию, тоже в норме.
Отправили на кольпоскопию и биопсию. На кольпоскопии сказали, что эрозия большая и свежая. После биопсии началось сильное кровотечение, сразу же в кабинете сделали прижигание, чтобы остановить кровотечение. Еще несколько дней были мажущие выделения.
Затем выделения приобрели желтовато-зеленый цвет. Жжение. Анализ на биопсию выявил острый гнойный цервицит. Врач назначил лечение: свечи осарбон 10 дней + ципролет500 5 дней + флуканазол. Затем после лечения сразу хочет сделать прижигание эрозии.
Пожалуйста подскажите правильно ли назначил мне гинеколог лечение цервицита, очень сильно волнуюсь?
Ответ: Здравствуйте. Я не стану комментировать назначения другого врача заочно. Но так как вы обратились ко мне, я перечислю, что делается в подобных ситуациях. Во-первых, гнойный цервицит- это инфекционное заболевание, которое может передаваться половым путем. Отсутствие ДНК в анализе ПЦР не является достоверным признаком отсутствия инфекции.
Поэтому вам надо сдать кровь на антитела к ИППП ( ИФА), а также посев из цервикального канала на банальную микрофлору, трихомонады и микоуреаплазмоз. Кроме этого, сдайте кровь на антитела к белку теплового шока, чтобы убедиться в отсутствии хламидий. Желательно, чтобы аналогичное обследование прошел и ваш половой партнер.
По поводу тактики лечения без своего собственного осмотра я не смогу вам ответить. Но учитывая ваш возраст, советую вам пройти независимый гинекологический осмотр и выслушать мнение другого врача. В любом случае, перед деструкцией шейки матки вам назначат определенное лечение.
При необходимости — это антибиотики с учетом чувствительности, препараты интерферона с антиоксидантами и местная санация влагалища по назначению лечащего врача.Вопрос: Здравствуйте! Мне 28 лет. Обследуюсь по программе подготовка к беременности. Сдала анализы ЗППП все отрицательные; микробиценоз влагалища 16 показателей ДНК количественно — заключение нормоценоз. в мазке на микрофлору лейкоциты в поле зрения 15-20. на шейке матки есть небольшая эктопия.
Сделали биопсию шейки матки. Микроскопическое заключение — Цервикальная эктопия с формирующейся ретенционной кистой (зона трансформации). Хронический цервицит.
Микроскопическое описание: в присланом материале 2 фрагмента экзоцервикса покрытые многослойным плоским неороговевающим эпителием с резко выраженными дистрофическими изменениями, без атипии.
Стома фиброзная, отечная, с наличием эндоцервикальных желез, формирующейся ретенционной кистой в 1 фрагменте, умеренной перигландулярной лимфоплазмоцитарной инфильтрацией. Лечащий гинеколог разрешила беременеть. А я в интернете прочла, что при хроническом цервиците беременеть нельзя или при моих анализах можно?
Ответ: Здравствуйте. Я согласна с мнением вашего врача — противопоказаний к беременности нет. Вы, к сожалению, столкнулись с недостоверной информацией, что бывает довольно часто. Посоветуйтесь с врачом по поводу обследования на расширенный TORCH, а также приема фолиевой кислоты и йодомарина в период планирования беременности.
К врачу:
Статьи:
- Симптомы, лечение и группы риска рака яичников
- Киста яичника
Источник: https://belmed.by/directory/disease/398
Эндоцервицит шейки матки
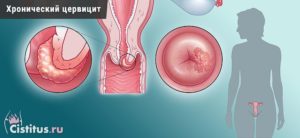
Шейка матки защищена от проникновения инфекции, однако ослабление иммунитета или значительное обсеменение половых путей болезнетворными микроорганизмами способствует возникновению воспаления на ее оболочки.
Особенностью поражения слизистой оболочки шейки матки признана слабая доступность патологии препаратам и процедурам местного действия (после внедрения в подслизистый слой свечи и мази становятся неактивны).
При этом высока вероятность распространения заболевания на матку, придатки и брюшину.
Эндоцервицит
Эндоцервицит шейки матки представляет собой воспалительный процесс в цервикальном канале шейки матки. Эта патология формируется на фоне заболевания репродуктивной системы и не бывает изолированной. Учитывая отсутствие выраженных симптомов, воспаление шейки матки определяется при осмотрах у гинеколога во время профилактических консультаций.
Классификация
Цервицит и эндоцервицит имеют внутреннее разделение (классификацию) в зависимости от распространенности процесса и агента, вызвавшего поражение:
- по характеру проявления:
- острый цервицит,
- подострый цервицит,
- хронический цервицит;
- по типу микроорганизма, вызвавшего поражение:
- специфический экзоцервицит,
- неспецифический экзоцервицит;
- по активности развития воспаление шейки матки подразделяется на:
- минимальный эндоцервицит,
- умеренный эндоцервицит,
- выраженный эндоцервицит.
Симптомы
Заболевание имеет выраженную клиническую картину в фазу острого процесса и при подостром цервиците. Среди симптомов:
- выделения (бели) пенистого характера, напоминающие гной и сопровождающиеся неприятным запахом;
- зуд и выраженное раздражение вульвы (при осмотре определяется отек и гиперемия);
- боль при половом контакте, кровянистые выделения после интимной связи за счет повреждения воспаленных сосудов;
- боль носит тянущий изнуряющий характер, локализуется внизу живота и пояснице, может отдавать в пах;
- дизурия – болезненное мочеиспускание;
- на протяжении всего цикла наблюдаются мажущие выделения из влагалища.
Совет! Любое нарушение репродуктивной системы должно стать поводом для посещения гинеколога, самолечение, подобранное неверно может стать причиной тяжелых осложнений или привести к распространению инфекции по мочеполовой сфере или всему организму.
Виды
Воспаление шейки матки имеет свои особенности в зависимости от этиологии и распространенности процесса. Лечение воспаления не будет полноценным без учета вида патологии.
Острый
Начальная фаза, длящаяся до 6 недель, характеризуется ярко выраженной симптоматикой на фоне повышения температуры тела и проявляется после менструации. Проявления:
- обильные выделения гнойного характера;
- отёк вульвы и влагалища, определяющийся невооруженным взглядом;
- сильно выраженное покраснение (гиперемированная слизистая влагалища);
- нарушение мочеиспускания на фоне выраженной болезненности;
- выраженный болевой синдром нижней части живота, реже поясницы.
Острый эндоцервицит чаще имеет бактериальную природу (гонококковый), также возбудителем острого воспаления шейки матки может стать проникновение:
- микоплазмов,
- стрептококков,
- энтерококков,
- хламидий,
- вирусов.
Хронический
Вовремя не диагностированное воспаление цервикального канала, оставшееся без лечения, приводит к хронизации процесса. В период ремиссии заболевание ничем не проявляется, обострение протекает по типу острого или подострого процесса, однако симптоматика сглажена и может оставаться незамеченной.
Причины хронического цервицита:
- патогенные грибки (кандидоз);
- дисбаланс гормонов;
- вирусные инфекции.
Важно! Длительное течение цервицита у женщин приводит к утолщению шейки матки, образованию кист и инфильтратов. Формирование структурных изменений затрудняет лечение патологии.
Атрофический
Причины цервицита атрофического – это неспецифические формы патологии и повреждение шейки матки при медицинских манипуляциях. Возникает крайне редко, плохо поддается лечению в связи с деструкцией оболочек шейки.
Вирусный
Вирусный цервицит не имеет специфических симптомов, что значительно затрудняет постановку диагноза.
Возможны следующие формы воспаления, вызванные различными возбудителями:
- ВПЧ цервицит (вызван вирусом папилломы человека);
- Герпетический цервицит (активирует виру простого герпеса);
- Воспаление цервикального канала на фоне ВИЧ-инфицирования.
Диагноз подтверждается только лабораторными методами, визуально врач может лишь заподозрить инфекцию, отек и гиперемия часто отсутствуют.
Кистозный
Кистозный цервицит характеризуется формированием новообразований доброкачественного характера (кист) в локализации шейки матки. Обнаруживается при осмотре у гинеколога. Не имеет выраженной клинической картины.
Лимфоцитарный
Лимфоцитарный цервицит (фолликулярный цервицит) поражает женщин периода менопаузы, протекает скрыто. Формирование доброкачественного новообразования требует детального изучения строения опухоли.
Велик риск развития злокачественного процесса (лимфосаркомы). Формируется экзоцервицит в результате пропитывания ткани шейки матки лимфоцитами на фоне происходящих в организме перестроек.
Кандидозный
Кандидозный цервицит представляет собой осложнение молочницы шейки матки, при котором оболочка воспаляется под воздействием патогенных микозов рода кандида.
Хламидийный
Хламидийный цервицит поражает женщин репродуктивного возраста, часто меняющих половых партнеров, или передается от полового партнера, страдающего хламидиозом. Клиника болезни появляется спустя 20 дней от инфицирования. Симптомы слабо выражены, часто полностью отсутствуют.
Возможные проявления хламидийной инфекции:
- скудные вагинальные выделения определяются как слизь, могут быть с примесью гноя;
- отек шейки матки;
- слабовыраженные боли внизу живота.
Диагноз ставится на основании лабораторных исследований (исследование мазка + ИФА).
При беременности
При планировании беременности, прохождении обследования и лечении выявленных патологий поражение шейки матки у беременных практически не встречается. Однако развитие плода на фоне кольпита и эндоцервицита может привести к ряду осложнений.
- Проникновение инфекции в полость матки и поражение плодных оболочек провоцирует недоразвитие плода или выкидыш (на ранней стадии беременности);
- Задержка роста плода, недоразвитие или преждевременные роды спровоцируются острым воспалением шейки матки во второй половине беременности;
- Цервицит опасен и при развитии в последние дни перед родами. Рождение ребенка от матери с острым воспалением шейки может стать причиной инфицирования малыша при прохождении через родовые пути или осложнения послеродового периода у матери.
Лечение беременных этиотропное: при бактериальной природе антибиотиками, к которым выявлена чувствительность, при вирусной – противовирусные средства.
Важно! Диагноз цервицит редко ставится изолировано, обычно заболевание протекает на фоне других патологий репродуктивной системы: эрозии, псевдоэрозии, вагинит, вульвит, опущение шейки матки или ее выворот. В 70% случаев появление цервицита шейки матки возникает у женщин репродуктивного возраста, реже в период менопаузы.
По распространенности процесса
По степени распространения воспаление цервикального канала шейки матки разделяется на 2 типа:
- очаговый цервицит,
- диффузный цервицит.
Чем большая площадь шейки матки поражается, тем ярче проявляется клиническая картина в острую фазу и серьезнее деструктивные изменения при хроническом течении.
Причины
Причины развития цервицита бывают специфического и неспецифического характера.
- Инфекции ПП: хламидии, гонококки, вирусы папилломы или герпеса, трихомонады, уреаплазменная инфекция.
- Неспецифическая микрофлора (источник заболевания при резком снижении иммунитета): кишечная палочка, грибы рода Candida (молочница), клебсиелла, стрептококк.
- Нарушение целостности оболочек шейки матки в родах, при аборте, введение внутриматочных контрацептивов.
- Ожег слизистой оболочки при спринцевании химическими веществами.
- Гормональный сбой (в том числе и в период менопаузы).
Помимо прямой причины развития патологии, вагинит цервицит возникает при неблагоприятных факторах, влияющих на защитные свойства репродуктивной системы:
- недостаточность иммунного ответа;
- опущение органов малого таза;
- беспорядочная половая жизнь (в том числе и постоянного сексуального партнера);
- нарушение в работе эндокринной системы;
- изменение в работе яичников;
- нарушение гормонального фона при менопаузе (приводит к развитию атрофической формы воспаления шейки матки за счет истончения и сухости слизистых оболочек половых органов);
- нерациональные методы контрацепции (использование спермицидов или спринцевание кислотами);
- нарушение микрофлоры влагалища;
- папиллярные изменения (образование кист или разрастания ткани).
Сочетание инфицирования и снижения защитных сил организма создает благоприятные условия для поражения половой (вагинит + цервицит) и мочевой (уретрит + цервицит) сферы.
Диагностика
Диагноз часто ставится на плановом осмотре у гинеколога или при лечении другой патологии репродуктивной системы. При осмотре в зеркалах врач выявляет признаки воспаления шейки (отечность и участки мелких кровоизлияний) и назначает дополнительные методы исследования, позволяющие определить распространенность процесса и его этиологию (происхождение).
К лабораторным методам диагностики относятся:
- определение микрофлоры влагалища (исследование мазков);
- ПЦР (проводится с целью определения половых инфекций, в том числе и скрытого течения);
- цитологическое исследование мазка шейки матки с целью выявления предраковых или раковых состояний;
- посев на выделение бактериальной флоры, являющейся причиной заболевания;
- исследование крови на ВИЧ, сифилис;
- исследование на заражение уреаплазмой.
К вспомогательным методам исследования, применяемым для уточнения диагноза при выборе метода лечения, относятся:
- общий анализ крови;
- УЗИ органов малого таза.
Чем опасен эндоцервицит
Возможные последствия цервицита развиваются на фоне отсутствия полноценного лечения:
- переход в хроническую форму (постоянное воспаление создает условия для доброкачественных и злокачественных процессов);
- распространение инфекции на все органы малого таза (развиваются различные заболевания матки и ее придатков);
- бесплодие на фоне формирования спаек малого таза, сопутствующих экзоцервициту;
- образование кист и эрозий характерно для хронических форм экзоцервицита;
- злокачественные процессы женской репродуктивной сферы.
Лечение
При подтверждении диагноза экзоцервицита врач подбирает комплекс мероприятий, направленных на устранение возбудителя инфекции (антибактериальная или противовирусная терапия) и восстановление слизистой оболочки шейки матки.
При активном лечении воспаления шейки матки прогноз благоприятный, заболевание заканчивается полным выздоровлением.
Источник: http://ZdorovieLedy.ru/shejka-matki/cervicit/endocervicit-shejki-matki.html
Цервицит, что это такое? Как лечить цервицит шейки матки
Цервицит относят к патологиям женской половой сферы воспалительного характера. Он являет собой воспаление слизистой оболочки шейки матки (влагалищной части) и ее цервикального канала.
Очень часто он сопровождает более объёмные патологические процессы (вульвовагинит, кольпит), и редко бывает самостоятельным заболеванием.
Шейка матки – это некий барьер, задача которого предотвратить распространение инфекции восходящим путем в матку и ее придатки.
Если ее защитная функция нарушена, то болезнетворные микроорганизмы проникают в верхние отделы внутренних половых органов женщины, провоцируя развитие цервицита.
Женщину начинают беспокоить выделения нетипичного характера, боли с локализацией внизу живота периодические или постоянные, которые усиливаются во время полового акта или мочеиспускания.
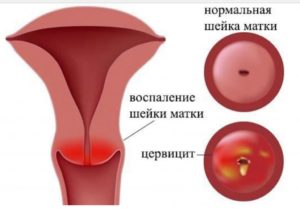
Что это такое?
Цервицит — это воспаление шейки матки, если сказать коротко простым языком. Но, не все так просто — давайте рассмотрим вопрос подробно.
Хроническое воспаление шейки
Заболевание, которое не было адекватно и вовремя пролечено в острую стадию, хронизируется. Признаки хронического цервицита выражены слабее или практически отсутствуют. Выделения приобретают мутно-слизистый характер, плоский эпителий влагалищной части шейки замещается цилиндрическим из цервикального канала, формируется псевдоэрозия шейки.
Воспалительные явления (покраснение и отечность) выражены слабо. При распространении воспаления на окружающие ткани и вглубь, шейка уплотняется, возможно вновь замена цилиндрического эпителия плоским при эктопии, что сопровождается формированием наботовых кист и инфильтратов.
Лимфоцитарный цервицит
Заболевание также называют фолликулярный Цервицит. Эта форма воспаления протекает бессимптомно и встречается у женщин в менопаузе.
Процесс представляет собой лимфоидное «пропитывание» стенок шейки матки, результатом чего становится формирование фолликулярных доброкачественных образований.
При выявлении такой формы воспаления, врач обязательно проведет дифференциальную диагностику со злокачественной лимфосаркомой.
Кандидозный цервицит
Возникает в ситуации, когда во влагалище уже имеется грибковое поражение (молочница). При осмотре шейки матки в зеркалах определяются белые налеты, которые легко соскабливаются, в результате чего обнажается воспаленная слизистая красного цвета.
Вирусный цервицит
Болезнь появляется в результате заражения вирусом простого герпеса, папиломмы человека, ВИЧ. Представляет определенную сложность в распознавании, так как не имеет специфических черт. При обследовании врач может увидеть характерные для герпесной инфекции пузырьки или диагноз подтвердит только лаборатория.
Кистозный цервицит
Представляет собой форму заболевания, при которой происходит образование доброкачественных кист в области шейки матки. В результате воспалительного процесса происходит закупорка желез, выделяющих слизь и последующее их разрастание, которое гинеколог обнаружит при осмотре или кольпоскопии.
Атрофический цервицит
Чаще всего это хроническая и неспецифическая форма заболевания. Частые причины атрофического воспаления — травматические манипуляции, связанные с нарушением целостности цервикального канала матки или роды.
Опасность цервицита у беременных
Цервицит связан с разрушением слизистой пробки, защищающей матку от проникновения инфекции из влагалища. Вероятность заболевания и перехода воспалительного процесса в хроническую форму увеличивается из-за неизбежного снижения иммунитета в этот период (это предотвращает отторжение плода).
При наличии цервицита у беременных возрастает риск возникновения таких осложнений, как выкидыш, преждевременные роды. Возможно заражение плода, что приводит к неправильному развитию, появлению уродств, внутриутробной гибели, смерти новорожденного в первые месяцы жизни.
Большую угрозу цервицит представляет на ранних сроках беременности, когда у плода формируются органы и системы. Чаще всего у женщины происходит выкидыш.
Если острый цервицит возникает в середине или конце беременности, у ребенка могут появиться гидроцефалия, заболевания почек и других органов.
Поэтому, планируя беременность, женщина должна заранее вылечиться от цервицита, укрепить иммунитет. Лечение проводится обязательно, так как риск осложнений очень велик.
Источник: https://medsimptom.org/tservitsit/