Прогноз при лейомиосаркоме
Содержание
Прогноз жизни при саркоме матки
Матка является местом локализации различных опухолей. Зачастую гинекологи выявляют опухоли доброкачественного характера, которые имеют хороший прогноз и не считаются опасными для жизни.
Тем не менее любая опухоль требует внимательной диагностики. Это связано с тем, что наряду с доброкачественными образованиями иногда обнаруживаются злокачественные опухоли.
Их особенностью можно назвать относительно быстрый рост, возможность поражения окружающих тканей, что может угрожать жизни.
Матка – это орган репродуктивной системы, который позволяет женщине осуществить функцию деторождения. В структуре матки выделяют тело и шейку. В каждом из этих отделов может развиваться злокачественная опухоль. Однако развитие новообразований связано с разными процессами. К тому же прогноз при данных опухолях может существенно отличаться.
Тело матки состоит из нескольких слоёв.
- Наружный. Это серозная оболочка, называемая параметрием.
- Средний. Мышечная оболочка или миометрий обеспечивает растяжение матки во время роста плода и сокращение при родах, месячных.
- Внутренний. Слизистая оболочка, эндометрий, подвержена влиянию гормонов, уровень которых меняется в зависимости от цикла.
Эндометрий позволяет оплодотворённой яйцеклетке внедряться в маточную полость. Для того чтобы имплантация произошла, внутренний слой матки разрастается. Если беременность не наступает, наросший функциональный слой эндометрия отторгается и удаляется из матки в виде кровянистых менструальных выделений. Слизистая восстанавливается благодаря клеткам базального слоя эндометрия.
Различные гормональные нарушения приводят к недостаточному или чрезмерному разрастанию эндометрия. В результате возникают различные функциональные и структурные нарушения. Если эти изменения носят злокачественный характер, возникает угроза жизни. Если патология выявляется в запущенной форме, прогноз может быть неблагоприятным.
Наряду с раком эндометрия, который является одной из самых распространённых опухолей матки, в теле органа может развиваться саркома. Гинекологи утверждают, что саркома матки является редкой, однако, опасной опухолью для жизни женщины. Саркома отличается злокачественностью и не всегда благоприятным прогнозом.
Саркома развивается в любом возрасте. Наиболее часто патология выявляется у женщин после сорока лет. Саркома быстро прогрессирует, может метастазировать в кости, печень, влагалище и лёгкие.
Саркома отличается инвазивным ростом и быстрым прорастанием в окружающие ткани. Саркома матки встречается в десять раз чаще в маточном теле, чем в других органах репродуктивной системы.
Саркома матки может прогрессировать в различных вариантах. Данные разновидности существенно влияют на прогноз заболевания и продолжительность жизни женщины.
Гинекологи выделяют несколько разновидностей саркомы матки:
- карциносаркома;
- лейомиосаркома;
- эндометриальная стромальная саркома;
- ангиосаркома;
- чистая саркома.
Одной из самых часто встречающихся опухолей является лейомиосаркома. Распространённость лейомиосаркомы составляет около 80%. Саркома эндометриального стромального характера составляет приблизительно 15% случаев от общего количества. Распространённость ангиосарком и чистых сарком колеблется в пределах пяти процентов.
Причины и предрасполагающие факторы
Как и при любой злокачественной опухоли, выявить истинные причины развития лейомиосаркомы не всегда возможно. Однако специалисты указывают не некоторые факторы, которые могут выступать в роли катализатора злокачественного процесса.
В развитии саркомы матки участвуют множественные факторы, приводящие к пролиферации тканей, дисэмбриоплазии и рецидивирующим травмам. Появлению лейомиосаркомы могут предшествовать следующие патологии:
- фибромиома;
- травмы во время родов;
- различные нарушения эмбриогенеза;
- осложнения после абортов;
- полипоз;
- эндометриоз.
Провоцируют лейомиосаркому следующие неблагоприятные факторы:
- профессиональная вредность;
- облучение области малого таза;
- плохие экологические условия;
- регулярная интоксикация, например, никотиновая;
- эндокринные нарушения, связанные с наступлением климакса;
- ожирение;
- гипертония;
- патологии печени.
Нередко саркома имеет гормонозависимый характер. Известно, что полипы являются следствием гиперплазии эндометрия. Чрезмерное разрастание эндометрия возникает как результат нарушения соотношения гормонов. Указывать на гормональный дисбаланс могут нерегулярные месячные или их обильность, ановуляция и бесплодие.
Под влиянием негативных факторов может возникать озлокачествление гиперплазированной слизистой матки. Именно поэтому чрезмерное разрастание эндометрия и, в частности, гормональную дисфункцию, необходимо устранять. Зачастую ликвидировать гормональные нарушения можно только посредством устранения предрасполагающих факторов и сопутствующих заболеваний.
Устранение провоцирующих факторов позволяет избежать рецидивов после лечения и значительно улучшить прогноз.
Клинические проявления
Особенностью многих новообразований злокачественного характера является латентное или бессимптомное прогрессирование.
Такое течение без симптомов обуславливает позднее выявление лейомиосаркомы, что значительно ухудшает прогноз.
Врачи подчёркивают, что даже при диагностике в начальной форме патологии прогноз не всегда характеризуется благоприятностью. Это связано в первую очередь с быстрым развитием злокачественного процесса при лейомиосаркоме.
Зачастую появившиеся признаки схожи с проявлениями других гинекологических заболеваний. Иногда женщины принимают симптомы лейомиосаркомы за вариант нормы, что категорически недопустимо. При любых настораживающих проявлениях, особенно у женщин после наступления менопаузы, следует немедленно обратиться за консультацией к специалисту и пройти необходимое обследование.
Саркому врачи называют «немой опухолью» из-за её бессимптомного прогрессирования. Вплоть до последних стадий, когда прогноз уже неблагоприятный, женщину может ничего не беспокоить. В таких случаях пациентки обращаются к врачу, когда наблюдают следующие признаки:
- интенсивное кровотечение;
- сильный болевой синдром;
- значительное нарушение цикла;
- гноетечение.
Гинекологи обращают внимание, что такие признаки указывают на запущенную форму лейомиосаркомы и на неблагоприятный прогноз.
К основным симптомам саркомы матки относят:
- стремительное прогрессирование новообразования;
- бугристость маточного тела;
- болезненность при осмотре;
- неравномерная консистенция матки;
- ограничение подвижности лейомиосаркомы;
- кровотечения, не связанные с циклом;
- анемия, сопровождающаяся слабостью, бледностью;
- субфебрильная температура при присоединении инфекции;
- признаки компрессии кишечника и мочевого пузыря, в частности, болезненная дефекация и мочеиспускание, запоры;
- ухудшение общего самочувствия.
При появлении клинической картины саркомы матки необходимо пройти обследование с целью подтверждения или исключения серьёзного заболевания.
Стадии
Прогноз и лечебные мероприятия зависят от стадии лейомиосаркомы. Как и при других злокачественных новообразованиях, специалисты выделяют четыре основных стадии, чтобы классифицировать тяжесть патологического процесса.
- На ранней стадии лейомиосаркома ограничивается внутренним или средним слоем. В рамках данной стадии существует градация. А – в злокачественный процесс вовлекается либо эндометрий, либо миометрий. В – отмечается поражение как эндометрия, так и миометрия.
- На данном этапе прогрессирования саркомы матки отмечается вовлечение в злокачественный процесс шейки. А – отмечается инфильтрация параметрия дистального или проксимального характера, не переходящая на тазовую стенку. В – прорастание злокачественных элементов в шейку матки.
- На третьей стадии возникает распространение саркомы за пределы тела матки. Тем не менее новообразование локализуется в пределах малого таза. А – появляется инфильтрация параметрия, которая может быть односторонней и двусторонней и переходить на тазовые стенки. В – возникновение метастазов во влагалище, придатках, региональных лимфоузлах и венах. С – формирование конгломератов, прорастание опухоли в серозную оболочку матки.
- Последняя стадия отличается вовлечением в патологический процесс соседних и отдалённых органов. А – поражение мочевого пузыря и прямой кишки. В – возникновение отдалённых метастазов.
Прогноз саркомы зависит от стадий и характера метастазов. Известно, что метастазы образуются в результате прогрессирования новообразования. Отдельным клеткам не хватает питания, что приводит к их отделению от основной опухоли.
Посредством тока лимфы и крови островки и клеток лейомиосаркомы могут разноситься по всему организму и формировать новые опухоли. Обычно клетки оседают в печени, костях, лимфоузлах, лёгких и мозге.
Это связано с тем, что данные органы имеют хорошо развитую сеть из мелких сосудов.
Диагностика
Плохой прогноз при лейомиосаркоме нередко обусловлен определёнными трудностями, которые связаны с диагностикой заболевания. Заподозрить опасную патологию можно при анализе характерных признаков:
- межменструальные кровотечения;
- кровянистые выделения у представительниц после наступления менопаузы;
- увеличение количества выделений в период менструации у женщин репродуктивного цикла;
- увеличение матки;
- рост СОЭ;
- развитие анемии неясной этиологии;
- ухудшение общего самочувствия.
При визуальном осмотре врач может отметить цианотический окрас маточной шейки, отёчность и гиперемию. В некоторых случаях определяется саркоматозный узел. Посредством метода пальпации можно выявить локализацию саркомы, определить величину и подвижность новообразований, инфильтраты в области параметрия.
Кроме гинекологического осмотра, который даёт лишь поверхностное представление о патологии, врачи могут использовать следующие способы диагностики.
- УЗИ. Метод диагностики позволяет обнаружить изменения в кровотоке, узлы с признаками некроза, трансформацию матки и эхогенность неоднородного характера.
- Аспирационная биопсия. Цитологическое исследование биоптата помогает выявить атипичные клетки. На раннем этапе саркомы данная тактика может быть неинформативной.
- Гистероскопия. Исследование проводится при помощи гистероскопа, оборудованного специальной видеокамерой для передачи изображения на экран. При гистероскопии врач может выполнить биопсию ткани для последующего изучения материала в лаборатории и определения разновидности и степени саркомы. Диагностика обычно завершается выскабливанием матки и цервикального канала.
К дополнительным методам диагностики относят:
- рентген грудной клетки;
- УЗИ печени;
- ирригоскопию;
- ренографию;
- ректороманоскопию;
- хромоцистоскопию;
- экскреторную урографию;
- КТ и МРТ.
Лейомиосаркому следует дифференцировать с доброкачественными опухолями, раком матки, полипами, фибромиомами.
Определить саркому можно только посредством гистологического анализа. Данное исследование также позволяет соотнести конкретный случай саркомы с её стадией и тяжестью течения. Определение стадии необходимо для составления плана лечения и прогноза заболевания.
Лечение
Длительность прогрессирования саркомы составляет около двух лет. Известно, что прогноз при лейомиосаркоме и других разновидностях патологии прогноз отличается неблагоприятным течением в большинстве случаев. При саркоме запущенной формы возникают следующие осложнения:
- саркоматозная пневмония, связанная с поражением лёгких;
- маточное или внутрибрюшное кровотечение;
- перитонит;
- уремия;
- пиелонефрит;
- печёночная недостаточность.
Лечение саркомы матки представляет собой комплекс хирургической, лучевой, химиотерапевтической тактик. Основным способом лечения саркомы, который может улучшить прогноз, является операция. Вмешательство подразумевает удаление маточного тела, придатков, поражённых лимфоузлов, кровеносных сосудов. В некоторых случаях требуется удаление органов и метастазов.
При необходимости хирургическое лечение дополняется облучением. Врачи используют химиотерапию, если возникают рецидивы саркомы или проведение операции невозможно.
В целом прогноз саркомы, в частности, лейомиосаркомы неблагоприятен. При выявлении и лечении заболевания на первой стадии выживаемость составляет 45%. Несколько хуже прогноз при второй и третьей стадии – около 40%. Четвёртая стадия отличается довольно низким процентом выживаемости, который составляет 10%.
Источник: https://ginekola.ru/ginekologiya/shejka-matki/rak/prognoz-pri-lejomiosarkome.html
Лейомиосаркома: симптомы, прогноз после удаления, стадии и методы лечения
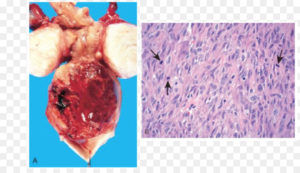
Лейомиосаркома – это злокачественная опухоль, которая формируется из мышечной ткани. Прогрессируя, вовлекает в злокачественный процесс соседние органы. Новообразование мягких тканей прогрессирует быстро, распространяет метастазы.
В группу риска входят люди среднего и пожилого возраста. У молодых лиц заболевание встречается редко. Несмотря на высокий уровень раковых клеток, опухоли плохо определяются.
Среди возможных патологий чаще встречается лейомиосаркома матки. Рак может поражать органы ЖКТ, мочеполовую систему и другие органы, состоящие из мышечной ткани. Заболеванию подвержена кожа. Диагноз устанавливается при инструментальном и гистологическом исследованиях мягких тканей. По МКБ-10 заболевание имеет код С49.9.
Этиология болезни
Заболевание начинает развиваться из доброкачественных новообразований. Например, его провоцируют миома матки или лейомиома кожи. При лечении доброкачественных процессов риск возникновения рака снижается.
Радиационное влияние провоцирует рост опухолевых клеток. Они могут образовываться после применения лучевой терапии для борьбы с другим злокачественным процессом. Лейомиосаркома развивается годами, поэтому больной не обращается за квалифицированной помощью на первых стадиях болезни.
Причины злокачественного образования:
- Наследственные факторы.
- Мышечные травмы.
- ВИЧ и СПИД.
- Работа с ядохимикатами.
- Беспорядочное питание.
- Патологические процессы в органах желудочно-кишечного тракта. Например, кишечный колит.
- Проживание в экологически загрязнённых районах.
- Употребление алкоголя.
Классификация лейомиосаркомы и её стадии
Для заболевания характерны 4 стадии развития:
- При IA стадии новообразование достигает 5 см. Исключено метастазирование.
- При стадии IB размер тела опухоли превышает 5 см. Атипичные клетки не диссимилируют, вторичные очаги отсутствуют.
- Для II стадии характерно врастание опухоли свыше 5 см в соседние органы. Метастазов нет.
- III стадия обусловлена образованием любого размера, которая поражает регионарные лимфатические узлы.
- Опухоль на IV стадии охватывает крупный участок. Метастазы распространяются по организму.
Типы лейомиосаркомы:
- Высокодифференцированная (g1) – болезнь протекает медленно, метастазирование происходит крайне редко. Лечение даёт положительный прогноз. Встречается редко.
- Низкодифференцированная (g2) – наиболее частый рак с высокой степенью злокачественности. Происходит активное метастазирование и быстрый рост новообразования. Вылечивается крайне редко.
Разновидность заболевания
Распространение опухоли происходит по всем органам, в тканях которых присутствует мышечный компонент.
Лейомиосаркома матки
Патология поражает миометрий (по МКБ-10 код C54.2). Подвержены раку женщины с начинающимся климаксом. Заболевание не имеет симптомов на ранних стадиях. Быстро развивается с прогрессирующим метастазированием.
Новообразование достигает крупного размера, происходит тромбоз сосудов. У молодых представителей слабого пола наблюдается нарушение менструального цикла и спонтанные маточные кровотечения. При менопаузе необоснованные кровотечения могут свидетельствовать о различных видах рака.
На последних стадиях появляется сильное недомогание, высокая температура, асцит, интенсивные боли внизу живота и в поясничном отделе позвоночника. При диагностике выявляется положительный гладкомышечный актин в опухолевых клетках.На УЗИ органов малого таза определяются нечёткие контуры узла опухоли. Патология требует оперативного вмешательства. При вскрытии хирург может не отличить границы поражённой ткани и здоровой. После удаления органа вместе с опухолью повышается прогноз на выживаемость пациентки. Также он зависит от стадии развития рака, на которой проведено лечение.
Поражение органов ЖКТ
К признакам возникновения патологических процессов относят:
- Отсутствие аппетита.
- Частичный или полный отказ от еды.
- Диспепсию.
- Потерю веса вплоть до анорексии.
- Боли в животе.
Желудок подвергается перфорации, как и другие полые органы. Развивается непроходимость кишечника. В кале присутствует кровь и гной.
При прободении желудка желудочный сок активно разъедает слизистую оболочку, и содержимое проникает в брюшную полость. Развивается перитонит.
Рак вульвы
Опухоль представлена поверхностным узлом с язвой в центре. При прикосновении отмечается боль. Соединение нескольких узлов встречается редко и считается тяжёлым случаем.
Распространяется глубоко во влагалище. Характерен активный рост метастазов. Удаляется хирургическим путём. Возникает повторно.
Лейомиосаркома мошонки
В области органа вырастает крупное уплотнение. Со временем начинает кровоточить. Через повреждённую ткань проникают инфекции. Прогрессируя, новообразование затрагивает лимфатическую систему. Лимфоузлы увеличиваются и болят. Отекают нижние конечности. Нарушается гормональный фон и отсутствует половое влечение.
Злокачественная патология кожных покровов
Новообразование возникает в области расположения потовых желёз с волосяным покровом. Уплотнение возвышается над кожей, демонстрирует синий цвет и болезненно реагирует на прикосновения. Опухоль неподвижна.
Характерные места развития: голова, лицо, шея.
Рак мочевого пузыря
Отмечается боль в лобковой зоне, частые мочеиспускания, наличие крови в моче. Метастазирование в соседние ткани начинается быстро.
Онкологическое поражение конечностей
Заболеванию подвергается любая мышца ног и рук. Онкологический процесс протекает бессимптомно долгое время. Диагностируются только последние стадии рака. Возникает отёк тканей и боль при пальпации. Опухоль начинает кровоточить. Метастазы затрагивают лёгочную ткань, редко проникают в кости и печень.
Злокачественное повреждение мягких тканей
Очаг развивается в глубоких слоях кожи. Новообразование круглое, достигает крупных размеров. Новообразованный участок гладкий на ощупь. Метастазирование начинается быстро без сопутствующих симптомов. До терминальной стадии рака больной не знает о своём состоянии.
Лейомиосаркома забрюшинного пространства
Опухоль подвижна. Провоцирует уплотнение брюшной стенки. Необоснованная утомляемость, повышение температуры и другие симптомы недомогания возникают на фоне:
- Недостаточного кровоснабжения органов брюшины.
- Поражения печени и возникновения асцита.
- Давления опухоли на позвоночник. Возникает боль, при ходьбе распространяющаяся на заднюю поверхность бедра.
- При поражении нижней полой вены отекает живот и нижние конечности.
Рак молочной железы
В груди под кожей возникает плотная опухоль. Развивается стремительно, достигает крупных размеров, причиняет сильную боль. На поверхности новообразования появляется незаживающая язва. Клетка опухоли атипична, распространяется по всем органам и тканям.
Большинство больных страдают от вторичных онкологических процессов.
Лейомиосаркома костей
Заболевание возникает на фоне развития метастазов из мягких тканей, носит вторичный характер. Поражает сосудистую сетку внутри кости. Не возникает самостоятельно.
Симптоматика болезни
Лейомиосаркома длительное время не проявляется. Тревожные сигналы – появления уплотнений. Распознать заболевание внутренних органов на ранней стадии самостоятельно невозможно.
По мере роста опухоли возникают тупые болевые ощущения. Зона поражения изменяет цвет, повышается местная температура, увеличиваются вены.
Обнаружение заболевания
Пациенты проходят лабораторные исследования крови и мочи. Детальная диагностика рака проводится инструментальными методами. Рекомендовано проведение УЗИ, МРТ, ПЭТ-КТ, рентгенографии и эндоскопии. При подозрении рака матки назначают кольпоскопию.
Для точного подтверждения ракового процесса проводят гистологическое исследование поражённых тканей органов.
Способы лечения лейомиосаркомы
В зависимости от стадии заболевания назначают методику лечения:
- Хирургическое вмешательство позволяет удалить весь очаг либо его часть. В мягких тканях и лимфоузлах метастазы поддаются иссечению. При поражении матки последними стадиями заболевания удаляют орган, придатки и лимфоузлы.
- Лучевое облучение препятствует разрастанию опухоли и уменьшает её объёмы. После операции данная терапия убивает атипичные клетки.
- Химиотерапия считается дополнительным методом лечения. Препараты уничтожают оставшиеся раковые клетки, метастазы и препятствуют возникновению рецидивов.
- Высокоинтенсивная фокусированная ультразвуковая абляция – новейший метод в борьбе с лейомиосаркомой в гинекологии и урологии. УЗ волны проникают к поврежденному органу через кожу и действуют только на очаг. Фесенко Д.В. совместно с другими специалистами доказал эффективность данного метода.
После прохождения лечения важен восстановительный этап. Врач делает назначения индивидуально. Действия направляются на исключение возникновения осложнений и рецидива опухоли.
Источник: https://onko.guru/zlo/lejomiosarkoma.html
Лейомиосаркома мягких тканей: прогноз выживаемости, симптомы, метастазы

Лейомиосаркома — это злокачественная опухоль, которая развивается из клеток гладкомышечной ткани. Это очень редкая нозология, на ее долю приходится около 10-20% всех видов сарком мягких тканей.
К мягким тканям относят все ткани внескелетного и неэпителиального происхождения — мышечная, нервная, синовиальная, жировая и др.
В большинстве случаев саркомы мягких тканей локализуются в области конечностей, на их долю приходится около 60% случаев заболевания, в 30% случаев опухоль располагается на туловище, и в 10% — в области головы и шеи.
Лейомиосаркомы имеют склонность к многократным и упорным рецидивам (по некоторым данным, у 60% больных развиваются местные рецидивы), а также характеризуются агрессивным течением. Такие особенности объясняются несколькими причинами:
- Мультицентрический и инвазивный рост новообразования.
- Образование псевдокапсулы опухоли, которая не имеет четких границ, что серьезно затрудняет выполнение радикального хирургического лечения.
- Раннее метастазирование, которое осуществляется гематогенным и лимфогенным путем.
- Помимо гематогенного и лимфогенного метастазирования, опухоль может распространяться по межмышечным и периневральным пространствам.
Причины возникновения лейомиосаркомы
Причины развития лейомиосаркомы неизвестны. В большинстве случаев она развивается как первичная опухоль, без видимых причин. Также есть данные об индуцирующем влиянии ионизирующего излучения. Например, были описаны случаи образования опухоли после лучевой терапии по поводу лечения рака другой локализации. К другим факторам риска относят:
- Принадлежность к негроидной расе.
- Наличие RB-мутации у пациентов, страдающих ретинобластомой.
- Возраст старше 50 лет.
- Воздействие химических канцерогенов.
- Иммунодефицитные состояния.
Стадии и классификация лейомиосаркомы
С 2013 года ВОЗ рекомендует использовать систему классификации FNCLCC, которая позволяет определить степень злокачественности лейомиосаркомы по следующим признакам:
- Степень дифференцировки клеток.
- Количество клеток, находящихся в процессе деления (количество митозов).
- Процент некротизированной ткани.
Согласно это классификации, лейомиосаркомы мягких тканей разделяют на опухоли низкой и высокой степени злокачественности.
С морфологической точки зрения, выделяют следующие виды лейомиосарком:
- Веретеноклеточная.
- Плейоморфная.
- Эпителиоидная.
- Миксоидная.
- Воспалительная.
Для более полной диагностики гистотипа лейомиосаркомы и определения тактики дальнейшего лечения, проводят иммуногистохимическое и молекулярно-генетические исследование фрагмента опухолевой ткани.
Стадирование
Стадия лейомиосаркомы будет определяться в зависимости от степени злокачественности опухоли, ее размеров и наличия метастазов.
- 1 стадия — лейомиосаркомы низкой степени злокачественности, без метастазов.
- 2 стадия — высокозлокачественная лейомиосаркома размером менее 5 см, либо более 5 см, но при их поверхностном расположении.
- 3 стадия — высокозлокачественные лейомиосаркомы размером более 5 см, либо все опухоли с наличием метастазов в регионарных лимфоузлах.
- 4 стадия — лейомиосаркомы любого размера и степени злокачественности при наличии отдаленных метастазов.
Виды
- Лейомиосаркома матки. Проявляется узловыми образованиями в тканях тела матки, при их близком расположении к эндометрию возможны ациклические кровотечения. Чаще возникает у женщин в пре- и менопаузе.
- Лейомиосаркома вульвы. Характеризуется возникновением быстрорастущего узла в толще ткани наружных половых органов. В основном страдают женщины репродуктивного возраста.
- Лейомиосаркома мошонки. Первыми симптомами является наличие уплотнений в тканях мошонки. Они безболезненные и подвижные. По мере роста опухоли присоединяются болезненные ощущения, кожа над опухолью изъязвляется и начинает кровоточить.
- Лейомиосаркома кожи — развивается из мышц потовых желез и мышц, приподнимающих волос. Имеет вид синюшной, красноватой или желтоватой бляшки, поверхность которой может изъязвляться и кровоточить.
- Лейомиосаркомы органов ЖКТ. Заболевание проявляется диспепсическими явлениями (тошнота, вздутие живота, потеря аппетита), снижение веса, боли в животе. Могут быть признаки кишечной непроходимости и желудочно-кишечные кровотечения.
- Лейомиосаркомы мочевого пузыря. К первым симптомам относят нарушение мочеиспускания и появление в моче примесей крови. По мере прогрессирования процесса присоединяются болевые ощущения, а кровотечения становятся настолько интенсивными, что кровяные сгустки могут обтурировать уретру, приводя к задержке мочи.
- Лейомиосаркомы забрюшинного пространства. Проявляются болевым синдромом, который развивается на фоне сдавления различных тканей, в том числе спинномозговых корешков. Также могут быть признаки ишемии органов и конечностей из-за прорастания саркомы в сосуды.
Симптомы
Основными симптомами лейомисаркомы мягких тканей является припухлость, отечность и образование пальпируемого уплотнения в зоне поражения. Оно может иметь четкие границы и псевдокапсулу, которая, впрочем, не защищает от возникновения метастазов. Если капсулы нет, говорят об инфильтративном процессе, в этом случае определить четкие границы новообразования очень сложно.
Вначале опухоль безболезненна, но она быстро увеличивается в размерах, что приводит к нарастанию симптоматики:
- Нарушение функции пораженного сегмента конечности.
- Образование язв.
- Кровоточивость.
- Нарастание болевого синдрома.
- Отечность.
Общее состояние при саркомах мягких тканей долгое время может оставаться удовлетворительным, даже при больших размерах новообразования.
Метастазирование
Лейомиосаркома высокой степени злокачественности склонна к раннему гематогенному метастазированию, из-за чего опухолевые клетки с током крови рассеиваются по всему организму. Чаще всего поражаются легкие, кости и печень. Лимфогенный путь используется несколько реже.
Лейомиосаркомы низкой степени злокачественности не обладают такими агрессивными метастатическими способностями, но они склонны к упорным рецидивам, даже после радикально проведенного лечения.
Также лейомиосаркомы могут распространяться по межмышечным и периневральным пространствам, отсеиваясь далеко за пределы первичного очага.
Хирургическое лечение
Золотым стандартом лечения лейомиосаркомы является радикальное иссечение опухоли в пределах визуально неизмененных тканей. Раньше это были обширные калечащие операции, которые предполагали ампутации конечностей и внутренних органов. Сегодня с развитием хирургических технологий, предпочтение отдается органосохраняющему лечению. Используются следующие техники вмешательства:
- Широкая резекция. Опухоль иссекается в пределах 5 см незатронутых тканей. Такая техника применяется при лечении кожной лейомиосаркомы и поверхностно расположенных опухолях.
- Широкое иссечение. Опухоль удаляется в пределах тканей одной анатомической зоны с отступом от ее края не менее чем на 4-6 см.
- Футлярно-фасциальное иссечение. Опухоль удаляется в едином мышечно-фасциальном футляре. При этом производят полное удаление вовлеченной мышцы с рассечением места ее прикрепления. Если в процесс вовлекаются нервы и кровеносные сосуды, их также подвергают резекции.
- Ампутации и экзартикуляции — производится полное удаление конечности или ее резекция по линии сустава. Такие вмешательства показаны при высокозлокачественных новообразованиях, которые затронули крупные кровеносные сосуды, мышцы и костные структуры.
После того как лейомиосаркома будет удалена, необходимо ее исследовать на предмет определения наличия злокачественных клеток в краях отсечения. При положительном результате объем вмешательства расширяют или проводят повторные радикальные операции. С целью маркировки полей облучения при проведении последующей лучевой терапии, в ложе удаленной опухоли оставляют специальные клипсы.
Лучевая терапия
Лучевая терапия занимает большое место в лечении лейомиосарком высокой степени злокачественности. Ее проводят в неоадъювантном (дооперационном) и адъювантном (послеоперационном) режимах.
Неоадъювантная ЛТ преследует следующие цели:
- Уменьшение объема опухоли и, как следствие, уменьшение объема хирургической операции.
- Перевод новообразования из неоперабельного в операбельное состояние.
- Снижение риска интраоперационной трансплантации опухоли.
В рамках неоадъювантной ЛТ поле облучения должно захватывать опухоль и рядом расположенные ткани в пределах 3-4 см. Если опухоль сильно большая, зону облучение расширяют до 10 см от ее края.
При облучении в области конечностей рекомендуется выстраивать поле облучения таким образом, чтобы оно распространялось не более чем на 2/3 ее окружности.
Это снижает риски постлучевых осложнений, например, контрактур, отеков, некрозов.
Однако такой режим лечения имеет и недостатки:
- Задерживается проведение операции из-за потенциальных проблем с ранозаживлением.
- Могут быть проблемы с морфологическим типированием.
- Сложности с определением стадии заболевания и, соответственно, проведение лечения в недостаточном объеме.
В клинической практике чаще используется послеоперационная (адъювантная) лучевая терапия. Она проводится в следующих случаях:
- Лечение высокозлокачественной лейомиосаркомы.
- Повреждение капсулы опухоли в время операции.
- Нерадикальность операции — в краях резекции обнаруживаются злокачественные клетки и нет возможности проведения повторного хирургического вмешательства для достижения радикальности.
Начало адъювантной ЛТ должно быть не позже, чем через 4 недели после операции. Поля облучения должны включать следующие зоны:
- Ложе опухоли.
- Послеоперационный рубец.
- 2 см рядом расположенных тканей.
Суммарная очаговая доза должна составлять 60 Гр, при нерадикальном вмешательстве ее увеличивают до 70 Гр.
Химиотерапия
Химиотерапия назначается в следующих случаях:
- Есть данные о наличии метастазов.
- Нерезектабельные опухоли.
- Отказ пациента от хирургического лечения (в этих случаях показана химиолучевая терапия).
- Лечение высокозлокачественных опухолей.
Химиотерапия может проводиться на дооперационном и в послеоперационном периоде. В первом случае показано проведение 2-3 курсов ХТ с перерывом в 3-4 недели. Послеоперационная химиотерапия, как правило, проводится в объеме 3-4 курсов. В рамках терапии первой линии используются схемы, содержащие доксорубицин. В качестве терапии второй линии применяют комбинацию гемцитабина с доцетакселом.
Восстановление
Период восстановления будет определяться обширностью хирургического вмешательства. После калечащих операций, в частности после ампутаций и экзартикуляций требуется протезирование и серьезная реабилитация.
Прогноз
Прогноз лейомиосаркомы мягких тканей будет зависеть от исходной стадии заболевания. Общая пятилетняя выживаемость при низкозлокачественных опухолях в отсутствии метастазов достигает 64-71%. Средняя продолжительность жизни при наличии метастазов колеблется в районе 8-20 месяцев.
Рецидив
Лейомиосаркомы склонны к упорным местным рецидивам, частота которых достигает 60%. В этих случаях показаны повторные операции и проведение лучевой терапии в радикальных режимах. Если операция невозможна, или пациент отказывается от нее, назначается химиолучевая терапия.
Пересаживают ли органы, пораженные саркомой?
Трансплантация органов онкологическим пациентам до сих пор остается дискутабельным вопросом. В настоящее время такие операции проводятся крайне редко.
При лечении лейомиосаркомы часто приходится делать обширные операции, которые требуют последующей реконструкции и восстановления функции утраченного органа, в том числе и после ампутации конечностей. Такие технологии постоянно совершенствуются, что позволяет провести полноценную реабилитацию и вернуть человека к активной жизни.
Лейомиосаркома при иммунодефицитах
Иммунодефицитные состояния являются одним из факторов риска развития лейомиосаркомы. Риски выше у детей.
Лейомиосаркома может развиваться на фоне активной ВИЧ-инфекции, иммунодепрессивной терапии после трансплантации органов, а также после химиотерапевтического лечения рака другой локализации.
Лейомиосаркома у беременных и пожилых
Беременность не оказывает влияния на течение лейомиосаркомы, но ограничивает возможность полноценного лечения (лучевая терапия, химиотерапия). Поэтому при постановке диагноза, в индивидуальном порядке рассматривается вопрос прерывания беременности.
Что касается возраста, то есть данные, свидетельствующие о том, что лейомиосаркома у пациентов старше 60 лет протекает более злокачественно. У них ниже общая и безрецидивная выживаемость, а также выше вероятность местных рецидивов.
Записьна консультациюкруглосуточно
Источник: https://www.euroonco.ru/oncology/leyomiosarkoma-myagkih-tkaney
Выживаемость, прогноз при саркоме матки

Саркома матки — опухоль сравнительно редкая. Составляет 2-6% по отношению к злокачественным опухолям матки и 1% ко всем злокачественным опухолям гениталий.
К саркомам относятся все неэпителиальные злокачественные опухоли матки.
В клинической практике наиболее часто встречаются лейомиосаркома, эндометриальная саркома, карциносаркома (смешанная гомологическая мезодермальная опухоль) и смешанная (гетерологическая) мезодермальная опухоль.
Лейомиосаркома
Лейомиосаркома — наиболее частая форма саркомы тела матки, возникает из элементов гладкой мускулатуры матки, часто сочетается с миомой матки. Частота озлокачествления миомы матки составляет 0,13-0,81%. Средний возраст больных 43-53 года. Опухоль располагается в основном интрамурально, реже — субмукозно и субсерозно.
Лейомиосаркома может развиваться в неизмененной матке или в любой части фиброматозного узла, чаще — в его центре. Макроскопически: размягчение и отек ткани, неоднородная консистенция и окраска, кровоизлияния и некрозы. Опухоль диссеминирует по висцеральной и париетальной брюшине, но метастазирует преимущественно гематогенно.
Отдаленные метастазы чаще всего выявляются в легких, реже — в печени, костях и во влагалище.
Эндометриальная саркома матки
Эндометриальная саркома матки встречается в основном у женщин 45-50 лет, примерно в 30% случаев возникает в постменопаузе; представляет собой опухоль, внешне напоминающую экзофитную форму аденокарциномы эндометрия, чаще встречаются ограниченные полиповидные узлы на широком основании.
Эндометриальные стромальные саркомы образованы однотипными клетками, напоминающими нормальные клетки стромы эндометрия. В зависимости от числа митозов, распространения на сосуды и прогноза выделяют три типа эндометриальных сарком: эндометриальный стромальный узелок, эндометриальная стромальная саркома низкой и высокой степени злокачественности.
При эндометриальной саркоме низкой степени злокачественности к моменту постановки диагноза у 40% больных опухоль уже распространилась за пределы матки, однако в 60-70% случаев она еще не вышла за пределы малого таза.
Диссеминация по брюшине верхнего отдела брюшной полости, метастазы в легкие, печень и лимфатические узлы при эндометриальной стромальной саркоме низкой степени злокачественности наблюдаются редко.
Дополнительным методом диагностики этого заболевания является проточная цитометрия: наличие менее 10 митозов в 10 полях зрения при большом увеличении микроскопа, диплоидность и низкий пролиферативный индекс указывают на более благоприятное течение заболевания.
Эндометриальная стромальная саркома высокой степени злокачественности отличается крайне агрессивным течением, гематогенным метастазированием и неблагоприятным прогнозом. Число митозов соответствует более 10 в 10 полях зрения при большом увеличении микроскопа.
Карциносаркома
Карциносаркома — наиболее редкая неэпителиальная злокачественная опухоль матки. Обязательным признаком этой опухоли является сочетание двух компонентов: эпителиального и мезенхимального.
Эпителиальный компонент обычно представлен аденокарциномой, а мезенхимальный или напоминает нормальную строму эндометрия (гомологическая карциносаркома), или представлен опухолью из тканей, в норме отсутствующих в матке: хрящевой, костной, поперечнополосатых мышц (гетерологическая саркома).
Скорее всего, карциносаркомы развиваются из полипотентных стволовых клеток стромы эндометрия. Макроскопически имеет вид крупных полипообразных узлов темно-красного цвета, выполняющих полость матки, врастающих в миометрий. В большинстве случаев карциносаркома возникает в постменопаузе, средний возраст составляет 62 года.
Нередко у больных карциносаркомой имеются ожирение, сахарный диабет, артериальная гипертензия. От 7 до 37% больных в прошлом получали дистанционную лучевую терапию на область малого таза. Карциносаркома часто метастазирует в яичники, лимфатические узлы, легкие, печень, диссеминирует по брюшине.Диссеминация аналогична таковой при раке тела матки, однако развивается гораздо быстрее. Карциносаркома отличается крайне агрессивным течением. Метастазы в тазовые лимфатические узлы и опухолевые клетки в смывах из брюшной полости выявляются на ранних стадиях заболевания.
Клиника саркомы матки
Ведущим симптомом являются маточные кровотечения различной длительности и интенсивности. Они наиболее характерны для больных с эндометриальной саркомой, смешанной мезодермальной опухолью и карциносаркомой. При лейомиосаркоме этот симптом выражен несколько меньше и зависит от локализации опухоли.
Далее следуют симптом быстрого роста опухоли (чаще при лейомиосаркоме) и болевой синдром, выраженный при всех гистологических типах. Слабость, похудание, длительная субфебрильная или гектическая температура, анемия, не связанная с обильными кровотечениями, — признаки распространенного процесса.
Метастазируют саркомы гематогенным и лимфогенным путем или прорастают смежные органы.
Лейомиосаркомы в миоме растут медленнее и метастазируют позднее. Для лейомиосарком характерно гематогенное метастазирование в основном в легкие, печень, влагалище и кости. Для остальных видов сарком характерны исключительно быстрые темпы профессии первичной опухоли и ее метастазирование в лимфатические узлы, яичники и отдаленные органы.
При поражении яичников, париетальной брюшины и сальника наблюдается асцит, т.е. течение напоминает клиническую картину рака тела матки.
Диагностика саркомы матки
Раннему выявлению лейомиосарком, часто сочетающихся с миомами или развивающихся в них, способствует проведение регулярной диспансеризации больных с миомой матки, особенно быстрорастущей, у женщин в пре- и постменопаузе.
Остальные виды сарком, а также субмукозно расположенные лейомиосаркомы могут быть выявлены в ранних стадиях при цитологическом исследовании эндометриальных аспиратов у женщин с эндокриннообменными нарушениями и миомой матки. Довольно часто саркомы матки являются неожиданной находкой в удаленных опухолях.
Целесообразно применение гистероскопии или гистерографии с последующей прицельной биопсией. При всех гистологических типах сарком обязательно исследование мочевыводящих путей (экскреторная урография, радиоизотопная ренография).
С целью исключения отдаленных метастазов необходимы рентгенография органов грудной клетки, ультразвуковая томография органов брюшной полости и забрюшинных лимфатических узлов, по показаниям — ректоскопия, цистоскопия, сканирование костей.
Лечение саркомы матки
Лечение проводится с учетом гистологического типа опухоли и степени распространения процесса (классификация Figo, как при раке тела матки). При леиомиосаркоме на 1-м этапе лечения производится экстирпация матки с придатками.
При выполнении ранее нерадикальной операции (саркома выявлена в узле миомы после консервативной миомэктомии или надвлагалищной ампутации матки) показана релапаротомия — экстирпация культи шейки матки и/или удаление придатков матки. Последние можно сохранить только больным детородного возраста при локализации опухоли в миоматозном узле.
При I-II стадях и при наличии неблагоприятных прогностических факторов (размер опухоли более 5 см, наличие некрозов в опухоли, число митозов более 15 в 10 полях зрения, глубокая инвазия опухоли в миометрий) показана адъювантная химиотерапия: адриамицин — 30 мг/в/в 2 раза в неделю в течение 3 нед. или 60-75 мг/м2 1 раз в 3 нед.
или 30 мг/м2 в/в с 1-го по 3-й дни каждые 3 недели; фарморубицин — 100 мг/м2 в/в 1 раз в 3 нед. При III-IV стадиях более эффективна комбинированная лекарственная терапия: Послеоперационное облучение больным с лейомиосаркомой проводится крайне редко (только при распространенном процессе) в связи с низкой радиочувствительностью этой опухоли.При эндометриальной стромальной саркоме лечение также целесообразно начинать с операции. Предпочтительный объем операции — расширенная экстирпация матки с придатками. Дальнейшее лечение зависит от степени злокачественности опухоли. При эндометриальной саркоме низкой степени злокачественности эффективна послеоперационная лучевая терапия (наружное облучение малого таза).
Ее проводят также при наличии остаточной опухоли в малом тазу и при рецидивах (как при раке тела матки), так как этот вид сарком рецидивирует местно. При рецептороположительных опухолях — адъювантная гормонотерапия гестагенами по 500 мг в/м или per os 2 раза в неделю длительно.
При эндометриальной стромальной саркоме высокой степени злокачественности показано комплексное лечение: после операции и лучевой терапии целесообразно проведение нескольких курсов химиотерапии по схеме САР: цисплатин — 100 мг/м2 в/в 1-й день; доксорубицин — 45-60 мг/м2 в/в 1-й день; циклофосфан — 600 мг/м2 в/в 1-й день. Прогестагены при этой опухоли неэффективны.
При лечении карциносаркомы 1 стадии на 1-м этапе выполняется экстирпация матки с придатками и лимфаденэктомия + удаление большого сальника. В послеоперационном периоде проводится наружное облучение малого таза. При II стадии целесообразно произвести расширенную экстирпацию матки с придатками. В послеоперационном периоде — сочетанное лучевое лечение.
При выявлении прогностически неблагоприятных факторов (размер опухоли более5 см, гетерологический вариант опухоли, глубокая инвазия миометрия) целесообразно проведение адъювантной химиотерапии по схеме САР. При распространенных стадиях, при невозможности выполнения операции — сочетанная лучевая терапия и комбинированная лекарственная терапия. Длительность лечения (количество курсов) определяется полученным эффектом. Задача химиотерапии — достижение максимального эффекта.
5-летняя выживаемость при лейомиосаркоме составляет 20-63%: при числе митозов менее5 в 10 полях зрения при большом увеличении микроскопа 5-летняя выживаемость составляет 98%, при 5-10 митозах — 42%, при наличии 10 и более митозов в 10 полях зрения — 15%.
Среди других неблагоприятных факторов следует отметить выраженную атипию ткани опухоли, участки некроза, опухолевые эмболы в сосудах, большие размеры опухоли, глубокую инвазию и распространение опухоли за пределы матки. Лейомиосаркома в миоматозном узле и отсутствие инвазии свидетельствуют о благоприятном прогнозе.
При эндометриальной стромальной саркоме низкой степени злокачественности прогноз более благоприятный. Рецидивы возникают у 50% больных, в среднем через 5 лет после лечения. При рецидивах и метастазах возможны длительные ремиссии и даже излечение.
При эндометриальной стромальной саркоме высокой степени злокачественности 5-летняя выживаемость составляет только 25%. При этом число митозов соответствует более 10 в 10 полях зрения.5-летняя выживаемость при карциносаркоме составляет 20-30%. У 10% больных наблюдаются рецидивы заболевания, в остальных случаях — отдаленные метастазы.
Основным прогностическим фактором считается степень распространения процесса на момент операции. При I стадии 2-летняя выживаемость составляет 53%, при II-III стадиях (переход на шейку матки, метастазы во влагалище, инфильтраты в параметрии) — 8,5%, а при IV стадии (отдаленные метастазы) — 0%.
Источник: http://therapycancer.ru/sarkoma/847-vyzhivaemost-prognoz-pri-sarkome-matki

