Мобилункус в мазке что это такое
Содержание
Мобилункус в мазке: что это такое и что значит?
Статья посвящена бактериям кишечной группы, которые могут присутствовать во влагалище, например, мобилункус в мазке – что это такое и в каких случаях его стоит и не стоит бояться?
Микрофлора влагалища: норма и патология
В XIX столетии в микробиологии случился бурный всплеск – ученые сумели не только понять, но и доказать взаимосвязь состояния человеческого организма от населяющих его микроорганизмов.
На заре микробиологии считалось, что в женском влагалище не должны присутствовать никакие другие бактерии, помимо лактобактерий.
Лактобактерии или лактобациллы, названные по имени своего первооткрывателя палочками Дедерлейна, появляются в женском организме в репродуктивном возрасте.
«Лакто» означает способность превращать углеводы, включая лактозу, в молочную кислоту и некоторые другие вещества, например, перекись водорода, которые создают во влагалище среду, неблагоприятную для возбудителей различных инфекционных заболеваний.
Позже оказалось, что во влагалище могут обитать свыше сотни различных микроорганизмов, не причиняя организму женщины никакого вреда.Обычно микрофлора влагалища на 95 % состоит из лактобактерий, а оставшиеся 5 % приходятся на еще несколько видов бактерий – до пяти у одной женщины.
Среди прочих бактерий во влагалище могут быть и бактерии кишечной группы, которые попадают сюда из расположенного поблизости ануса.
Бактерии, которые могут вести себя нейтрально, а могут при определенных условиях вызывать заболевания, называют условно-патогенными. Однако понятия нормы и патологии в последнее время существенно меняются.
Современная медицинская наука считает нормальной микрофлору, которая не меняет клиническую картину, то есть не вызывает симптомов или жалоб.
Это значит, что в современной диагностике, в том числе в гинекологии, клиническая картина имеет приоритет перед результатами анализов. Грамотные врачи не назначают анализов «на всякий случай», стараются лечить пациента, а не его анализы.
Малограмотные врачи, обнаружив в бактериальном посеве бактерии кишечной группы, намекают на недостаточную гигиену.
READ Условно-патогенная бактерия — Эшерихия коли в мазке
На самом деле зона промежности является самой грязной в человеческом теле, и даже у очень чистоплотных женщин обмен бактериями между анусом и влагалищем – нормальное явление.
Более того, бактерии кишечной группы попадают во влагалище из кишечника по кровеносным и лимфатическим сосудам.Как бы тщательно женщина не вытиралась или даже ни мылась после дефекации, складки кожи задерживают некоторое количество кала, который на 60 % состоит из бактерий.
Подмываясь или вытираясь, стоит выполнять движения по направлению к влагалищу. Перед сексом обоим партнерам следует принять душ. Транспортировке бактерий способствуют стринги.
Бактерии кишечной группы во влагалищных выделениях не означают ничего страшного – микрофлора влагалища справляется с пришельцами в течение суток, поддерживая их количество на безопасном уровне.
Кто такой Мобилункус?
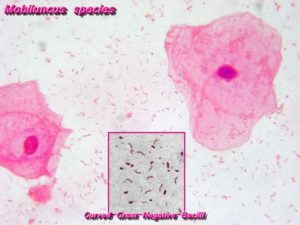
Мобилункус (Mobiluncus) относится к бактериям-палочкам. Это часть условно-патогенной (читай – нормальной) флоры, которая может быть безвредной, но при определенных условиях, например, ослабленном иммунитете, может вызывать заболевания.
Мобилункус обнаруживается при многих воспалительных процессов урогенитального тракта у женщин и мужчин.
У мужчин наличие мобилункуса часто ассоциировано с воспалительным процессом в уретре, у женщин он ассоциируется с патологическим состоянием влагалища – вагинозом.
У вагиноза множество альтернативных названий, среди которых аминокольпит, анаэробный вагиноз, вагинальный бактериоз, вагинальный лактобациллез, гарднереллезный вагинит (гарднереллез), гемофильный вагинит, коринебактериальный вагинит, неспецифический вагиноз,– и даже это не полный список.
Несмотря на обилие названий, все они могут означать лишь одно – воспаление, вызванное бактериальной инфекцией.
Воспалительные заболевания влагалища инфекционной природы занимают первое место среди всех гинекологических заболеваний.
Их возбудителями становятся бактерии, являющиеся частью нормальной микрофлоры влагалища.
Количество таких заболеваний с каждым годом растет, и тому есть немало причин. Среди них экологическая ситуация, бездумное применение антибактериальных средств, нарушения питания, повышенная стрессовая нагрузка и другие.Заболевание характеризуется изменением характера влагалищных выделений (наиболее специфическая жалоба на резкий неприятный рыбный запах), выделения обычно не слишком обильные, серовато-белые, без комков и крупинок.
Неприятные ощущения (зуд, жжение и так далее) встречаются, но относительно редко, как и дизурический синдром.
READ Как проводится анализ на посев из влагалища?
При длительном течении заболевания выделения из влагалища становятся более густыми, тягучими и липкими, желто-зелеными, могут пениться.
Заболеванию приписывают риск осложнений при беременности (преждевременные роды, внутриутробное инфицирование плода и так далее), послеродовых осложнений воспалительного характера.
Профилактика воспалительных процессов во влагалище включает:
- отказаться от бесконтрольного использования антибиотиков и антимикробных препаратов;
- взять под контроль стресс: физический и эмоциональный;
- больше двигаться, ходить пешком, что нормализует гормональный фон;
- заниматься здоровьем не только влагалища, но и всей триады, в которую входят мочевой пузырь и кишечник.
Клиника (симптомы + жалобы) важнее результатов анализов. Если мазок выявляет наличие мобилункуса или любой другой патогенной или условно-патогенной флоры, но у вас нет жалоб, то к вопросу лечения следует подходить крайне взвешенно.
Кишечная флора вызывает заболевания, но при соблюдении гигиены наружных половых органов, здоровом питании и образе жизни риск минимален.
Влагалищные выделения как основной индикатор женского здоровья
Один из наиболее частых симптомов инфекционных заболеваний женской репродуктивной системы – это влагалищные выделения.
Влагалище как орган тесно связано с близлежащими органами в триаду из:
- влагалища;
- мочевого пузыря;
- кишечника.
Тесную взаимосвязь этих органов легче понять по аналогии с ухом, горлом и носом – недаром лор-врач нередко называется ухо-горло-носом.
Глазные капли могут попадать в горло и давать привкус, при плаче краснеет нос – все это примеры того, как состояние окружающих органов зависит друг от друга.
Тесная взаимосвязь в триаде влагалища, мочевого пузыря и кишечника существует с момента рождения и до глубокой старости.
:
По большому счету влагалище является не более чем мышечной трубкой, которая принимает участие в размножении. В нем нет никаких желез, поэтому влагалище только накапливает выделения, но не вырабатывает их.READ Зачем сдают мазок на ВПЧ?
Влагалищные выделения у женщин репродуктивного возраста (от начала менструации до климакса) состоят из различных компонентов.
Один из них – слизь, которую вырабатывают железы цервикального канала шейки матки. Ее количество и состав (например, количество лейкоцитов) зависят от дня менструального цикла.
Это значит, что не стоит делать мазок из цервикального канала для поиска инфекций, если нет объективных причин эти инфекции искать.
Если этот принцип нарушается, то не слишком грамотный врач может сделать (и зачастую делает) вывод о наличии воспалительного процесса в репродуктивной системе, которого на самом деле нет даже близко.
Влагалищные выделения содержат большое количество плазмы крови, которая просачивается в них из окружающих сосудов. Это основной компонент, который делает влагалищные выделения жидкими.
При запорах, значительных физических нагрузках, у очень худых или полных женщин этого компонента больше, что делает выделения обильными.
В выделениях присутствуют эпителиальные клетки, выстилающие влагалище и шейку матки, и, конечно же, бактерии и другие микроорганизмы, для которых влагалище является средой обитания.
Среди них в норме присутствуют бактерии кишечной группы, в частности мобилункус. У девочек до начала менструации микрофлора влагалища не содержит лактобактерий, а только бактерии кишечной группы, поэтому пугаться желтоватых выделений не стоит.
:
Влагалище расположено между мочевым пузырем и кишечником, значит, любые проблемы в этих двух органах непременно скажутся и на его состоянии.
Наладив работу кишечника, что, прежде всего, предусматривает нормальное питание с большим количеством клетчатки, нормальным соотношением жиров, белков и витаминов, как правило, можно решить значительную часть проблем влагалища.Запоры – одна из основных причин нарушения микрофлоры влагалища и появления желтоватых выделений.
Источник: https://moydiagnos.ru/issledovaniya/mazok/mobilunkus.html
Мобилункус в мазке: что это такое и лечение у мужчин
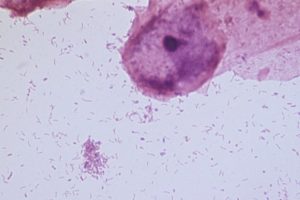
Различные воспалительные болезни урогенитального тракта у мужчин часто провоцируются не патогенными микробами, а условно-патогенными бактериями, которые постоянно обитают на слизистых и активизируются при благоприятных факторах (например, при ослаблении иммунитета).
Мобилункус в мазке у мужчин – это один из таких условно-патогенных микроорганизмов. Инфекцию необходимо лечить, поскольку она является частой причиной острого уретрита, везикулита, простатита и орхоэпидидимита у мужчин.
Мы подробно расскажем про мобилункус в мазке: лечение, что это такое и методы диагностики инфекции.
Что такое мобилункус?
Для начала разберемся, что такое мобилункус в мазке. Это значит, что эта условно-патогенная бактерия обнаружена в мазке, который взяли из уретры мужчины. Причины активизации инфекции могут быть самые разные. Это переохлаждение, ослабление иммунитета, стрессы, сопутствующие заболевания, эндокринные нарушения и пр.
Если говорить про мобилункус, что это, понять несложно. Это подвижная бактерия, имеющая форму запятой. По сути, это вибрионоподобный анаэробный микроорганизм, который относится к семейству Actinomycetaceae. Он считается представителем транзиторной микрофлоры урогенитальных путей мужчины.
В мочеполовых путях можно обнаружить два вида мобилункуса – Mobiluncus mulieris, а также Mobiluncus curtisii. Последний считается наиболее вредным, поскольку именно он может провоцировать воспалительные патологии в мочеполовой сфере человека.
Мобилункус у мужчин важно своевременно выявлять, поскольку он:
- провоцирует острые воспалительные патологии урогенитального тракта;
- вызывает хронические рецидивирующие формы болезней;
- бактерия устойчива к метронидазолу, который чаще всего используется для лечения воспаления мочеполовой системы у мужчин, поэтому своевременное выявление позволит избежать неэффективного лечения.
Не существует самостоятельной болезни с названием «мобилункус». Если эта бактерия обнаружена в мазке, то она является частью полимикробной ассоциации мочеполового канала у мужчин. Этот микроорганизм вызывает урогенитальные патологии у представителей сильного пола с такой частотой:
- острый уретрит – на долю мобилункуса приходится 21,5 процентов случаев заболевания;
- острый простатит возникает по вине этой бактерии в 12,2 % случаев;
- острый орхоэпидидимит – частота заболеваемости составляет 5,3 %;
- острый везикулит – 0,84 %.
Важно! Если исследовать мазок методом ПЦР, то мобилункус обнаруживается совместно с дрожжеподобными грибами, уреаплазмой, гарднереллой и микоплазмой.
Методы диагностики наличия мобилункуса
Описывая mobiluncus, что это, мы уже рассказали, теперь пришла очередь перечислить методы диагностики. Поскольку эта инфекция часто не дает симптомов, важно вовремя выявлять и лечить ее.
С целью диагностики используют два метода:
- Бактериоскопическое исследование мазка с окрашиванием образца по Граму.
- Полимеразная цепная реакция.
Культурные и серологические методы в этом случае не эффективны. Показанием для проведения исследования у сильного пола являются хронические и острые простатиты и уретриты. Перед сдачей мазка для выявления этого микроорганизма, мужчина должен подготовиться следующим образом:
- рекомендуется за месяц до срока сдачи прекратить принимать антибиотики;
- после последнего опорожнения мочевика должно пройти минимум 2 ч;
- в некоторых случаях исследуют не только мазок, но и первую порцию мочи.
Какие препараты можно применять для лечения?
Если в мазках обнаружен мобилункус, лечение проводится с использованием антибактериальных средств. Поскольку традиционно применяющийся при уретритах и простатитах метронидазол не эффективен в отношении этой бактерии, назначают антибиотики следующих групп:
- азитромицин;
- ванкомицин;
- эритромицин;
- клиндамицин;
- цефалоспорины;
- ампициллин.
Длительность лечения определяется врачом в зависимости от симптоматики и тяжести патологии. Чаще всего при лечении болезней, спровоцированных мобилункусом, назначают Далацин на основе клиндамицина.
Действующее вещество нарушает внутриклеточную выработку белка, обладает бактериостатическим действием. При правильном выборе дозировке клиндамицин обладает выраженным бактерицидным действием.
Спектр его активности довольно широкий.
Источник: https://ManExpert.ru/andrologiya/analizy/mobilunkus-v-mazke-chto-eto-takoe.html
Бактериальный вагиноз: симптомы, диагностика и лечение
статьи:
Под диагнозом «бактериальный вагиноз» подразумевается изменение нормальной флоры влагалища. Медики еще именуют данное заболевание дисбактериозом влагалища.
Что такое бактериальный вагиноз
При нормальных условиях в женском органе множество кисломолочных бактерий (Lactobacillus acidophilus, или палочки и лактобактерии Додерляйна). Благодаря таким микроорганизмам и образуется кислая среда.
Как правило, во время полового заболевания число молочно-кислых микроорганизмов снижается, а далее их заменяют болезнетворные, а точнее условно-патогенные бактерии. Такие микроорганизмы провоцируют развитие заболевания при ослабленной иммунной системе. Такое явление является причиной падения уровня кислотности во влагалище.
Раньше полагали, что бактериальный вагиноз возникает из-за проникновения какого-либо одного вида микроорганизмов. Следовательно, возникло и второе название бактериального вагиноза – гарднереллезный или гемофильный вагинит. На сегодня определено, что бактериальный вагиноз возникает не из-за одного микроба, а по причине нарушения баланса разных видов бактерий.
Вследствие этого бактериальный вагиноз не относится к инфекционным заболеваниям и не передается половым путем. В отличие от вагинитов бактериальный вагиноз не провоцирует воспалительные процессы во влагалище.
Можно ли заразиться бактериальным вагинозом половым путем?
Сразу стоит отметить, что данное половое заболевание не относится к венерическим болезням.
Провокаторы бактериального вагиноза (прежде всего гарднерелла) могут передаваться при половых контактах.
Тем не менее, их передача от одного носителя к другому еще не служит причиной недуга, так как данные микроорганизмы в малом количестве присутствуют в нормальной флоре влагалища у многих женщин.
Тем не менее, половые контакты, проходящие без применения контрацептивов, сказываются на появлении бактериального вагиноза. Это касается не самого заражения, а того, что при смене партнера меняется флора влагалища.
Факторы риска развития бактериального вагиноза
Допустить то, что присутствует бактериальный вагиноз, можно в следующем случае: — В недавнем времени менялся половой партнер; — Не так давно принимались антибиотики; — В течение нескольких недель происходила частая смена половых партнеров; — Присутствует внутриматочная спираль; — Использовались контрацептивные кремы и свечи, в чьем составе есть 9-ноноксинол (например, Ноноксинол, Патентекс Овал); — Недавно осуществлялось спринцевание; — Несоблюдение личной гигиены. Вышеупомянутые факторы не являются основной первопричиной патологического процесса, однако они негативно отражаются на среде влагалища и провоцируют появления бактериального вагиноза.
Симптомы бактериального вагиноза
Основной симптом при бактериальном вагинозе – это обильные сероватые выделения из влагалища. В сутки их может быть до 30 мл.
Выделения имеют достаточно жидкую консистенцию, имеют характерный запах рыбы, который становится интенсивнее после полового акта без контрацептива, потому что щелочная рН спермы повышает продуцирование летучих аминов.
Иногда в процессе полового акта можно заметить жжение или дискомфорт, а также раздражение вульвы. В некоторых случаях бактериальный вагиноз протекает без дискомфорта.
Диагностика бактериального вагиноза
С целью выявления заболевания проводятся такие методы диагностики:
— Анализ мазка под микроскопом; — Посев на микрофлору влагалища, количественное и качественное исследование с определением степени дисбактериоза; — Определение вида всех возбудителей заболевания, включая гарднереллы, при помощи современных API-систем; — Установление чувствительности выделенных возбудителей к антибиотикам и бактерофагам, что дает возможность выбрать медикаменты для лечения; — Определение генетического материала гарднерелл в цепной полимеразной реакции, наиболее чувствительный тест, но не специфичный для гарднерелл.
Для постановки точного диагноза следует исключить такие заболевания как: уреаплазмоз у женщин, вагинальный кандидоз, трихомониаз у женщин и другие венерические заболевания.
Когда мазок свидетельствует о бактериальном вагинозе
Диагностику бактериального вагиноза проводят обуславливаясь характерными выделениями из влагалища, изменениями во влагалищном мазке, снижением кислотности. Многие пациентки узнают о диагнозе по результату мазка на среду.
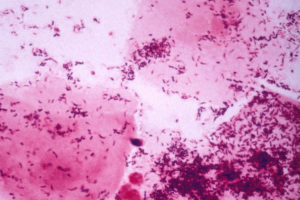
Если у пациентки присутствует бактериальный вагиноз, то в мазке присутствуют такие изменения: — Множество ключевых клеток (клетки влагалищного эпителия, которые покрывает большое количество коккобацил); — Большое количество кокко-бациллярных форм (бактерий в виде кокков и палочек); — Молочнокислые бактерии практически отсутствуют; — Лейкоциты находятся на нормальном уровне либо несколько повышены; — Присутствие мобилункуса (Mobiluncus); — Уровень рН выделений превышает 4,5.
Дифференциальная диагностика бактериального вагиноза влагалища с трихомониазом, кандидозом и уреаплазмозом
| Признаки | Влагалищный кандидоз или молочница | Трихомониаз | Бактериальный вагиноз | Уреаплазмоз |
| Запах выделений | Кисловато-сладковатый запах | Сильный зловонный запах рыбы | Неприятный рыбий запах | Может быть естественный или аммиачный запах |
| Характер выделений | Обильные, густые, гомогенные, молочного цвета, творожистой консистенции | Обильные, пенистые, гнойные, желто-зелёного цвета | Обильные, жидкие, серо-белого цвета, могут быть пенистые | Обильные, мутные, иногда беловатого цвета, между циклом могут быть коричневые мажущие |
| Ощущения | Жжение и зуд во влагалище, дискомфорт и боль во время мочеиспускания и при половом акте, жжение усиливается, когда женщина сидит нога на ногу | Сильный наружный и внутренний зуд во влагалище и наружных половых органах, гиперемия слизистой влагалища, нарушения процесса мочеиспускания | Вагинальный зуд, дискомфорт во время полового акта | Боль внизу живота, дискомфорт во время полового акта, зуда и жжение в области половых органов |
Лечение бактериального вагиноза
Первая причина, по которой стоит приступать к лечению – это регулярные выделения из влагалища. Помимо того, данное явление через некоторое время перерастает в воспалительно-инфекционный процесс. В ходе лечения нужно, прежде всего, восстановить правильный баланс микроорганизмов влагалища, а не только устранить патогенных микробов.
Длительно протекающий дисбактериоз, который присутствует при бактериальном вагинозе, может плохо отразиться на иммунной системе, дав ей ослабнуть, что в свою очередь может привести к другим заболеваниям или вызвать обострение хронических.
Давайте рассмотрим, как лечат бактериальный вагиноз, если он появился впервые, учтите, если заболевание рецидивирует, то лечение увеличивают или переходят на другие препараты.
Обратите внимание на следующее: нижеуказанные препараты подбираются индивидуально и только врачом.
Прежде чем приступить к лечению, важно посетить и проконсультироваться с вашим лечащим гинекологом, а также следует обязательно сдать анализы.
Специфическое лечение бактериального вагиноза
Специфическое лечение направленно на уничтожение микроорганизмов, вызвавших заболевание.
Перорально
■ Метронидазол (Трихопол) 2 гр. внутрь однократно.
■ Метронидазол (Трихопол) по 250 мг принимать по одной таблетке дважды в сутки (утром и вечером) во время или после еды. Курс составляет 10 дней.
При приеме Метронидазола может наблюдаться окрашивание мочи в красно-коричневый цвет из-за присутствия водорастворимого пигмента, образующегося в результате метаболизма метронидазола.
■ Тинидазол 2 г в сутки, это 4 таблетки по 500 мг (терапия длится 2 дня) или 1 г в сутки — 2 таблетки (лечение длится 5 дней).
■ Клиндамицин 150 мг. Принимать необходимо по 1 таблетке 4 раза в сутки. Длительность лечения – 7-10 дней.
■ Орнидазол (Тиберал) 500 мг. по 1 таблетке или капсуле 2 раза в день. Курс лечения, как правило, составляет 5 дней.
Вагинально
■ Клиндамицин (Далацин)2% 100 мг (вагинальный крем). На ночь следует вводить по одному аппликатору (5 г крема). Длительность лечения – 1 неделя.
■ Метронидазол (Флагил, Метрогил) 500 мг (вагинальные суппозитории). На ночь нужно вводить по одной свечке. Курс лечения – 10 дней.
■ Нео-пенотран форте комбинированный препарат, который состоит из метронидазола и
миконазола. Оказывает противомикробное и противогрибковое действие. 1 суппозиторию вводят глубоко во влагалище на ночь в течение 7-14 дней.
■ Флуомизин по одной вагинальной свечке перед сном в течение 6 дней.
■ Бетадин (повидон-йод) 200 мг. по одной свечке в течение недели.
■ Хлоргекседина биглюканат (Гексикон) по 1 свечке 2 раза в сутки в течение 1 недели.
Иммуно-корригирующая терапия при при бактериальном вагинозе
Виферон по 1 ректальной суппозитории 2 раза в сутки через 12 ч ежедневно в течение 5-10 дней.
Ацидофильные лактобактерии при бактериальном вагинозе
Ацилакт вставляют по 1 суппозитории 2 раза в сутки в течение 5-10 дней. Ацилакт в свечах противопоказан при кандидозе, так как быстрое смещение pH в кислую сторону способствует росту грибков.
Восстановление микрофлоры кишечника
При приеме антибиотиков совместно назначают препараты: линекс или бифиформ.
Нормализация уровня рH
Биофам —средство для восстановления собственной микрофлоры интимной зоны путем создания наиболее благоприятных условий за счет содержания молочной кислоты, которая поддерживает рН 3,8-4,5.
Вагинальные средства, которые содержат в своем составе штаммы лактобактерий, призваны заменить погибшую собственную микрофлору, однако спрогнозировать приживаемость чужеродной микрофлоры трудно.
Биофам не только создает благоприятную среду для роста и размножения собственной микрофлоры, но и за счет гликогена – питательного субстрата — поддерживает их жизнедеятельность, а тимьяновое масло снижает вероятность увеличения патогенных штаммов и рецидива.
Пробиотики при бактериальном вагинозе
Пробиотики являются препаратами, включающими в свой состав полезные микроорганизмы, которые важны для микрофлоры влагалища и которые содействуют защите его от инфекций. К ним относятся:
■ Вагилак (таблетки для внутреннего приема).
■ Гинофлор (вагинальные таблетки).
Схема приема пробиотиков такая:
— Неделя приема без перерывов.
— Неделя отдыха.
— Неделя вторичного приема. Данная схема препаратов дает возможность избежать повторного инфицирования через некоторый промежуток времени по окончанию антибактериальной терапии. Прием пробиотиков не разрешается во время беременности и лактации.
Лечение бактериального вагиноза при беременности
Случается, что бактериальный вагиноз становится причиной ранних родов, потому лечить заболевания важно сразу же. Медикаменты, которые прописываются беременным пациенткам, необходимо принимать с наступлением 2-го триместра беременности, то есть не ранее 13 недели.
При беременности разрешен орнидазол по 1 таблетке 2 раза в день в течение 5 дней или метронидазол 250 мг, который следует принимать по 1 таблетка 2 раза в сутки. Длительность лечения – 10 дней. Клиндамицин при беременности противопоказан.
Также может быть назначено местное лечение метронидазолом или Нео-Пенотраном форте. Использование только вагинального крема или мази не исключает риск осложнений бактериального вагиноза при беременности.
Ацилакт в свечах можно применять на любом семестре беременности (1, 2 и 3), при отсутствии молочницы.
Нужно ли лечиться моему мужу (половому партнеру)?
Как утверждает статистика, у большей части мужского населения, чьи половые партнерши подверглись заболеванию, в мочеиспускательном канале были найдены главные провокаторы бактериального вагиноза (гарднерелла и прочие палочки). Это может говорить о том, что бактерия при незащищенном сексе способна перемещаться из влагалища в уретру мужчины.
Однако мужчины могут не лечиться. Многие исследования продемонстрировали, что терапия у половых партнеров не сказывается на улучшении состояния женщины и вероятность вторичного заболевания не снижается.
Лечение мужчине может понадобиться тогда, когда бактериальный вагиноз у женщины развивается не впервые, или когда были диагностированы венерические заболевания, передающиеся при половом контакте.
Чем опасен бактериальный вагиноз
Бактерии, провоцирующие патологический процесс при бактериальном вагинозе, очень восприимчивы к простому лечению медикаментами, и недуг можно вылечить легко.
Тем не менее, при игнорировании заболевания могут развиться такие осложнения: — Воспаление придатков матки, яичников и маточных труб (аднексит); — Воспаление матки (хронический эндометрит); — Воспаление маточных труб (сальпингит); — Бесплодие; — Преждевременные роды (при беременности);
— Внематочная беременность.
Аномалии строения женского полового тракта
Наружные и внутренние половые органы, их закладка, рост и развитие регулируются эндокринными железами. Любые структурные изменения могут нарушить функцию гонад. Пороки репродуктивной
Подробно Пролапс тазовых органов у женщин
Пролапс тазовых органов у женщин – состояние, при котором одно или несколько анатомических образований в области малого таза смещаются от нормального положения и выбухают во влагалище
Подробно Диспареуния у женщин
Диспареуния — общее понятие боли при сексуальном контакте. Причины данной сексуальной дисфункции многообразны, боли при сексе могут быть психогенного или органического генеза. Согласно
Подробно Вагинизм
Непроизвольное сокращение вагинальных мышц в нижней трети влагалища, препятствующее введению полового члена, называется вагинизм. Данная сексуальная дисфункция затрагивает небольшую
Подробно
Справочник
Клиники и врачи
- Клиники вашего города
- Врачи вашего города
Источник: https://genitalhealth.ru/3/Bakterialnyy-vaginoz/
Как лечить бактериальный вагиноз: признаки и лечение
функция женского организма − детородная, поэтому природой многое продумано для защиты важнейших органов. Через влагалище в матку могут проникать не только инфекции из внешнего мира, но и микробы, в незначительных количествах обычно находящиеся во влагалище.
При нарушении микрофлоры количество лактобактерий снижается, и создаются условия для развития условно-патогенных микроорганизмов. Это явление известно в медицине как бактериальный вагиноз. Нередко эту болезнь также называют гарднареллезом, дисбиозом или дисбактериозом влагалища.
По МКБ-10 этой патологии причислен код N89.8
В норме влагалище содержит достаточно лактобактерий для создания кислой среды. Молочная кислота не позволяет возбудителям болезней размножаться и формирует естественный иммунитет. В каких случаях, зачем и как лечить дисбактериоз влагалища, поможет разобраться эта статья.
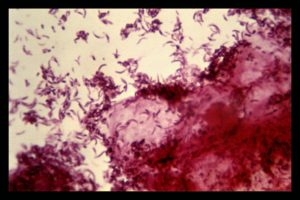
Признаки наличия патогенной флоры
Часто женщины и не подозревают у себя наличие каких-либо заболеваний в мочеполовой сфере, особенно если они, как бактериальный вагиноз, не проявляются в виде симптомов. Обнаружить болезнь можно в острой фазе, однако если не принять мер, симптомы могут сами угаснуть, что не говорит об излечивании. Какие же признаки должны насторожить женщину и направить ее к гинекологу?
- Частое мочеиспускание с режущими болями, как при цистите.
- Воспаление в области внешних половых органов, сопровождающееся зудом, жжением и другими дискомфортными ощущениями, которые усиливаются после полового акта.
- Обильные выделения, обладающие запахом испорченной (тухлой) рыбы. Цвет и консистенция зависят от преобладающих бактерий.
У рожавших женщин и женщин в возрасте симптоматика, как правило, более выраженная. У девственниц и подростков даже в период обострения заболевания может оставаться незамеченным.
Признаки бактериального вагиноза можно спутать с проявлением молочницы, которая тоже сопровождается жжением и выделениями, или с неспецифическим бактериальным вагинитом из-за схожих болезненных симптомов. Однако это разные заболевания, и лечения они требуют разного.
Самодиагностикой и самолечением в домашних условиях заниматься нельзя. Бактериальный вагинит, он же кольпит, возникает на фоне снижения иммунитета и может стать причиной бесплодия.Как лечить бактериальный вагинит, сможет определить только врач после тщательного обследования и сдачи анализов.
Причины бактериального вагиноза
Многие женщины стесняются обращаться в медучреждение с такой интимной проблемой. Но уже давно установлено, что бактериальный вагиноз − это вовсе не следствие сексуальной распущенности.
Риск столкнуться с дисбактериозом половой сферы существует у любой женщины вне зависимости от возраста и образа жизни, в том числе и у маленькой девочки.
Причинами возникновения могут стать любые факторы, угнетающие нормальную микрофлору:
- Попадание во влагалище вредоносных бактерий извне, например, из анального отверстия. Это могут быть кишечные палочки, клебсиеллы, протей и другие составляющие кишечной флоры.
- Прием антибиотиков.
- Слабый иммунитет. При простуде баквагиноз заметно обостряется.
- Всё, что ослабляет защитные силы организма: стрессы, беременность, переохлаждение, смена климата.
- Всё, что меняет гормональный фон: беременность, климакс, аборты, прием гормональных препаратов.
- Спринцевание. Направленное на избавление от болезнетворных организмов, оно вымывает и родную микрофлору.
- Несоблюдение правил гигиены, особенно при месячных.
- Ношение синтетического или тесного белья, что мешает поступлению кислорода.
- Внутриматочные спирали и средства контрацепции, содержащие ноноксинол (свечи, презервативы).
- Гигиенические прокладки и тампоны, раздражающие слизистую.
- Новый половой партнер. Он может не иметь половых заболеваний, но его флора способна угнетать женскую микрофлору. К постоянному партнеру, как правило, иммунитет уже сформирован. Бактериальный вагиноз − это не ИППП, поэтому заразиться от мужчины им невозможно. Половым путем болезнь не передается.
- Венерические заболевания, даже если был проведен курс лечения(снижение иммунитета после приема антибиотиков).
Также баквагиноз нередко возникает на фоне болезней шейки матки (среди которых эндометриоз, эндоцервицит, лейкоплакия) или половых инфекций. Игнорируя дискомфортные ощущения в надежде, что «само пройдет», можно не обнаружить вовремя опасную болезнь.
Возбудители бактериального вагиноза:
- гарднарелла (Gardnerella vaginalis);
- мобилункус (Mobiluncus spp.);
- бактероиды (Bacteroides spp.):
- пептококки.
В большинстве случаев при баквагинозе выявляется микст-инфекция с преобладанием анаэробной флоры на фоне значительного снижения уровня вагинальных лактобактерий. Наибольшее значение в гинекологии имеет увеличение концентрации Gardnerella vaginalis. Нередко болезнь протекает на фоне кандидозного кольпита, неспецифического вагинита и другой урогенитальной патологии.
Осложнения при бактериальном вагинозе
Помимо того, что сам по себе дисбактериоз влагалища омрачает существование, он может стать причиной других проблем. Особенно опасен он во время беременности. Но существуют две ситуации:
- Беременность привела к всплеску активности патогенных бактерий, ведь это мощнейшая гормональная встряска для организма. В таком случае опасности практически нет. В одних случаях назначается лечение, в других обходится без него, особенно если нет клинических проявлений инфекции. В большинстве случаев после родов симптомы бактериального вагиноза исчезают.
- Появление заболевания отмечалось до беременности. Микрофлора влагалища уже когда-то была подавлена, и если не проводилось результативного лечения, при беременности в условиях сниженного иммунитета патологический процесс способен привести к воспалению и инфицированию плода. Результатом могут стать преждевременные роды, нарушения в развитии плода, гипоксия и другие негативные последствия для матери и ребенка.
В сочетании с другими инфекциями баквагиноз может стать препятствием для зачатия ребенка.
Лечение
Схема лечения зависит от основного возбудителя болезни. Их принято делить на три группы:
| Группы | Особенности | Наиболее распространенные |
| Условно-патогенные | Присутствуют практически у всех женщин, в небольших количествах не наносят вреда | Гарднерелла, уреаплазма, микоплазма хоминис |
| Патогенные | Появляются в результате заражения венерическими болезнями | Гонококки, хламидии, трихомонада, микоплазма гениталиум |
| Сапрофиты | Попадают во влагалище из кишечника | Кишечная палочка, стафилококки, стрептококки, клебсиеллы, протей |
Принцип лечения заключается в нормализации микрофлоры влагалища. Если причиной нарушения являются лишь условно-патогенные бактерии, сложностей не должно возникнуть.
Врач назначает препараты, к которым чувствительны эти микроорганизмы, основой их являются метронидазол, тернидазол, орнидазол. Девочкам, как правило, назначаются таблетки, а женщинам вагинальные свечи и мази.
В результате использования указанных средств положительный эффект отмечается уже через неделю использования.
- Тержинан. Часто эти свечи назначают для лечения грибкового заболевания молочницы (кандидоза), но основное их назначение − борьба с бактериями и инфекциями. Могут вызывать местное раздражение.
- Трихопол. Выпускается в форме таблеток, назначается в том числе и девственницам. Исключение − девочки до 6 лет. Действующие вещества активно всасываются в кровь. Как побочное явление может возникать тошнота.
- Бетадин. Это свечи, содержащие йод. Обладают антисептическими обеззараживающими свойствами.
- В случае невозможности использования вышеуказанных препаратов назначаются другие гели и кремы: Клиндамицин (Далацин) и др.
- При сопутствующей молочнице могут применяться такие средства: Пимафуцин, Залаин, Клотримазол, Полижинакс и др.
- Активно применяются антисептики: Гексикон (хлоргексидин), Мирамистин.
Преимущество свечей (суппозиториев) в том, что они действуют непосредственно на пораженные участки, совместимы с другими лекарственными средствами, могут назначаться беременным.
При жалобах на чрезмерное жжение или нестерпимую боль во влагалище дополнительно могут быть рекомендованы обезболивающие местные средства.
Далее следует восстановить местный иммунитет и здоровую микрофлору. Популярностью пользуется средство Фемилекс, основное вещество в составе которого − молочная кислота. Бифидобактерии, эубиотики и пробиотики естественным образом заселяют во влагалище родственные влагалищной флоре лактобактерии, витамины помогают повысить общий иммунитет.
Другие средства для восстановления нормальной микрофлоры влагалища:
- Вагилак;
- Лактагель;
- Бифиформ;
- Ациклакт;
- Лактонорм;
- Лактобактерин;
- Лактожиналь;
- Бифидумбактерин.
Восстановление микрофлоры — обязательный этап комплексного лечения бактериального вагиноза. Дефицит молочнокислых бактерий грозит рецидивом болезни и развитием осложнений. Восполнить нехватку лактобактерий и воссоздать кислую среду во влагалище можно с помощью указанных выше средств.
Для укрепления защитных сил организма также назначаются иммуномодуляторы (Виферон и др.). Дозировка и длительность курса терапии определяются врачом. При необходимости смены препарата или замены его на более дешевый аналог также нужно обратиться к доктору.
В медицине в настоящий момент нет однозначного мнения насчет лечения бактериального вагиноза в скрытой форме.
Многие специалисты считают, что наличие в мазке условно-патогенной флоры не является болезнью и никакого лечения не требует. Другие же приравнивают уреаплазму, микоплазму и гарднереллу к возбудителям венерических заболеваний.
В каких случаях женщине следует перестраховаться и посоветоваться с разными врачами, прежде чем лечить баквагиноз?
- в период обострения и при наличии симптомов болезни;
- до или во время беременности, даже если нет никакого дискомфорта.
Компетентный специалист должен рассказать не только о том, как лечить бактериальный вагиноз, но и об обязательных условиях выздоровления. В этот период необходимо:
- воздержаться от половых контактов;
- отказаться от алкоголя, особенно при приеме лекарства в форме таблеток;
- соблюдать диету (отказаться от острой, жареной, пряной пищи);
- пользоваться средствами для интимной гигиены;
- поддерживать чистоту половых органов.
Народные средства
Вагинальный зуд и другие симптомы неплохо снимаются с помощью ванночек и спринцеваний из различных отваров. В разных пропорциях смешиваются кора дуба, ромашка, ягода можжевельника, овсяная солома и листва грецкого ореха, календула, алоэ и другие лекарственные растения. Но заниматься таким лечением можно только после посещения специалиста для исключения опасных возбудителей заболеваний.
Профилактика баквагиноза
Соблюдая правила, можно практически свести к нулю риск возникновения заболевания:
- Следить за гигиеной: в дни менструаций подмываться несколько раз в день чистой водой, менять прокладки и тампоны каждые 3-4 часа.
- Избегать попадания кишечных бактерий во влагалище.
- Не увлекаться спринцеваниями, при появлении неприятного запаха, нужно обращаться к врачу, а не пытаться его убрать, тем самым уничтожая микрофлору.
- Не злоупотреблять антибиотиками и противогрибковыми средствами.
- Избегать незащищенных половых контактов с новыми партнерами.
- Регулярно наблюдаться у гинеколога, при первых признаках заболевания посещать врача.
- Отдавать предпочтение свободному хлопковому белью.
- Соблюдать принципы правильного питания: больше молочных и растительных продуктов, меньше копченого и соленого.
В некоторых случаях для профилактики гинеколог может прописать препарат, содержащий молочную кислоту. Это в большей степени относится к женщинам в группе риска: после длительного гормонального лечения, при климаксе и т. д.
Появления признаков бактериального вагиноза не следует пугаться, но и игнорировать их опасно. Внеплановое посещение гинеколога прояснит природу заболевания, которое доставляет много проблем, но достаточно легко устраняется.
Источник: https://DrLady.ru/disease/kak-lechit-bakterialnyj-vaginoz-priznaki-i.html
Мобилункус в мазке: симптомы, диагностика и лечение
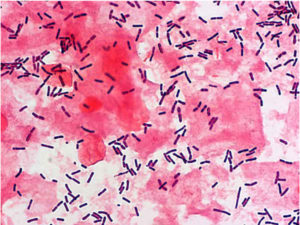
Для начала разберемся, что такое мобилункус в мазке. Это значит, что эта условно-патогенная бактерия обнаружена в мазке, который взяли из уретры мужчины. Причины активизации инфекции могут быть самые разные. Это переохлаждение, ослабление иммунитета, стрессы, сопутствующие заболевания, эндокринные нарушения и пр.
Если говорить про мобилункус, что это, понять несложно. Это подвижная бактерия, имеющая форму запятой. По сути, это вибрионоподобный анаэробный микроорганизм, который относится к семейству Actinomycetaceae. Он считается представителем транзиторной микрофлоры урогенитальных путей мужчины.
В мочеполовых путях можно обнаружить два вида мобилункуса – Mobiluncus mulieris, а также Mobiluncus curtisii. Последний считается наиболее вредным, поскольку именно он может провоцировать воспалительные патологии в мочеполовой сфере человека.
Эрозия на половом члене: причины, симптомы и лечение
Мобилункус у мужчин важно своевременно выявлять, поскольку он:
- провоцирует острые воспалительные патологии урогенитального тракта;
- вызывает хронические рецидивирующие формы болезней;
- бактерия устойчива к метронидазолу, который чаще всего используется для лечения воспаления мочеполовой системы у мужчин, поэтому своевременное выявление позволит избежать неэффективного лечения.
Не существует самостоятельной болезни с названием «мобилункус». Если эта бактерия обнаружена в мазке, то она является частью полимикробной ассоциации мочеполового канала у мужчин. Этот микроорганизм вызывает урогенитальные патологии у представителей сильного пола с такой частотой:
- острый уретрит – на долю мобилункуса приходится 21,5 процентов случаев заболевания;
- острый простатит возникает по вине этой бактерии в 12,2 % случаев;
- острый орхоэпидидимит – частота заболеваемости составляет 5,3 %;
- острый везикулит – 0,84 %.
Важно! Если исследовать мазок методом ПЦР, то мобилункус обнаруживается совместно с дрожжеподобными грибами, уреаплазмой, гарднереллой и микоплазмой.
Методы диагностики наличия мобилункуса
Описывая mobiluncus, что это, мы уже рассказали, теперь пришла очередь перечислить методы диагностики. Поскольку эта инфекция часто не дает симптомов, важно вовремя выявлять и лечить ее.
Прием у уролога: подготовка к осмотру, диагностика и лечебные мероприятия
С целью диагностики используют два метода:
- Бактериоскопическое исследование мазка с окрашиванием образца по Граму.
- Полимеразная цепная реакция.
Культурные и серологические методы в этом случае не эффективны. Показанием для проведения исследования у сильного пола являются хронические и острые простатиты и уретриты. Перед сдачей мазка для выявления этого микроорганизма, мужчина должен подготовиться следующим образом:
- рекомендуется за месяц до срока сдачи прекратить принимать антибиотики;
- после последнего опорожнения мочевика должно пройти минимум 2 ч;
- в некоторых случаях исследуют не только мазок, но и первую порцию мочи.
Цель исследования
- определить состояние микрофлоры влагалища;
- выявить половые инфекции и их возбудителя;
- определить степень воспалительного процесса;
- оценить степень чистоты влагалища, что обязательно перед дальнейшими диагностическими исследованиями и гинекологическими операциями – прижиганием эрозий, удалением полипов, выскабливанием;
- оценить состояние здоровья беременных женщин.
Когда гинеколог берет мазок на флору?
- жалобы на зуд или выделения из влагалища, другие симптомы воспаления;
- профилактические осмотры;
- контроль проведенного лечения;
- прием гормональных препаратов и иммуносупрессоров;
- контроль микрофлоры на фоне длительного приема антибиотиков;
- беременность.
Проводится 3 раза за беременность (при постановке на учет, на 30-ой и 36-ой неделе).
Данное исследование имеет множество названий: мазок на флору, общий мазок, бактериоскопия, мазок на чистоту. Существуют также мазки на флору из мочеиспускательного канала и канала шейки матки.
Обычно эти три вида мазка проводят совместно.
Нормальная микрофлора влагалища
Влагалище здоровой женщины не стерильно. В нем присутствует множество видов микроорганизмов, их совокупность и называется микрофлорой. Бактерии постоянно конкурируют между собой за места обитания на стенках влагалища и за продукты питания.
Наиболее многочисленными являются лактобактерии и бифидобактерии, которые прикрепляются к эпителию влагалища. Они вырабатывают спирты, перекись, молочную и другие кислоты, обеспечивающие кислую реакцию влагалищного секрета. А также лизоцим и другие ферменты, сдерживающие размножение других видов бактерий.
Микроорганизмы, входящие в состав микрофлоры здоровой женщины
| Микроорганизмы | Количество КОЕ/мл |
| Лактобактерии или палочки Додерлейна Lactobacillus spp | 107-109 |
| Бифидобактерии Bifidobacterium spp. | 103-107 |
| Клостридии Clostridium spp. | До 104 |
| Пропионибактерии Propionibacterium spp. | До 104 |
| Мобилункус Mobiluncus spp. | До 104 |
| Пептострептококки Peptostreptococcus spp | 103-104 |
| Коринебактерии Corynebacterium spp. | 104-105 |
| Стафилококки Staphylococcus spp. | 103-104 |
| Стрептококки Streptococcus spp. | 104-105 |
| Энтеробактерии Enterobacteriaceae | 103-104 |
| Бактероиды Bacteroides spp. | 103-104 |
| Превотеллы Prevotella spp. | До 104 |
| Порфиромонады Porphyromonas spp. | До 103 |
| Фузобактерии Fusobacterium spp. | До 103 |
| Вейлонеллы Veilonella spp. | До 103 |
| Микоплазмы M.hominis | До 103 |
| Уреаплазмы U. urealyticum | 103 |
| Кандиды — дрожжеподобные грибы | 104 |
Аббревиатура КОЕ/мл означает – колониеобразующих единиц в 1 мл питательной среды. Каждая колониеобразующая единица – это микроорганизм, из которого может образоваться колония.
Число бактерий выражают в десятичных логарифмах, для того, чтобы не писать числа с большим количеством нолей.
В описании влагалищной микрофлоры часто можно встретить названия грамположительные или грамотрицательные бактерии. Эти термины означают, что первые бактерии окрашиваются по методу, разработанному микробиологом Граммом, а другие при этом не изменяют свою окраску.
Грамположительные палочки в мазке, к которым относятся лактобактерии, являются хорошим признаком. В норме они преобладают у женщин репродуктивного возраста. В период менопаузы (климакса) и постменопаузы на первое место выходят грамотрицательные бактерии.
В зависимости от потребности в кислороде бактерии разделяют на
- аэробные – те, что развиваются при наличии кислорода;
- анаэробные – для жизнедеятельности которых не нужен кислород.
Во влагалище здоровой женщины большинство бактерий анаэробы 108–109
КОЭ/мл.
Как делают мазок на микрофлору влагалища?
Взятие мазка происходит в кабинете врача-гинеколога. Также женщина может пройти это исследование в частной лаборатории.
Процедура включает несколько этапов.
- Женщина размещается в гинекологическом кресле.
- Введение стерильных гинекологических зеркал для получения доступа к стенкам влагалища и шейке матки.
- Сбор материала с задней стенки влагалища. Эта процедура абсолютно безболезненна. Неприятные ощущения могут возникнуть льшь при прикосновении шпателя к воспаленному участку.
- Нанесение материала на предметное стекло. Влагалищный секрет распределяют штриховыми движениями по обезжиренному стеклу максимально тонким слоем, чтобы клетки располагались в один ряд и не закрывали друг друга.
- Фиксация мазка необходима, если его доставят в лабораторию более чем через 3 часа. Обработка позволяет избежать деформации клеток при высыхании и дает возможность сохранить препарат.
- Окраска мазка по методу Грама. В качестве красителя используется метиленовый синий. После окрашивания легче установить вид бактерий и определить состав микрофлоры.
- Оценка результата, которая состоит из 3-х частей: подсчет лейкоцитов, видовой состав микрофлоры, оценка чистоты влагалища.
Источник: https://promuzhikov.club/muzhskoe-zdorove/mobilunkus-v-mazke-simptomy-diagnostika-i-lechenie.html