Цервицит при беременности
Содержание
Цервицит шейки матки при беременности: причины, симптомы, диагностика. Лечение цервицита во время беременности
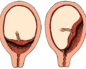
Воспаление слизистой оболочки шейки матки в гинекологии именуют цервицитом. Патология может протекать скрыто и быстро переходить в хроническую форму, ухудшая женское здоровье. При беременности болезнь может возникать на любом сроке, часто нарушая ее течение. Опасно ли это заболевание и как лечить цервицит при беременности?
Что такое цервицит при беременности
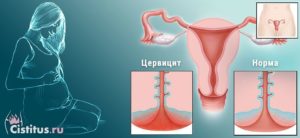
Цервицит ― появление очага воспаления на шейки матки, провоцирующего характерный комплекс симптомов: патологические выделения, дискомфорт во влагалище, болезненность в лобковой области, проблемами с мочеиспусканием.
Если острая стадия остается незамеченной или проводится неполноценное лечение, цервицит переходит в хроническую форму. Это состояние более опасное, ведь вызывает появление эрозий, утолщение тканей шейки матки, распространение инфекции вверх по репродуктивной системе женщины.
Интересно! Цервицит встречается довольно часто, поскольку шейка матки является своего рода барьером, который сдерживает проникновение инфекции в матку. Поэтому при попадании любой патогенной флоры во влагалище создаются все условия для цервицита, чтобы инфекция не пошла выше.
Болезнь характерна для женщин детородного возраста (18-45 лет), поскольку они ведут активную половую жизнь, что способствует заражению инфекционными заболеваниями. Но наибольшая опасность заключается в том, что цервицит может быть только вторичным заболеванием и часто протекает бессимптомно.При беременности случается первичное развитие цервицита на фоне падения иммунитета.
В этой ситуации воспаление вызывается нарушением микрофлоры влагалища, в котором превышается количество кокковой флоры и грибков, при этом патогенного возбудителя в мазке нет, например, гонококка или хламидий.
Но не исключается и развитие цервицита шейки матки при беременности специфического характера, то есть, вызванного возбудителями венерических болезней или вирусами.
На заметку! Неспецифическая флора, вызывающая цервицит, проникает во влагалище из прямой кишки при помощи лимфы, через кровоток, а специфическая флора ― исключительно половым путем.
Цервицит при беременности: причины развития
Беременные женщины более склонны к появлению любой формы цервицита, что объясняется их пониженным иммунным статусом. Причиной появления этой гинекологической патологии служит проникновение условно-патогенной или патогенной флоры и ее размножение при благоприятных для этого условиях.
Основными провоцирующими факторами цервицита при беременности являются:
- Травмы шейки матки в ходе гинекологических манипуляций.
- Рубцовые деформации шейки.
- Беспорядочные половые связи.
- Новообразования на шейке матки доброкачественного характера.
- Наличие эктропиона (выворота оболочки шеечного канала).
Важно! Цервицит чаще протекает в паре с другими заболеваниями ― вульвовагинитом, эрозиями, полипами, бартолинитом, ЗППП.
Как проявляется цервицит при беременности
Особенности клинической картины могут отличаться у каждой женщины, поскольку зависят и от возбудителя болезни, и от общего состояния женского здоровья, и от сопутствующих заболеваний.
К общим симптомам цервицита относят:
- Обильные влагалищные выделения в виде густой слизи или гноя. Также выделения могут быть просто желтоватыми или полностью отсутствовать.
- Резкая или ноющая боль в самом низу живота, часто отдающая в прямую кишку.
- Жжение во влагалище (если цервицит вызван грибками).
- Боль при мочеиспускании (если инфекция уже распространилась на уретру).
- При осмотре заметно покраснение и отечность слизистой оболочки, могут быть кровоподтеки.
- Общее самочувствие женщины остается неизменным.
Важно! Иногда цервицит диагностируется только при постановке на учет, поскольку ранее протекал в скрытой форме.
Диагностика цервицита при беременности
Цервицит определяют не только с помощью визуального осмотра шейки матки, но и проведения инструментальных и лабораторных тестов.
- Бактериальный посев. Позволяет обнаружить и точно идентифицировать возбудителя цервицита. Анализ отображает степень воспалительного процесса, устанавливает чувствительность бактерии к антибиотику.
- Анализ мочи. Исследование позволяет оценить степень распространения инфекции.
- Кольпоскопия. Обследование проводит гинеколог для определения степени поражения шейки.
Цервициты при беременности: лечение патологии
Терапия цервицита в гестационном периоде имеет ряд особенностей. Лекарства подбирают с учетом их влияния на беременность, чтобы они не вызвали осложнений. Немаловажную роль в выборе тактики лечения играет возбудитель болезни, срок беременности и форма цервицита. По этой причине лечение всегда проводится по индивидуально составленной схеме.
Основные группы лекарств для лечения цервицита:
- Антибиотик Сумамед для лечения кокковой инфекции, или антибактериальные средства из группы макролидов, если цервицит вызван хламидиями.
- Нестероидные противовоспалительные средства, например, таблетки Индометацин (снимают воспаление и отек).
- Антисептики (Хлорофиллипт, Цитеал, Хлоргексидин).
- Иммуномодуляторы (свечи Генферон).
- Противогрибковые препараты (Флюкостат, Клотримазол).
- Вагинальные антибактериальные свечи (Бетадин, Тержинан);
- Пробиотики для нормализации микрофлоры влагалища.
Важно! Цервицит, вызванный половыми инфекциями, лечится у обоих половых партнеров независимо от результатов анализов мужчины.
Цервицит во время беременности: осложнения у женщины
Цервицит при беременности нельзя оставлять без внимания. Этот недуг плохо сказывается как на самой беременности, так и на родах и дальнейшем восстановлении женщины в послеродовом периоде.
К факторам риска относят:
- Внутриутробное заражение плода вредоносными бактериями. Это грозит септическим поражением слизистых оболочек, кожи и органов малыша.
- На ранних сроках может возникать неполноценность цервикального канала, что провоцирует прерывание беременности.
- Проникновение патогенов, вызывающих венерические болезни, в амниотические воды провоцирует фитоплацентарную недостаточность, уродства плода, мертворождение.
- Острое воспаление может запускать процесс преждевременного родового процесса.
- У женщины повышается риск серьезных родовых осложнений (разрывы, рубцевание и эрозирование) и развитие эндометрита.
Важно! Такой перечень возможных осложнений чаще возникает у женщин с длительным течением цервицита, который не вылечен до конца. Это свидетельствует о том, что хронический цервицит и беременность совмещать нежелательно, а если это случилось ― сразу же проходить полноценное лечение.
Возможна ли беременность после цервицита
Воспаление шейки не оказывает пагубного влияния и не нарушает проходимость шеечного канала. Поэтому при своевременном лечении цервицит не препятствует полноценному оплодотворению.
В то же время нужно понимать, что хронический цервицит или воспаление, вызванное в результате венерических болезней, может распространяться на остальные репродуктивные органы, вызывая выкидыши, непроходимость фаллопиевых труб и прочите патологии. Поэтому женщине с осложненным цервицитом вряд ли удастся забеременеть естественным путем и выносить малыша. Ей придется хирургическим путем избавляться от спаек и рубцов, а в некоторых случаях единственным способом забеременеть остается ЭКО.
Беременность при цервиците: отзывы
Цервицит довольно часто возникает у беременных женщин, поэтому есть множество отзывов о течение недуга в этом периоде.
В большинстве случаев цервицит вызывается грибками и простыми кокками по причине снижения иммунитета. Это состояние корректируется приемом пробиотиков и местных антисептиков в виде свечей.
После прохождения лечения анализы улучшаются, и воспаление проходит. Грозные осложнения не встречаются.
Есть и другие отзывы, в которых идет речь о цервиците специфической природы, когда воспаление вызывают половые инфекции. Тут все намного серьезнее, ведь большинству женщин приходится принимать антибиотики, чтобы они смогли родить здорового малыша.Цервицит ― болезнь, которую нужно лечить еще до момента зачатия. Так вы избавитесь от возможных последствий и без проблем выносите малыша. Если же болезнь застала вас врасплох, не отказывайтесь от лечения, иначе вас ждет немало опасных последствий!
: Признаки и лечение цервицита
Источник: https://beremennuyu.ru/cervicit-shejki-matki-pri-beremennosti-prichiny-simptomy-diagnostika-lechenie-cervicita-vo-vremya-beremennosti
Цервицит при беременности: лечение и влияние
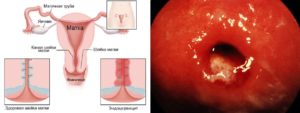
Опираясь на статистические данные, Цервицит при беременности (воспаление влагалищного отдела шейки матки), встречается не так уж и редко, ведь заболевание встречается у женщин детородного возраста, которые ведут активную сексуальную жизнь.
Как правило, подобный недуг регистрируют в острой либо хронической форме.
Если острая форма чаще всего возникает в результате инфекционного обсеменения патогенными микроорганизмами, то хроническая – это результат неадекватной или незаконченной терапии.
Цервицит при беременности
Цервицит: краткая информация
Причинами заболевания выступают инфекции – герпес, гонорея, хламидии, кишечная палочка, стрептококк. Но, сильные травмы и патологии половых органов, тяжелые роды, введение внутриматочной спирали может стать фактором, подталкивающим к началу патологического воспаления.
Диагностируют гинекологическое заболевание во время осмотра влагалища зеркалами. Диагностика сильно усложняется в случае неинфекционной причины появления болезни.
При визуальном осмотре наблюдают рыхлость, гиперемию, отечность, изъязвленность шейки матки. В случае сомнительного диагноза проводят диагностическую кальпоскопию.
Для выяснения первопричины недуга потребуется ряд лабораторных исследований, которые назначит гинеколог.
Симптоматическая картина носит слабовыраженный, а порою и бессимптомный характер. Могут обращать на себя внимание слабые скудные кровянистые сгустки, которые могут содержать прожилки или примесь гнойного содержимого. Влагалищные выделения, не зависимо от порядкового дня межменструального периода, имеют непрозрачный мутноватый вид.
К лечению Цервицита приступают незамедлительно после выявления первопричины. Но с особой тщательностью и вниманием составляют лечебный план, если болезнь выявлена у беременной женщины. Так в чем особенности течения и лечения Цервицита в плодоносящий период? Давайте разбираться с самыми часто встречающимися вопросами.
Можно ли забеременеть при Цервиците?
Для того чтобы наступила беременность, сперматозоиды должны пройти через цервикальный канал в шейке матки.
Но если этот орган воспален, слизистая отечная, полость цервикального канала содержит гной, тогда многократно снижается вероятность благополучного зачатия.
Но после прохождения полноценного и адекватно подобранного лечения, когда процессы воспаления стихли, беременность может наступить!
Как влияет на беременность Цервицит
Цервицит, в ответственный период беременности, представляет серьезнейшую угрозу не только для женщины, но и для плода. Анатомически шейка матки находится в непосредственной близости от плодного пузыря и матки – временном «жилище» ребенка. Инфекция, мигрируя восходящим путем, способна проникать в полость матки.
Если диагноз поставлен на ранних сроках беременности, то в разы увеличивается опасность возникновения плацентарной недостаточности (недоразвитие плаценты), что приводит к недостатку притока не только кислорода, но так необходимых быстрорастущему эмбриону питательных веществ. Если воспалительный процесс не остановлен быстро, то его развитие приводит к угрозе выкидыша, выкидышу или замиранию (прекращению развития) самой беременности.
Хронический цервицит. Лечение, признакиО кольпитах, цервицитах и т.д. — Др. Елена БерезовскаяХронический цервицит.Фонофорез(НЧУЗ)Если Цервицитом заболела женщина уже на более позднем этапе плодоношения, тогда возрастает риск развития генерализованного или локального инфицирования. Чаще всего отмечают значительное отставание внутриутробного развития и дефицит массы у плода.
Цервицит сильно осложняет течение послеродового периода, ведь заживление ран затягивается, оставляя открытыми ворота для проникновения инфекции. Процесс эпителизации (заживления) тканей не проходит с нужной степенью активности. На шейке матки образуются грубые рубцы, незаживающие/плохо заживающие трещины, увеличивается риск развития эрозий слизистой оболочки.
Интересный факт!
От Цервицита нужно избавиться всем женщинам, кого настиг данный недуг. Ребенок, проходя через родовые пути во время родов, получает всю микрофлору своей биологической матери. И это флора остается с ним до конца жизни.
Все традиционные методы лечения гинекологической патологии можно разделить на 2 огромные группы:
- средства для местного применения;
- средства для общего применения.
Местное лечение Цервицита при беременности
Важно! Медикаментозное лечение назначают не только женщине, но и ее половому партнеру. Таким образом разрывается порочный круг, позволяющий осуществлять повторное заражение инфекцией любого происхождения.
Средства для местного применения – это свечи, мази, тампоны. Применяют их только после купирования симптомов острого воспаления. Среди женщин много тех, кого вылечил Цервицит Хлорофиллиптом и «3% Демиксидом». Эти препараты пригодны для орошения влагалища при помощи спринцовки – груши с длинным наконечником.
А вот самолечение свечами должно быть исключено, ведь их назначает опытный гинеколог. Делают это после тщательного сбора анамнеза жизни пациентки и выявления сопутствующих хронических соматических заболеваний. Многие медикаменты имеют противопоказания, которые могут привести к непоправимым последствиям, вплоть до самопроизвольного аборта или преждевременных родов.
Средства для общего применения при Цервиците
В качестве средств для общего применения назначают не только антибиотики, но и противовирусные и противогрибковые препараты. Их назначают после качественного анализа для выявления первопричины болезни.
Если виной всему стала инфекция, то полезно провести посев на чувствительность флоры к антибиотикам. А вот если анализы подтвердили присутствие хламидий, тогда потребуются хинолины, макродиды, азалидиды и антибиотики их тетрациклиновой группы. При обнаружении грибковых колоний целесообразно применять «Дифлюкан» в тандеме с противогрибковыми препаратами местного действия.
Доклинические исследования и клиническое применение доказало безопасность для плода таблеток «Сумамед». Они не выступают тератогенным (уродующим плод) фактором, потому могут активно применяться в столь ответственный период развития.
Важно! После проведенного лечения, особенно если болезнь была обнаружена на позднем сроке беременности, необходимо на 9-ой недели после родов сдать анализ слизи из цервикального канала. Таким образом, вы сможете предупредить развитие патологии в послеродовой период и ее переход в хроническую, трудноизлечимую форму.
Народное лечение болезни – стоит ли дело свеч?
Иногда на тематических форумах и сайтах можно найти положительные отзывы о многих эффективных методах лечения Цервицита, особенно полезных в плодоносящий период.
Многие из тех женщин, у кого было воспаление шейки матки, подтверждают пользу противовоспалительных трав, как эффективного средства для борьбы с недугом. Методы наших бабушек работают не всегда, ведь современный мир перенасыщен новыми видами инфекций, отсутствующих даже 50 лет тому назад. Не следует тратить драгоценное время, которое можно направить для действенных лечебных мероприятий.
Мы, практикующие гинекологи, настоятельно рекомендуем вам избегать любых приемов из народной терапии. Период беременности – это важное время, а не поле для экспериментов, потому при первых «звоночках» болезни поторопитесь записаться на прием в гинекологический центр. Берегите здоровье!
Источник: https://kakiebolezni.ru/zhenskie-zabolevaniya/cervicit/pri-beremennosti.html
Цервицит при беременности, причины, симптомы и методы лечения
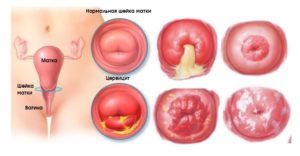
Цервицит при беременности опасен для матери и ее, еще не родившегося малыша. Болезнь носит инфекционный характер, стремительно прогрессирует и способна привести к тяжелым последствиям. Почему возникает цервицит и насколько сложно от него избавиться?
Причины и симптомы цервицита во время беременности
Находясь в ожидании ребенка, организм женщины переживает определенные изменения. Они негативным образом сказываются на состоянии иммунной системы. Когда защитные функции организма слабеют, возрастает вероятность развития заболеваний воспалительного и инфекционного генеза.
Одним из таких недугов считают цервицит, или воспаление шейки матки. По какой причине развивается заболевание и с чем оно связано:
- С заражением патогенными микроорганизмами, вирусами и грибками.
- С несоблюдением правил личной гигиены.
- С наличием травм и повреждений цервикального канала.
- С частыми абортами, затяжными родами.
Попав в цервикальный канал, болезнетворные микроорганизмы могут нанести ребенку вред, стать причиной развития генетических аномалий.
Распознать или заподозрить цервицит у беременной женщины поможет ряд характерных признаков. Чаще всего больные предъявляют жалобы:
- на болевые ощущения в нижней части живота;
- на ощущение распирания, дискомфорт и жжение в период мочеиспускания;
- на кровянистые выделения после интимного контакта с мужчиной;
- на увеличение количества выделяемого секрета, изменения его характеристик;
- на повышение температуры тела, ухудшение самочувствия.
Попробуем дифференцировать признаки и причины:
- Секрет стал густым, с неприятным кислым запахом и изменил оттенок – причиной всему бактерии класса Кандида.
- Выделения стали обильными, с желтоватым оттенком и резким, неприятным запахом – причиной всему гонококки.
- Появление желтых вкраплений в выделениях – это специфический признак инфицирования трихомонадами.
Но наиболее опасным считают появление прожилок гноя в выделениях, в таком случае речь идет о переходе заболевания в гнойную форму течения.
Неспецифические проявления цервицита:
- значительное снижение аппетита;
- появление приступов тошноты;
- частые головные боли, общее недомогание.
Методы обследования
Чтобы поставить пациентке верный диагноз, гинекологу требуется провести ряд процедур. На начальном этапе достаточно проведения осмотра. Помимо этого, стоит:
- Сдать секрет из влагалища на микрофлору.
- Мочу на общий и биохимический анализ.
- Кровь на ИФА и другие пробы.
При проведении планового осмотра, врач видит, что:
- слизистая оболочка шейки матки изменила цвет;
- ткани отекли, наблюдается гипертермия.
Поскольку существует вероятность развития внутриутробной инфекции, гинеколог может порекомендовать пройти через другие диагностические процедуры:
- УЗИ трансвагинальным методом.
- Исследование методом ПЦР.
Возможна ли беременность после воспаления?
Воспалительные заболевания органов репродуктивной системы часто считаются причиной бесплодия, поскольку они:
- влияют на работу половых органов;
- приводят к нарушению эластичности цервикального канала;
- ослабляют организм.
Если воспаление было перенесено не так давно и женщина планирует беременность, то ей необходимо:
- Проконсультироваться с доктором и сдать все анализы.
- Пройти через ряд диагностических процедур (УЗИ, ПЦР и т. д.).
- Отправить к андрологу отца ребенка.
Номинально считается, что воспаление – это не преграда для беременности. При условии, что удалось купировать процесс, избежать осложнений и восстановить нормальное функционирование организма.
Если женщина перенесла цервицит без осложнений и ее анализы в норме, то не раньше чем через 3-4 месяца ей рекомендуется заняться планированием беременности.
Хронический цервицит и беременность
В период беременности любые хронические заболевания способны привести к осложнениям. Если у женщины был диагностирован цервицит этой формы течения, то ей стоит опасаться:
- выкидыша или самопроизвольного прерывания беременности на ранних сроках;
- преждевременного родоразрешения;
- обострения заболевания, перехода его в острую форму течения.
Если обострение случилось в первом триместре беременности, то врач может порекомендовать прервать ее, в силу определенных причин:
- Существует риск развития у плода пороков развития, несовместимых с жизнью.
- Генетических и хромосомных аномалий.
При переходе болезни в острую форму появляется риск замершей беременности — внутриутробной гибели плода. Подобный риск присутствует на протяжении всей беременности. Ведь инфекционные агенты, попав в полость матки, способны убить ребенка.
Местное лечение заболевания
Подразумевает использование средств, оказывающих влияние непосредственно на шейку матки. В список подобных лекарств включают:
- свечи;
- антисептические растворы;
- тампоны с мазями.
Ситуация осложняется тем, что в период вынашивания ребенка большинство препаратов находятся под запретом.
Какие препараты могут быть назначены женщине:
- Хлорофиллипт в растворе в качестве природного антисептика.
- Тампоны с мазью Вишневского на ночь – для ускорения процессов регенерации.
- Свечи с календулой для вагинального введения.
Не запрещается спринцеваться раствором ромашки и коры дуба, принимать сидячие ванны и повышать иммунитет с помощью витаминных препаратов и правильного питания.
Чего делать не рекомендуется:
- использовать средства с антибактериальным действием для местного лечения.
- вводить во влагалище мази не по назначению;
- проводить лечебные процедуры без предварительной консультации с гинекологом.
Не стоит забывать, что лечебные процедуры способны нанести организму серьезный вред, стать причиной аллергии и других нежелательных последствий. Поэтому беременная женщина обязана согласовать их проведение с гинекологом, чтобы избежать нежелательных последствий.
Средства для общего применения
Наибольшей эффективностью отличается комплексная терапия, она позволяет справиться с болезнью быстрее и избежать осложнений. Поэтому помимо средств с местным действием, женщинам выписывают и другие препараты:
- Антибиотики в виде таблеток или уколов.
- Противовирусные или противогрибковые средства.
Многое зависит от возбудителя воспаления. Если виной всему болезнетворные бактерии, то назначают антибиотики с широким спектром действия. Чаще всего отдают предпочтение Цефтриаксону, его считают условно безопасным (не способным нанести вред матери или ребенку).
Если анализ показал, что причиной всему вирусы, то прописывают Виферон в форме ректальных свечей. Средняя продолжительность курса терапии составляет 10 дней. При наличии необходимости могут быть рекомендованы к приему и другие лекарственные средства: иммуностимуляторы и иммуномодуляторы.
Противогрибковые средства помогают нормализовать состояние микрофлоры. Это могут быть свечи или препараты. Выбор остается за гинекологом.
Народное лечение цервицита у беременных
Советы нетрадиционной терапии выступают в качестве вспомогательных средств. Они не смогут заменить медикаментозную терапию, но усилят ее, и позволят добиться наилучших результатов.
Что можно использовать при цервиците беременным женщинам:
- Отвары полезных трав и растений. Их придется вводить во влагалище с помощью спринцовки. Процедуры проводить регулярно: утром и вечером.
- Принимать сидячие ванны с отваром трав и содой. В теплую воду добавить заранее приготовленный целебный настой и немного соды. Когда сода полностью растворится, стоит принять ванную. Продолжительность процедуры: 20-25 минут. Подойдёт отвар зверобоя, ромашки, календулы и других растений.
- Еще можно употреблять внутрь настои. Хорошо помогает эхинацея – эта трава стимулирует иммунную систему.
Если не смущает запах березового дегтя, то стоит проделать следующую процедуру:
- Нанести на ватный тампон небольшое количество средства.
- Ввести его во влагалище и оставить на 30-40 минут.
- Потом провести стандартные гигиенические процедуры.
В период беременности можно подмываться отварами трав. Процедуры проводят регулярно, после каждого посещения уборной.
Возможные последствия или осложнения
Цервицит опасен тем, что микроорганизмы, спровоцировавшие его развитие, могут начать «движение по восходящей линии» и попасть в матку. Это вызовет инфицирование плода, приведет к тяжелым последствиям.
Что точно будет с малышом сказать сложно, поскольку внутриутробная инфекция считается причиной замершей беременности, гидроцефалии, недоразвития конечностей и т. д.
Помимо этого, болезнь приводит:
- к гнойному инфицированию кожных покровов и глаз новорожденного;
- к поражению патогенными бактериями внутренних органов малыша.
Если младенец появляется на свет от больной матери, то врачи на протяжении нескольких суток следят за состоянием грудничка, проводят обследования его внутренних органов для выявления возможных патологий.
Цервицит считается тяжелым заболеванием репродуктивной системы, приводящим к осложнениям. Если его диагностируют в период беременности, то необходимо тщательно следить за состоянием здоровья, контролировать его вместе с гинекологом и не забывать о возможных рисках.
О цервицитах и кольпитах у женщин, мнение врача:
Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Источник: https://doktorzabota.com/ginekologija/planning/lechenie/cervicit-pri-beremennosti.html
Как протекает цервицит при беременности и можно ли забеременеть при наличии воспаления
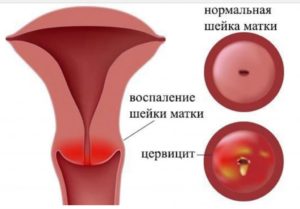
Каждая женщина, прежде чем забеременеть, должна пройти тщательное обследование, вылечить все имеющиеся патологии. Но бывает, что заболевания возникают на фоне изменений, происходящих во время вынашивания потомства.
Одной из часто диагностируемых патологий в гинекологии является цервицит (воспаление шейки матки). Патология может протекать бессимптомно и быстро переходить в хроническую стадию. Она чревата серьезными последствиями для матери, ребенка.
Важно своевременно выявить заболевание и назначить адекватное лечение, которое поможет женщине, не навредит плоду.
В статье вы узнаете, как сочетается цервицит и беременность, что провоцирует развитие патологии у будущих мам. Рассмотрим, можно ли забеременеть при наличии воспалительного процесса и к каким последствиям он может привести.
Причины во время вынашивания плода
Причиной цервицита шейки матки является инфекция. Она попадает в слизистую или цервикальный канал через кровь и лимфу, во время половой связи или контактным методом из прямой кишки.
Вызвать воспаление в органах репродуктивной системы может и условно-болезнетворная флора — кокковые возбудители, кишечная палочка, грибки, хламидии, микоплазма, трихомонада, вирусы.
При нормальном иммунитете кислотная среда во влагалище способна побороть проникающую внутрь болезнетворную флору либо она способна присутствовать внутри и не вредить организму.
Когда женщина беременеет, под влиянием гормональных изменений меняется уровень рН вагинального секрета, который до беременности являлся естественным барьером для проникновения инфекции в репродуктивные органы. Среда становится менее агрессивной, условно-болезнетворная флора начинает активно размножаться, провоцировать развитие воспалительного процесса.
Дополнительные факторы развития цервицита у беременных:
- травматизация ШМ в предыдущих родах, аборты;
- применение внутриматочной спирали, ее удаление перед беременностью;
- новообразования доброкачественного характера .
Спровоцировать развитие воспаления у беременной на фоне общего снижения иммунитета может плохая гигиена и наличие соматических патологий в анамнезе.
Статья по теме — воспаление шейки матки: причины и лечение
Методы диагностики
Поскольку врачу нужно подобрать максимально щадящую схему лечения цервицита, следует тщательно провести диагностику и точно определить причину развития воспалительного процесса. Кроме гинекологического осмотра может понадобиться ряд других исследований:
- бакпосев с определением чувствительности к антибиотикам. Материал для исследования берется из цервикального канала, влагалища и уретры;
- мазок на микрофлору из влагалища;
- анализ вагинального секрета на определение уровня рН;
- общий анализ мочи. При воспалительных процессах повышается уровень лейкоцитов;
- кольпоскопия точнее устанавливает степень поражения.
Может понадобиться специальная диагностика ДНК-зондом или иммуноферментный анализ.
Чем опасен для плода и женщины
Цервицит при беременности опасен не только для будущей матери, но и для плода. Патология может влиять на течение беременности, на процесс родоразрешения, состояние женщины после рождения малыша. Воспалительный процесс может стать причиной следующих нарушений:
- заражение эмбриона в утробе матери болезнетворными микроорганизмами, что приводит к септическому поражению слизистых оболочек, кожного покрова и органов плода;
- на ранних сроках беременности из-за неполноценности маточного канала может произойти выкидыш;
- когда причиной цервицита являются патологии, передающиеся половых путем, проникновение их возбудителя в амниотические воды становится причиной фитоплацентарной недостаточности, уродства плода, его мертворождения;
- острое течение воспалительного процесса может спровоцировать преждевременное родоразрешение;
- у рожениц повышается вероятность развития серьезных послеродовых осложнений, в виде разрывов, рубцов, эрозий, развития эндометрита.
Риск возникновения этих осложнений намного выше у женщин с хроническим цервицитом.
Возможные проявления болезни
Симптоматика может отличаться. На провяления влияет форма цервицита, общее состояние пациентки и сопутствующие патологии. Проявления схожи с другими гинекологическими болезнями. Основные признаки воспалительного процесса у беременной:
- обильные слизистые или гнойные вагинальные выделения, которые могут иметь желтоватый цвет или полностью отсутствовать;
- резкие или ноющие болевые ощущения в нижней части живота с проекцией в область ануса;
- при грибковом цервиците может ощущаться жжение в вагине;
- во время гинекологического осмотра визуализируется краснота, отечность слизистой, а также мелкие кровоподтеки;
- общее состояние женщины от патологии не изменяется. Это становится причиной позднего обнаружения патологии у беременных во втором триместре во время постановки на учет.
Если возбудитель воспалительного процесса ВПЧ, на шейку матки могут появиться кондиломы. При герпетической инфекции вся шейка может быть покрыта сплошной эрозией, слизистая становится рыхлой. При хламидиях симптоматика может отсутствовать. Если же патологию вызвали кокковые инфекции, то выделения из влагалища имеют сероватый оттенок и неприятный, резкий аромат.
Можно ли забеременеть
Влияет ли воспаление шейки матки влияет на способность к зачатию ребенка?
Наступление беременности при воспалении возможно. В большинстве случаев не нарушается проходимость цервикального канала, у сперматозоидов отсутствуют преграды для дальнейшего продвижения к яйцеклетке.
Но прежде чем решиться на зачатие, женщина должна подумать, стоит ли подвергать жизнь будущего ребенка и осознанно обрекать его на развитие вблизи источника постоянной инфекции.
При хроническом цервиците, когда воспалительный процесс протекает длительно, вероятность наступления беременности минимальная. За время развития воспаления в цервикальном канале формируются рубцы, спайки, а шейка матки теряет свою эластичность, уплотняется и утолщается.
Для женщин с хронической патологией шансы на зачатие природным путем сравнимы с нулем. Чтобы зачать ребенка естественным методом, нужно точно выявить возбудителя патологии, устранить воспаление, восстановить проходимость цервикального канала. Может понадобиться хирургическая операция.
Если все манипуляции будут тщетными, семейной паре рекомендуется зачатие через ЭКО.
Возможность беременности после лечения
Поскольку цервицитом не деформируется маточный канал, воспаление не оказывает на него пагубного влияния и проходимость после адекватной терапии полностью восстанавливается. После лечения наступление беременности возможно, если воспалительный процесс не распространился на другие органы.
Хроническое течение заболевания и, спровоцированное венерическими болезнями, может стать причиной самопроизвольных абортов, непроходимости маточных труб, развития других отклонений, препятствующих естественному наступлению беременности.
Если у женщины развились осложнения из-за хронического воспалительного процесса в ШМ, ей может понадобиться операция по удалению спаек, рубцов. Иногда единственным шансом на успешное зачатие может стать процедура ЭКО.
Особенности лечения
Лечение цервицита во время беременности проводится очень бережно. Максимально снижается вероятность влияния препаратов на развитие плода. Разработкой схемы лечения должен заниматься исключительно лечащий акушер-гинеколог.
Устранить патологию нужно как можно раньше, в особенности, когда имеет место хронический цервицит. Если недуг обнаруживается на первых неделях беременности, можно использовать только препараты местного применения, свечи с противовоспалительным эффектом.
В остальном схема лечения разрабатывается в зависимости от возбудителя воспалительного процесса, может включать в себя препараты следующих групп:
- средства от грибковых инфекций – Гексикон, Ливарол, Пимафуцин, Клотримазол, Иконазол. Эти препараты помогут устранить Кандидоз. Дозировка прописывается врачом в зависимости от срока беременности. Перорально нужно принимать Флюкостат или Дифлюкан;
- препараты широкого спектра действия с противомикробным эффектом – свечи Бетадин, Тержинан, Клион Д. Использовать суппозитории можно, начиная со второго триместра. Они снимают воспаление, борются с вирусами, бактериями и простейшими;
- для стимуляции иммунитета назначают свечи Виферон, подавляющие активность вирусных инфекций, и иммуномодуляторы – Генферон;
- если воспаление вызвано кокковыми инфекциями могут понадобиться антибиотики – Сумамед, когда цервицит спровоцирован хламидиями, лечение проводится антибактериальными препаратами из группы макролидов, хинолинов или тетрациклинов;
- для снятия воспаления, отечности прописывают нестероидные противовоспалительные медпрепараты – Индометацин;
- для проведения антисептических мероприятий используется Хлорофиллипт, Хлоргексидин, Цитеал;
- для нормализации состояния влагалищной микрофлоры принимаются пробиотики и пребиотики.
Когда цервицит спровоцирован венерическими патологиями, лечение должны проходить оба партнера. Через 2-2,5 месяца после родов женщине нужно будет обязательно пройти контрольное обследование у лечащего гинеколога.
Источник: https://MatkaMed.ru/drugie-zabolevaniya/tservitsit-i-beremennost
Особенности лечения цервицита у беременных женщин
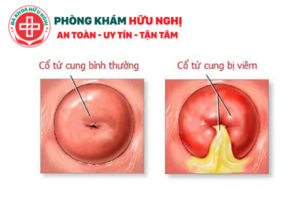
Цервицит при беременности представляет собой воспалительный процесс, охватывающий шейку матки, ее канал и влагалищную часть слизистой оболочки. Заболевание протекает с яркой симптоматикой и требует обязательного лечения с применением комплекса средств. Патология опасна для плода, провоцирует ряд тяжелых последствий.
Причины и симптомы
Цервицит во время беременности возникает на фоне снижения защитных сил организма и при внедрении патогенной микрофлоры, которая попадает либо с током крови, либо половым путем. Возбудителями болезни являются хламидии, трихомонады, гонококки, гарднереллы, а также грибы и простейшие. Провоцирующими факторами цервицита служат:
- хронические заболевания, приводящие к снижению иммунитета;
- незащищенные половые контакты с носителем инфекции;
- воспалительные процессы в шейке матки;
- изменения рH микрофлоры влагалища.
Симптомы цервицита у женщин в положении схожи с другими заболеваниями, передающимися половым путем. Главные признаки:
- обильные гнойные выделения из половых путей;
- боль во время мочеиспускания;
- дискомфорт при половом акте;
- зуд и жжение во влагалище.
Симптомы также зависят и от возбудителя инфекции. Если это гонококки, то признаки острого цервицита сопровождаются покраснением, иногда изъязвлением слизистой оболочки влагалища и шейки матки. Выделения мутнеют, приобретают сероватый оттенок, имеют неприятный запах. При наличии хламидий острая симптоматика может отсутствовать.
Если провокатором цервицита является ВПЧ, то на шейке матки образуются кондиломы. Герпетическая инфекция приводит к формированию сплошной эрозии, слизистая оболочка выглядит рыхлой.
Последствия болезни
Цервицит оказывает непосредственное влияние как на течение беременности, так и на развитие плода, поэтому важно распознать заболевание на начальных этапах развития. Последствия патологии:
- выкидыш на ранних сроках;
- замирание беременности;
- кровотечения во втором триместре;
- появление высокого тонуса матки.
Влияя на беременность, цервицит становится главной причиной возникновения послеродовых осложнений. Появление младенца на свет провоцирует распространение инфекции вглубь тела матки, что может привести к ряду тяжелых последствий.
Возникновение осложнений во время беременности зависит от состояния иммунной системы женщины. Грибковая инфекция и условно-патогенная микрофлора редко приводят к опасным последствиям.
Наличие простейших, напротив, способствует развитию патологий внутренних органов ребенка.
Заболевание повышает риск мертворождения и смерти в первые месяцы жизни. Последствия опасны и для женщины, у которой осложняется послеродовый период.Шейка матки может плохо сокращаться и требуется дополнительное вмешательство.
Цервицит, вызванный гонококками и не вылеченный во время беременности, распространяется на яичники, провоцируя их воспаление и спаечные процессы в фаллопиевых трубах.
Источник: https://venerologia03.ru/matka-i-yaichniki/tservitsit-u-beremennyh.html