Перидуральная и эпидуральная анестезия в чем разница
Содержание
Эпидуральная и спинальная анестезия, отличия, что лучше
Немаловажным вопросом при проведении любых оперативных вмешательств является анестезия. Какую методику выбрать, чтобы она оказала наилучший обезболивающий эффект, вместе с тем обладая минимумом нежелательных реакций.
Характеристика видов
Спинальная и эпидуральная анестезия являются разновидностями регионарного обезболивания. Это означает, что обезболивающее вещество вводится в определенный участок спинномозгового канала. Благодаря этому на некоторое время выключается функция спинномозговых нервов, обеспечивающих чувствительность какого-то региона тела.
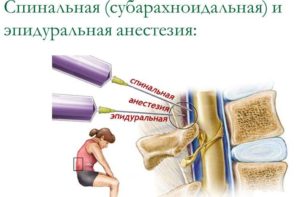
Различия между этими видами заключаются в анатомическом пространстве, в которое вводится препарат. При спинальной анестезии лекарство вводится в субарахноидальное пространство — между спинным мозгом и паутинной оболочкой. Эпидуральная анестезия подразумевает введение лекарства над твердой оболочкой спинного мозга — в перидуральное пространство.
Так как спинальное пространство прилежит непосредственно к спинному мозгу, при попадании анестезирующего препарата в него происходит временное выключение функции спинного мозга. Попадание анестетика в эпидуральное пространство проявляется отключением функции нервов, иннервирующих данную область тела.
Показания
Для каждого вида регионарной анестезии существуют определённые показания.
Перидуральная анестезия используется в следующих ситуациях:
- обезболивание родовой деятельности;
- оперативные вмешательства на сосудах и суставах нижних конечностей;
- для дополнения наркоза при тяжелых и обширных операциях на грудной и брюшной полостях.
Спинальная анестезия не имеет различий в показаниях. Помимо вышеперечисленных, она может использоваться при гинекологических операциях, в урологии и проктологии. Также она може применяться при операциях на органах грудной клетки.
Противопоказания
Для проведения обеих этих манипуляций существуют противопоказания. Они подразделяются на две группы — абсолютные и относительные.
Абсолютные противопоказания означают, что этот метод обезболивания для пациента неприемлем:
- бактериемия или сепсис;
- инфицированные процессы на коже в месте вкола;
- гиповолемический шок;
- нарушение свертываемости крови, прием антикоагулянтов;
- высокое внутричерепное давление;
- известная аллергия на лекарственные препараты для регионарной анестезии;
- категорический отказ пациента.
К относительным противопоказаниям относятся те, которые не учитываются, если польза от осуществления процедуры выше, чем риск:
- полинейропатия;
- прием минимальных доз гепарина;
- психические нарушения;
- заболевания нервной системы демиелинизирующего характера;
- патология сердца;
- потеря сознания.
Техника выполнения
Для проведения каждой процедуры существует определенный набор инструментов, требуется определенное положение пациента и лекарственные препараты. Разница в технике незначительна, но все же имеется. Местные анестетики, используемые при этих процедурах — Лидокаин, Бупивакаин, Ультракаин.
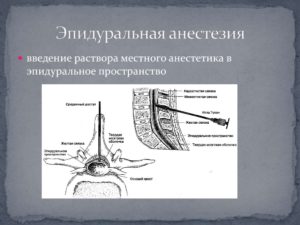
Эпидуральная анестезия
Проведение эпидуральной анестезии потребует следующего инструментария: игла, катетер, бактериальный фильтр и проводник для лекарственного вещества. Процедура выполняется в условиях полной стерильности.
Пациент в большинстве случаев находится в положении сидя, и очень редко эту процедуру проводят лежа. Пациента предупреждают, что для максимально быстрого и точного проведения процедуры он должен находиться абсолютно неподвижно.
Для возможности контролирования времени обезболивания и концентрации лекарственного препарата в эпидуральное пространство устанавливают катетер. Вводят его в поясничный отдел позвоночника. Предполагаемое место вкола обрабатывается раствором антисептика. Далее производится обкалывание кожи и подлежащих тканей раствором новокаина.
Врачу понадобится шприц с раствором анестетика. Игла для прокалывания эпидурального пространства имеет длину до 9 см и диаметр до 2 мм. Она вводится между поясничными позвонками — обычно это 4 и 5 позвонки.
После этого через иглу проводится тонкий катетер. Он останется в эпидуральном пространстве на все время оперативного вмешательства. После установки катетера игла вынимается.
К свободному концу трубки подсоединяют специальный проводник — он перекрывает просвет трубки и используется для введения анестетика. После того, как будет введен лекарственный препарат, манипуляция считается законченной.
Хирург может начинать операцию по прошествии получаса.
Спинальная анестезия
Для проведения этой манипуляции потребуется пункционная игла и шприц с раствором анестетика. Пациент может лежать или сидеть — но при этом нужно занять правильное положение. Голова и колени должны быть макисмально согнуты и подтянуты к груди. Так обеспечивается макисмальное раскрытие пространства между позвонками. Манипуляция также выполняется в условиях полной стерильности.
Вкол производится между 4 и 5 поясничными позвонками. Место укола обрабатывается антисептиком. Первоначально кожа и подлежащие ткани послойно обкалываются новокаином. Затем вводится спинальная игла — длина ее около 13 см, диаметр менее 1 мм.
Когда игла пройдет твердую мозговую оболочку и попадет в субарахноидальное пространство, врач ощутит «провал в пустоту». Это означает, что дальше иглу продвигать не нужно.Теперь из иглы вытаскивается мандрен и к ней подсоединяется шприц с анестетиком. Лекарство вводится постепенно, игла извлекается. На место манипуляции накладывается стерильная повязка. Эффект наступает в течение десяти минут.
Результативность
Основной эффект, получаемый при эпидуральной или спинальной анестезии — обезболивание. Болевые ощущения выключаются полностью, дополнительно наблюдается снятие мышечного напряжения, что немаловажно для хирурга. Спинальная анестезия также может обеспечить снижение бронхиальной секреции.
Спинальная анестезия обеспечивает полное выключение болевых ощущений в течение 10 минут. Перидуральная начинает действовать несколько позднее — обезболивание наступает через полчаса.
Осложнения
Осложнения, которые можно наблюдать при анестезии, одинаковы в обоих случаях. Различается вероятность их возникновения. Какие осложнения и как часто можно наблюдать при спинальной анестезии или эпидуральной анестезии?
- Неэффективность обезболивания. Сохранение болевых ощущений при спинальной анестезии наблюдается у 1% пациентов. При эпидуральной это число несколько выше и достигает 5%.
- Наиболее частое осложнение — это головная боль, носящая достаточно выраженный характер. Механизм возникновения головной боли заключается в излитии спинномозговой жидкости через пункционное отверстие. При спинальной анестезии это осложнение можно наблюдать в 10% случаев. Так как эпидуральная анестезия не затрагивает пространство с ликвором, головная боль в этом случае возникает крайне редко — у 1% пациентов.
- Крайне редко возникают осложнения неврологического характера — частота их составляет 0,04%. Они заключаются в нарушении двигательной и чувствительной функции спинномозговых нервов. Появляется такое осложнение вследствие скопления крови в оболочечных пространствах.
- Прекращение сердечной деятельности. Такое осложнение встречается еще реже, чем предыдущее. Большинство случаев заканчивается благополучно, восстановлением нормального ритма.
Преимущества и недостатки
Рассматривать преимущества и недостатки этих видов обезболивания нужно, сравнивая их между собой и с общим обезболиванием — наркозом. Чем могут отличаться регионарная анестезия и наркоз?
- Пациент сохраняет ясное сознание во время операции, благодаря чему врач может общаться с ним и оценивать его реакцию.
- Влияние на жизненно важные органы сведено к минимуму.
- Нет тяжелого отхождения от обезболивания, как при наркозе.
- Возраст и общее состояние организма не являются противопоказаниями.
- Не нужна специальная подготовка, как при наркозе.
Все это относится к преимуществам регионарной анестезии перед наркозом. В чем недостатки этого метода обезболивания? Регионарная анестезия действует более короткое время. Есть вероятность, что анестетик не подействует и болевые ощущения сохранятся. Имеются определенные противопоказания к проведению манипуляции, которых нет у наркоза.
Между спинальной и эпидуральной анестезией отличия:
- прокол мягкой мозговой оболочки гораздо более травматичный, чем введение препарата в субдуральное пространство;
- для спинальной анестезии существует несколько больше противопоказаний;
- спинальное обезболивание более глубокое, но длится меньше, чем эпидуральное;
- установка катетера при эпидуральном обезболивании позволяет регулировать продолжительность действия препарата;
- эффект от эпидуральной анестезии наступает несколько медленнее.
Для того, чтобы объединить все преимущества этих видов обезболивания, их могут комбинировать — осуществлять эпидурально-спинальную анестезию. Чаще всего этот хороший способ применяется в акушерско-гинекологической практике.
Подготовка к манипуляции осуществляется обычным способом. Затем катетеризируется эпидуральное пространство, а через эпидуральную иглу проводится игла в спинальное пространство. Можно осуществить манипуляцию другим способом — между двумя позвонками провести перидуральный катетер, а на позвонок выше ввести спинальную иглу. Такая техника называется двухуровневой.
Эта методика лучше тем, что позволяет продлевать обезболивание столько, сколько понадобится. Также уменьшается количество вводимого анестетика за счет того, что задействуются оба спинномозговых пространства.
В любом случае, выбор вида обезболивания — спинальной или эпидуральной анестезии — зависит и от врача, и от пациента. Учитываются все преимущества и недостатки процедур и выбирается наиболее оптимальный для конкретной ситуации.
Источник: http://NashiNervy.ru/o-nervnoj-sisteme/otlichiya-spinalnoj-ot-epiduralnoj-anestezii.html
Перидуральная и эпидуральная анестезия в чем разница
Обычно пациент сам не может выбрать, какой именно метод для него более предпочтителен. Сделать это может врач, основываясь на общем состоянии, а также на показаниях и противопоказаниях для каждой процедуры.
Особенности
Основное отличие спинальной и эпидуральной анестезии в том, что лекарство для них, а это чаще всего лидокаин, вводится в два разных места.
В первом случае лидокаин вводится в так называемое субарахноидальное пространство, которое ещё называют подпаутинным. Это полость, которая находится между мягкой мозговой оболочкой и той, что называется паутинной. Здесь же содержится спинномозговая жидкость, которая называется ликвором.
Эпидуральное пространство, куда проводится второй вид обезболивания — это оболочка, окружающая спинной мозг и его корешки вдоль всей спины. То есть иглу при этом методе не придётся проталкивать так глубоко, как при первом методе.
Проводится это обезболивание сегодня намного чаще, чем общий наркоз. Переносится данная процедура пациентом хорошо, осложнений практически никаких не вызывает, не возникает тошноты и рвоты, что бывает после общего наркоза.Длительность потери чувствительности может составлять от 2-х до 4-х часов, чего вполне хватит для проведения плановой операции и даже с запасом, что позволяет отсрочить использование наркотических препаратов на некоторое время.
Как выполняется
Разница между эпидуральной и спинальной анестезией в процессе проведения процедуры не отмечается. Выполняется прокол, когда пациент сидит или лёжит – положение выбирается на усмотрение врача.
Прокалывается пространство, которое не содержит собственно нервную ткань, а имеет только конский хвост – окончание спинного мозга с несколькими нервными корешками. Это значит, что навредить самому мозгу данный вид обезболивания не может.
Проводится процедура более тонкой иглой, чем используются для инъекций — она специально предназначена для данного типа манипуляций. При этом лидокаина используется в несколько раз меньше, чем для первого варианта обезболивания.
Онемение и потеря чувствительности развиваются быстро, что особенно важно при экстренных операциях.
Анестезия при родах и кесаревом сечении
Рождение ребенка – это сложный и болезненный процесс. Не все женщины способны вытерпеть родовые боли, особенно если процесс затягивается, а силы роженицы на исходе. Применение в этом случае местной анестезии позволяет ей, оставаясь в сознании, завершить рождение малыша естественным образом.
Спинальная и эпидуральная анестезия
На сегодняшний день эти два вида анестезии широко используются в хирургии и являются одинаково эффективными. Как спинальная, так и эпидуральная анестезия относятся к регионарному обезболиванию и имеют свои сходства и различия. Какой из них лучше, трудно сказать, поскольку имеются как положительные, так и отрицательные моменты применения.
Сходными чертами является, то, что анестетики вводят в область позвоночника. Разница между ними в том, что раствор поступает на разную глубину в спинномозговой канал. При этом врач использует определенный набор инструментов и обезболивающие препараты, (Лидокаин, Ультракаин или Бупивакаин).
Источник: https://ginekolog.neboleite.com/informacija/periduralnaja-i-jepiduralnaja-anestezija-v-chem-raznica/
Чем отличается спинальная анестезия от эпидуральной?
Обезболивание (анестезия) в медицинской практике имеет самое гуманное назначение – облегчить страдания больного, или же сделать безболезненным оперативное вмешательство или какую-либо процедуру и манипуляцию. Ведь боль заключается не только в неприятных субъективных ощущениях.
Возникновение боли включает механизм нейро-эндокринно-вегетативной системы, приводя к различным расстройствам, иногда к довольно тяжелым – падению давления, потере сознания, даже болевому шоку. Кроме того, различные лечебные процедуры и вмешательства сопровождаются отнюдь не приятными ощущениями.
И здесь также необходимо обезболивание, чтобы не вызвать негативное отношение у пациента, особенно у детей.
Понятие о местном и общем обезболивании
Все способы обезболивания делятся по механизму проведения и действия на 2 вида:
- общая анестезия;
- местная анестезия.
Первый вид – общее обезболивание есть не что иное как наркоз, то есть такое воздействие наркотических веществ на головной мозг, которое вызывает его глубокое торможение с потерей сознания, рефлексов и всех видов чувствительности, в том числе и болевой. Наркоз не может быть общим или местным, эти определения не корректны.
Наркоз – есть наркоз, глубокий наркотический сон, и это всегда общее обезболивание. Под наркозом можно выполнять вмешательства на любом органе и участке тела, не вызывая болевых ощущений. Ведь ощущение боли возникает в определенном участке мозга – анализаторе, и когда он «отключается» наступает общая, тотальная анестезия.
Местное обезболивание — это создание определенной ограниченной, не чувствительной к боли зоны тела путем введения специальных препаратов, блокирующих восприятие болевыми рецепторами воздействия на них или блокирующих проведение болевого импульса по нервным волокнам к анализатору боли головного мозга. Местная анестезия может быть нескольких видов: терминальная, регионарная, проводниковая. Последний вид наиболее надежен, и к нему относится спинально-эпидуральная анестезия.
Назначение и преимущества спинально-эпидуральной анестезии
1 — спинальная анестезия; 2 — эпидуральная анестезия
Этот вид обезболивания базируется на особенностях иннервации органов и всего тела.
Она имеет сегментарный характер, то есть нервные волокна от всех органов и тканей в конечном итоге, укрупняясь от мелких ветвей до крупных нервных стволов, идут к корешкам спинного мозга, которые выходят из межпозвонковых пространств.
Например, к поясничному сегменту идут болевые импульсы от нижних конечностей, органов таза, нижних отделов живота, к верхнепоясничному и нижнегрудному – от печени, поджелудочной железы, почек и так далее, по сегментарному анатомическому принципу строения тела.
Далее болевой импульс с нервных корешков передается на проводящие пути спинного мозга, а они передают его в анализатор боли головного мозга. Спинально-перидуральная анестезия (или обезболивание через позвоночник при операциях) и блокирует болевые импульсы на уровне корешков или проводящих путей спинного мозга. Преимущества ее по сравнению с наркозом состоят в следующем:
- не отключается сознание пациента, врач может общаться с ним во время операции;
- нет опасности нарушения работы внутренних органов (сердца, легких, почек);
- более быстрое выхождение из анестезии, чем после наркоза;
- нет токсического воздействия на печень и другие органы;
- нет противопоказаний по возрасту или состоянию здоровья;
- нет необходимости в специальной медикаментозной реабилитации.
Единственным противопоказанием для ее выполнения является аллергия на анестезирующие вещества (лидокаин, тримекаин, наропин и другие препараты).
Совет: если предстоит полостная операция, и врач планирует спинальную или эпидуральную анестезию, не следует от нее отказываться, опасаясь повреждения спинного мозга или предпочитая наркоз, чтобы «заснуть и ничего не слышать». Наркоз гораздо более опасен и чреват осложнениями по сравнение с местным обезболиванием.
Спинномозговая анестезия
Спинальное пространство
Спинальная или спинномозговая анестезия – это введение анестезирующего раствора более глубоко, под паутинную оболочку, то есть в субарахноидальное пространство. В этом случае омываются не корешки, а непосредственно участок самого спинного мозга. Анестетик проникает через мягкую мозговую оболочку к проводящим нервным путям спинного мозга и блокирует их.
Совет: следует знать, что после операции под спинальной анестезией наступает временный паралич нижней части тела, ног с потерей чувствительности, сокращений мышц, невозможностью стать на ноги.
То есть развивается временная картина нижней параплегии (паралича). Все эти явления бесследно проходят по мере выведения из организма анестетика.
Достаточно просто полежать несколько часов и принимать больше жидкости для быстрейшего очищения организма.
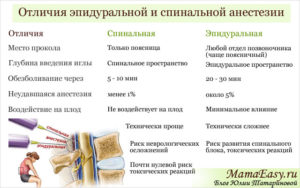
Отличия эпидуральной анестезии от спинальной
По анатомическому принципу различия между этими двумя видами обезболивания понятны: анестетик вводится на разных уровнях, то есть на разную глубину спинномозгового канала. Имеется еще ряд различий в плане показаний, техники исполнения, возможных последствий:
- технология спинальной анестезии требует более высокой квалификации специалиста, так как связана с проколами оболочек мозга;
- спинномозговая анестезия имеет больше противопоказаний, например, заболевания головного мозга, внутричерепная гипертензия, инсульт, травмы черепа и другие;
- спинальная анестезия более глубокого и более длительного действия, и охватывает более широкий спектр операций на органах таза и брюшной полости;
- для проведения спинальной анестезии применяется специальный набор игл – длинных и коротких, острых для прокола связок и тупых, закругленных, во избежание повреждения спинного мозга, для эпидуральной анестезии применяется только набор толстых игл для прокола связок;
- эпидуральная анестезия наступает через 20-30 минут, спинальная гораздо быстрее – уже через 5 минут, поэтому ее чаще применяют для неотложных ургентных операций;
- при эпидуральной анестезии побочные явления слабо выражены, при спинальной могут быть сосудистые расстройства (повышение давления, тахикардия, головная боль, головокружение, тошнота, рвота), но эти явления купируются медикаментозными средствами.
Наркоз или местное обезболивание – это выбор врача-специалиста, базирующийся на результатах обследования пациента. Профессионально выполненная спинальная или перидуральная анестезия являются достаточно надежными и безопасными методами по сравнению с наркозом, сокращают время послеоперационной реабилитации.
Советуем почитать: какую анестезию делают при кесаревом сечении
Внимание! Информация на сайте представлена специалистами, но носит ознакомительный характер и не может быть использована для самостоятельного лечения. Обязательно проконсультируйтесь врачом!
Источник: http://VseOperacii.com/narkoz/otlichiya-spinalnoj-i-epiduralnoj-anestezii.html
Различия спинальной и эпидуральной анестезии
Какие основные отличия спинальной и эпидуральной анестезии? Если анестезиолог предлагает сделать выбор, то, какое решение будет правильным? Дать однозначный ответ на эти вопросы не просто, ведь выбор анестезии во многом определяется особенностями операции и состоянием здоровья пациента. Тем не менее, иногда альтернатива всё-таки существует, однако для того чтобы сделать оптимальный выбор, необходимо знать суть предлагаемых видов анестезии. В этой статье излагаются основные различия эпидуральной и спинальной анестезии.
Определение терминов
Первое отличие спинальной анестезии от эпидуральной заключается в самом названии этих терминов.
В названии «спинальной анестезии» заключена анатомическая область, в которую вводится лекарство, вызывающее анестезию. Эта область называется спинальным пространством (синонимы: спинномозговое пространство, субарахноидальное пространство).
Термин «эпидуральная анестезия» также происходит от области, в которую вводится анестезирующий препарат. Данная анатомическая область называется эпидуральным пространством.
Спинальное и эпидуральное пространства являются структурами спинного мозга, точнее окружающими его анатомическими образованиями. Эпидуральное и спинальное пространство, а также спинной мозг располагаются внутри позвоночника.
Механизм действия
Особенности механизма действия спинальной и эпидуральной анестезии являются тем краеугольным камнем, который и обуславливает все различия в клинических эффектах и осложнениях этих видов анестезии.
Механизм действия спинальной и эпидуральной анестезии различен.
Он обусловлен особенностями строения тех анатомических областей, в которые вводится раствор местного анестетика – особенностями спинального и эпидурального пространства.
Для точного понимая следующего материала, предлагаем Вам сначала ознакомиться со статьёй «Как действует наркоз и анестезия», в которой раскрыты основы механизма анестезии, физиологии боли и анатомии спинного мозга.
Спинной мозг – это, по сути, анатомическая структура, состоящая из нервов. Можно сказать и так: спинной мозг образуют нервы, или спинной мозг — это пучок из нервов. Ориентировочно, длина спинного мозга равна длине позвоночника. Как известно, позвоночник состоит из отдельных позвонков (от 33 до 35). Между двумя соседними позвонками есть промежутки, в которые входят нервы.
Причём нервы входят в спинной мозг (образуют его) на всём его протяжении, начиная от копчика и заканчивая основанием черепа.
Важно запомнить, что при вхождении нервов в спинной мозг соблюдается принцип соответствия – нервы ног входят в пояснично-крестцовом отделе позвоночника, нервы живота – в поясничном отделе, нервы грудной клетки – в грудном, а нервы верхних конечностей – в шейном отделе позвоночника.
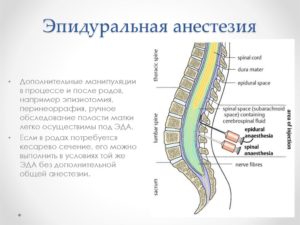
Прежде чем нервы попадают в спинной мозг, на своём пути они проходят большое количество анатомических образований, конечным из которых является эпидуральное пространство.
Эпидуральное пространство очень узкое (2-5 мм) и очень длинное – его протяженность соответствует длине спинного мозга. Кроме нервов через эпидуральное пространство проходят и кровеносные сосуды.Заполнено же эпидуральное пространство жировой тканью.
После эпидурального пространства нервы попадают в спинальное пространство, продолжением которого является спинной мозг. Спинальное пространство такое же узкое и длинное, как и эпидуральное. Заполнено спинальное пространство прозрачной бесцветной жидкостью – ликвором (синоним: спинномозговая жидкость).
При спинальной анестезии местный анестетик вводится в спинальное пространство, вызывая блокаду находящегося рядом участка спинного мозга.
То есть механизм действия спинальной анестезии заключается в блокаде спинного мозга, а не конечных участков нервов, как при эпидуральном обезболивании.
В большинстве случае спинальная анестезия проводится на уровне поясничного отдела позвоночника, поэтому из работы выключается спинной мозг от поясницы и ниже – тот участок спинного мозга, который сформирован нервами нижних конечностей, промежности и живота.
При эпидуральной анестезии раствор анестетика вводится в эпидуральное пространство, которое, как мы помним, содержит нервы. То есть механизм действия эпидуральной анестезии основан на блокаде группы нервов, а не спинного мозга.
Уровень проведения эпидуральной анестезии (поясничный или грудной отдел позвоночника) определяется местом оперативного вмешательства.
Если это операция на сердце, то укол делается в грудном отделе позвоночника, если это операция на животе – в поясничном отделе.
Различия спинальной и эпидуральной анестезии
Клинические эффекты
Клинические эффекты спинальной и эпидуральной анестезии очень схожи – это блокада ощущения боли и расслабление мышц. Протяженность «заморозки» определяется количеством заблокированных нервов (или идущих отдельно, как в случае с эпидуральной анестезией, или идущих в составе спинного мозга, как при спинальной анестезии).
Из клинических различий спинальной и эпидуральной анестезии можно выделить следующие:
- Время наступления анестезии
При спинальной анестезии полное обезболивание наступает через 5-10 минут, при эпидуральной анестезии – через 20-30 минут.
Значение: этот нюанс играет роль при экстренных оперативных вмешательствах, когда начинать операцию необходимо как можно быстрее. В данной ситуации эпидуральная анестезия будет плохим выбором. В случае же плановой операции этот факт никакого значения не имеет.
- Выраженность побочных реакций
Самая частая побочная реакция спинальной/эпидуральной анестезии – снижение артериального давления, проявляющееся слабостью, головокружением, тошнотой. При эпидуральной анестезии эти симптомы встречаются редко и носят невыраженный характер, так как время развития эффекта этой анестезии относительно длительное (20-30 минут) и организм пациента успевает справиться с этой ситуацией.
Можно сказать, что эпидуральная анестезия работает несколько мягче, чем спинальная. При спинальной же анестезии описанные выше побочные эффекты развиваются быстро и носят выраженный характер. Это может принести пациенту некоторый временный дискомфорт (слабость, тошноту), однако анестезиолог, как правило, в течение нескольких минут стабилизирует и восстанавливает состояние пациента.
Значение: этот факт может иметь значение лишь у сильно ослабленных пациентов, имеющих тяжелые сердечно-сосудистые заболевания. Этим пациентам может быть показано проведение эпидуральной, а не спинальной анестезии.
Однако с появлением нового оборудования и лекарств это правило утрачивает свою актуальность.Спинальная анестезия вполне безопасно может быть выполнена и пациентам с тяжелыми заболеваниями сердца, при условии, что анестезиолог обладает всем необходимым оборудованием и лекарствами.
«Неудавшаяся» анестезия
Неудавшаяся анестезия представляет собой ситуацию, когда анестезия не привела к ожидаемому обезболиванию. При спинальной анестезии такое развитие событий встречается в менее 1%, при эпидуральной анестезии в 5% случаев.
Головная боль
Постпункционная головная боль является частым спутником не только спинальной, но и эпидуральной анестезии. Частота встречаемости головной боли после спинальной анестезии варьирует от 2-10% (в зависимости от типа применяемой спинальной иглы).
При эпидуральной анестезии головная боль встречается гораздо реже (около 1% случаев), однако эта головная боль более выраженная и мучительная.
Меньшая вероятность головной боли обусловлено тем, что эпидуральная игла вводится только в эпидуральное пространство (при спинальной анестезии игла вводится в спинальное пространство, после её извлечения в мозговой оболочке остаётся отверстие, через которое изливается спинномозговая жидкость, что и приводит к головной боли).
Однако иногда эпидуральная игла вызывает непреднамеренную перфорацию мозговой оболочки и «заходит» в спинальное пространство, это и является главной причиной головной боли при эпидуральной анестезии. Случается такая ситуация редко, поэтому и вероятность возникновения головной боли после эпидуральной анестезии меньше, чем после спинальной.
Однако следует заметить, что головная боль после эпидуральной анестезии имеет большую выраженность и силу – она более мучительная и неприятная. Это обусловлено различиями в диаметре игл, применяемых для спинальной и эпидуральной анестезии. Эпидуральная игла оставляет в мозговой оболочке большее отверстие, чем тонкая спинальная игла; спинномозговая жидкость теряется в больших количествах, поэтому и голова болит больше.
Неврологические осложнения
Неврологические осложнения – редкие спутники спинальной/эпидуральной анестезии, развиваются они примерно в 0,04% случаев.
Статистические данные показывают, что неврологические осложнения встречаются примерно в 2 раза чаще при спинальной анестезии, чем при эпидуральном обезболивании.
Большинство неврологических расстройств носят временный характер и проходят в течение нескольких дней или месяцев.
Частота возникновения тяжелых неврологических осложнений очень редка – около 0,006%. Большая часть этих осложнений обусловлена или развитием инфекции эпидурального пространства, или скоплением крови в эпидуральном/спинальном пространстве.
Интересно, что риск скопления крови (гематомы) в 1,5 раза выше при эпидуральной анестезии, чем при спинальной анестезии.
Кроме того, большинство случаев инфицирования эпидурального пространства связано с применением эпидуральной, а не спинальной анестезии.Как скопление крови в спинальном/эпидуральном пространстве, так и инфекция эпидурального пространства требуют быстрой диагностики и проведения экстренной операции. Всё это большинству российских больниц не доступно, это однозначный факт. Поэтому, относительно российских реалий, более безопасной, в плане неврологических осложнений, является спинальная, а не эпидуральная анестезия.
Фатальная остановка сердца
Вероятность остановки сердца во время спинальной/эпидуральной анестезии составляет около 1,8 эпизода на 10 тысяч анестезий, причём в 80% случаев всё заканчивается благополучно – сердечную деятельность удается восстановить и пациент выписывается из больницы без каких-либо значимых нарушений. Однако примерно в 0,0036% случаев случившаяся после спинальной/эпидуральной анестезии остановка сердца приводит к смерти.
Остановка сердца случается в 3 раза чаще во время спинальной анестезии, чем при эпидуральной анестезии, поэтому в ракурсе смертельных осложнений эпидуральная анестезия представляется более безопасной, чем спинальная.
Заключение
На самом деле, сделать какой-нибудь однозначный вывод о том, какая всё-таки анестезия является лучшей – спинальная или эпидуральная — достаточно сложно. Каждая из этих анестезий имеет свои преимущества и недостатки. Для каждой анестезии существуют свои показания и противопоказания.
Существующие отличия спинальной и эпидуральной анестезии достаточно условны.
Скорее всего, наиболее безопасной и оптимальной является та анестезия, которая проведена опытным и квалифицированным анестезиологом, и выбор вида анестезии здесь занимает несущественное и второстепенное значение.
Источник: https://onarkoze.ru/vazhnoje-o-narkoze/716-otlichije-spinalnoj-ot-epiduralnoj
Спинальная и эпидуральная анестезия: различия

Многие пациенты при выборе метода обезболивания слышат, что существует спинальная и эпидуральная анестезия, различия между ними их и интересуют. Оба метода успешно применяются, схожи между собой, но есть и некоторые отличия.
Эпидуральная и спинальная анестезия: разница в механизме действия
Выбор метода всецело зависит от ситуации, вида оперативного вмешательства, анамнеза пациента. Но порой есть выбор – эпидуралка или спиналка, как именуют эти методы в народе.
Первое и самое важное отличие – это область введения. При эпидуралке лекарство вводят в эпидуральное пространство, в принципе, отсюда и такое название метода.
То есть, не происходит прокалывания твердой оболочки, препарат проходит по нервным волокнам, отходя от мозга.
Таким образом можно обезболить тот участок, который необходимо, что дает возможность проводить большое количество оперативных вмешательств.
При спиналке происходит более глубокое введение препаратов – в субарахноидальное пространство. То есть, препарат сразу попадает в спинной мозг, и у пациента теряется чувствительность и возможность двигаться ниже места укола. Причем пациент не сможет начать двигаться до того момента, пока все препараты не выйдут из организма.
Разница не велика, но она есть:
- Инструменты. При эпидуралке используют самую толстую иглу для инъекции, а во втором случае – самую тонкую.
- Место инъекции. При спиналке оно строго определенно – между 2-м и 3-м спинным позвонком. При эпидуралке любой участок позвоночника.
- Глубина введения препарата.
Хоть это всего 3 пункта, но это разные абсолютно процедуры. Чем отличается спинальная анестезия от эпидуральной с точки зрения клинических эффектов? А вот тут как раз они практически одинаковы.
Оба метода направлены на то, чтобы обезболить пациента, расслабить мышцы. Единственным отличием можно считать время, когда подействует анестезия.
При спинальной достаточно пяти минут, и пациент полностью перестанет чувствовать все, что находится ниже места инъекции. При эпидуральной анестезии время действия 15-20 минут.
Спинальная и эпидуральная анестезия: отличия с точки зрения показаний и противопоказаний
На сегодня эти два методы полностью развели по показаниям, хотя в некоторых ситуациях они могут быть взаимозаменяемы.
Спиналка назначается при:
- Проведении вмешательств на ногах.
- При операциях ниже места укола. Сюда попадают гинекологические, проктологические вмешательства.
Эпидуральная люмбальная анестезия все чаще назначается при:
- Операциях на легких.
- Естественных родах в качестве обезболивания.
- В ситуациях, когда противопоказан общий наркоз, но нужна операция на внутренних органах.
- При плановом кесаревом сечении эпидуральная анестезия так же является приоритетной.
Оба методы противопоказаны при:
- Неврологических проблемах у пациента.
- Если проблема со свертываемостью крови.
- Деформация позвоночника.
- Инфекции и воспалении в месте, где должна проводиться инъекция.
Разница между спинальной и эпидуральной анестезией с точки зрения осложнений
Оба метода имеют практически одинаковые осложнения, разница только в частоте их проявления. К осложнениям относят:
- Часто возникает головная боль при спиналке. Подобный эффект проявляется почти в 10% случаев. А вот при эпидуралке только в 1%, но у этих пациентов наблюдается более сильная и продолжительная боль в голове.
- Анестезия «вхолостую». При спинномозговой анестезии меньше, чем у 1% пациентов не происходит обезболивание. А вот в случае эпидуралки – 5%.
- Остановка сердца во время процедуры. Такие случаи крайне редкие – 1 человек на 10 тысяч, но все же бывают. Согласно статистика, смерть от остановки сердца наступает в 3 раза чаще при проведении спинального обезболивания.
- Неврологические осложнения. Тоже случаются очень редко, их процент становит всего 0,04%. Но при эпидуральном обезболивание такой риск в два раза меньше, чем при спинномозговом.
Также при спиналке возможны такие осложнения, которых не бывает при эпидуралке:
- Менингит.
- Рвота.
- Блокада спинного мозга.
При эпидуралке возможно формирование эпидуральной гематомы после инъекции.
Спинальная или эпидуральная анестезия при кесаревом сечении
Еще совсем недавно кесарево проводили только под общим наркозом, что вызывало множество осложнений.
Сейчас же существует спинальный и эпидуральный наркоз, эти методы оставляют пациентку полностью в сознании, и намного легче переносятся организмом.
Уже научились даже комбинировать способы, что уменьшает последствия и увеличивает достоинства обоих методов. Такой способ получил название эпидурально-спинальная анестезия.
Какая анестезия лучше — эпидуральная или спинальная, в конкретном случае решает врач. Если будущую мать нужно срочно кесарить, используется спинальный метод, поскольку сама процедура занимает 5 минут и лекарство практически сразу начинает действовать.
Если изначально были естественные роды, облегченные эпидуралкой, то в случае кесарева обезболивание продолжают эпидуральной анестезией.
При плановом кесаревом сечение все зависит от текущего состояния женщины, от анамнеза.
Если просуммировать все различия, то будет совсем небольшой список:
- Разные полости введения.
- Разная толщина игл.
- Разный путь действия.
- Один метод в 4 раза быстрее обезболивает, нежели другой.
- Разный процент осложнений.
Это все подводит к тому, что любой способ несет в себе и достоинства, и возможные недостатки. Но в любом случае эти два метода зарекомендовали себя лучше и безопасней, чем общий наркоз.
Преимущества и недостатки анестезий
К преимуществам эпидуралки относят:
- Разрешено проведение пациентам, страдающим от сердечно-сосудистых заболеваний.
- Пациент сохраняет способность двигаться, что в большинстве случаев приводит к тому, что такие больные раньше начинают ходить после оперативных вмешательств.
- Редко бывают головные боли после процедуры. Только в 1% случаев.
- Есть возможность обезболить только конкретный участок, который нужно.
К преимуществам спиналки относят:
- Очень быстрое действие препаратов.
- Анестезиологу намного проще определить место, куда проводить укол.
- Быстрое восстановление после вмешательства.
- Не бывает токсического действия препаратов на организм.
Оба вида имеют и свои недостатки.
Недостатки эпидуралки включают в себя:
- Возможны судороги при операции.
- Случается, растяжение сосудов, которые снабжают кровью спинной мозг.
- Тяжело определить место для введения иглы.
- Лекарство действует только через 20 минут.
Недостатки спиналки такие:
- Обезболивание быстро перестает действовать.
- Возможно падение давления в период операции.
- Возможна брадикардия.
Частые осложнения при эпидуралке:
- Аллергия на препараты.
- Эпидуральный абсцесс.
- Эпидуральная гематома.
Частые осложнения при спиналке:
- Длительная головная боль.
- Аллергия на препараты.
- Блокада спинного мозга.
- Менингит.
- Тошнота до рвоты.
И при спинномозговой, при и эпидуральной анестезии возможны последствия, и к этому нужно быть готовым. Но если операция жизненно необходима, то анестезия, какой бы она не была, это меньшее из зол.
Эпидуральная или спинальная: что лучше
Лучше обойтись без любого вида наркоза, тогда и мучительного выбора не будет, и последствий. Но порой жизнь вносит свои коррективы, и выбирать все же приходится.
Если есть выбор избежать общего наркоза, использовав местный, так и надо сделать. Какой именно выбрать, должен решать непосредственно врач. Только он знает, состояние пациента, все нюансы его здоровья, ситуацию, при который требуется анестезия.
Если это естественные роды, то сейчас проводится в большинстве случаев эпидуралка, спинальная возможна при кесаревом или противопоказаниях к эпидуральной.
Оба средства призваны убирать болевой синдром, расслаблять мышцы. Поэтому, какой бы метод не был выбран, он справится со своей «работой».До сих пор в медицине нет четкого видения, какой метод лучше. Все очень индивидуально, как с точки зрения пациента, так и врача.