Неспецифический кольпит что это
Содержание
Неспецифический кольпит: причины, симптомы и лечение

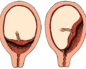
Неспецифический кольпит (вагинит) – это воспалительный процесс на слизистой оболочке влагалища, развившийся в результате проникновения инфекции и последующего дисбаланса микрофлоры. По статистике заболевание чаще всего проявляется у женщин детородного возраста. Но в то же время патологию нередко выявляют у новорожденных детей и у женщин в период менопаузы.
Интересно, что неспецифический кольпит исключительно женское заболевание. Мужчина нередко выступает в роли носителя патогенных микроорганизмов не испытывая при этом абсолютно никаких симптомов. В отличие от специфического кольпита вызываемого половыми инфекциями, эта форма болезни возникает только под воздействием условно-патогенных микроорганизмов.
Причины развития патологии
Основной причиной возникновения у женщины неспецифического кольпита становится дисбаланс микрофлоры влагалища. Другими словами, условно-патогенные микроорганизмы начинают усиленно размножаться. К ним относят, стафилококки, стрептококки, грибки рода Candida и другие микроорганизмы. Спровоцировать рост возбудителей инфекции могут следующие факторы:
- сбои в работе иммунной системы;
- сахарный диабет и другие заболевания эндокринной системы;
- длительное лечение антибактериальными препаратами;
- нарушение правил интимной гигиены;
- аллергическая реакция на мыло или средства контрацепции;
- изменение гормонального фона;
- травмы влагалища, в том числе и после оперативного вмешательства;
- беспорядочные половые связи;
- прием оральных гормональных контрацептивов;
- длительное ношение внутриматочной спирали.
Частая смена половых партнеров и отсутствие барьерной контрацепции может привести к тому, что произойдет колонизация чужеродных условно-патогенных микроорганизмов. Которые в результате подавят лактобактерии и спровоцируют развитие инфекционного процесса.
Клиническая картина
Выраженность симптомов при неспецифическом кольпите может отличаться в зависимости от его формы. При острой форме клинические проявления бывают следующими:
- обильные выделения из влагалища, в зависимости от возбудителя они могут быть жидкими, творожистыми, пенистыми, гнойными, с характерным неприятным запахом;
- зуд и чувство жжение, усиливающееся во время менструальных выделений и после полового акта;
- покраснение и отек влагалищных стенок;
- диспареуния (боль при половом акте);
- болезненность в нижней части живота;
- боль и жжение во время мочеиспускания.
Хроническая форма неспецифического кольпита сопровождается такими же проявлениями, но боль, как правило, отсутствует, а общая клиническая картина становится более смазанной.
Важно! Отсутствие лечения и полное игнорирование симптомов может привести к развитию серьезных осложнений, вплоть до первичного бесплодия.
Методы диагностики
При появлении первых симптомов женщине следует обратиться к гинекологу. Врач проведет гинекологический осмотр. При остром неспецифическом кольпит может быть проведена дифференцированная диагностика. Для этого гинеколог делает забор мазков и обследует влагалище женщины при помощи колькоскопа.
В лабораторных условиях мазки исследуют на наличие лейкоцитов, а также проводят бактериологический посев. В результате таких исследований удается выявить возбудителя болезни, а также если необходимо определить его чувствительность к антибактериальным препаратам.
В отдельных случаях женщине назначают УЗИ диагностику. Такое обследование оправдано при подозрении на аномальное развитие органов малого таза и сопутствующие заболевания мочеполовой системы.
Терапевтические меры
Лечение неспецифического кольпита имеет несколько направлений. К ним относят:
- Общую терапию. В этом случае лечение направлено на избавление от заболеваний, способствующих сбою в эндокринной, иммунной и гормональной системе.
- Местное лечение. На этом этапе проводят обработку влагалища противовоспалительными и антисептическими средствами. Например, спринцевание отварами трав, раствором марганцовки, хлоргексидином. Дополнительно в полость влагалища вводят противомикробные и антимикотические суппозитории, тампоны и таблетки.
- Восстановление микрофлоры влагалища. С этой целью проводят терапию эубиотиками.
- Специальная диета. Пациентке рекомендуется включать в рацион кисломолочные продукты и исключить сладкие, жирные, острые и соленые блюда. Для снижения риска развития отеков проводится коррекция объема потребляемой жидкости.
Дополнительно на все время лечения женщине следует отказаться от половых контактов. При этом лечение должны проходить оба партнера. В противном случае существует высокий риск рецидива.
Внимание, непролеченный неспецифический кольпит и самолечение может привести к таким осложнениям, как эндометрит, хориоамнионит, внематочная беременность, бесплодие, гнойные инфекции. Именно поэтому при первых признаках болезни необходимо обратиться к гинекологу.
Источник: https://zdorovaya-ya.ru/zabolevaniya/kolpit/nespetsificheskiy-kolpit.html
Кольпит (неспицифичный вагинит)

Кольпит – воспаление слизистой оболочки влагалища.
Эта болезнь довольно распространена: около 70% всех женщин, ведущих половую жизнь, имеют или имели бактериальный кольпит (специфический или неспецифический) – и их число продолжает расти.
Это объясняют распространённостью половых инфекций, несоблюдением элементарных правил личной гигиены, снижением иммунитета в целом и экологическими проблемами.
При вагините воспалительный процесс затрагивает слизистую влагалища, но довольно часто в этот процесс вовлекаются и наружные половые органы женщины – тогда такое заболевание называют «вульвовагинит».
Кроме эстетического неудобства при заболевании вагинитом (постоянные обильные бели) у женщины резко снижается сексуальная активность и удовлетворение от интимной близости.
Кольпит может стать причиной нарушения детородной функции женщины вообще: такие осложнения как нарушение менструального цикла, восходящие инфекции матки, яичников нередко становятся причиной внематочной беременности и бесплодия.
В настоящее время разработано большое количество классификаций вагинитов, однако, в повседневной практике врач использует лишь несколько из них:
- по характеру и длительности воспаления кольпиты подразделяются на хронический, подострый и острый кольпит.
- по возрасту женщины — вагиниты девочек, женщин детородного и постменопаузального периода.
- по типу возбудителя — на специфический и неспецифический вагинит.
А также по характеру отделяемого (серозный, гнойный и т.д.) и по предшествующим факторам (послеродовые, постабортные и т.д.)
Специфические и неспецифические вагиниты
Специфические кольпиты вызваны бактериями, которые у здоровой женщины не могут и не должны обнаруживаться в слизистой влагалища. К ним относятся
- гонококк (гонорейный вагинит);
- трихомонада (трихомонадный вагинит);
- хламидия (хламидийный вагинит);
- бледная трепонема (сифилитический вагинит)
- уреаплазма, микоплазма (микоплазменный или уреаплазменный вагиниты);
- микобактерия туберкулеза(туберкулезный вагинит).
Если болезнетворная флора имеет смешанный характер (присутствуют другие бактерии, грибы или вирусы) в сочетании с указанными выше возбудителями, то вагинит все равно является специфическим.
В свою очередь, неспецифический бактериальный вагинит развивается под действием условно-болезнетворных микроорганизмов, которые в норме составляют часть естественной микрофлоры влагалища, но при определенных условиях становящиеся болезнетворными:
- протей, стрептококк, стафилококк, кишечная палочка, синегнойная палочка, гарднерелла (бактериальные вагиниты);
- дрожжеподобные грибки рода Candida, Bacteroides spp., Corynebacterium spp. и др. (грибковые вагиниты);
- вирус папилломы человека, вирус простого герпеса(вирусные вагиниты);
- смешанные вагиниты.
Неспецифический кольпит имеет сходные симптомы со специфическим вагинитом, принципиальное различие между ними состоит в выборе тактики лечения: при специфическом кольпите необходимо не только лечение женщины узконаправленными препаратами, но и обследование и лечение её половых партнёров.
Стоит отметить, что в настоящее время гинекологи относят в отдельную группу так называемый атрофический вагинит (кольпит).
По сути, это не заболевание, а симптомокомплекс, который развивается у женщин пожилого возраста или у женщин, которым по различным причинам была проведена искусственная (преждевременная) менопауза (операция на яичниках, лечение миомы маткии др.). Такие симптомы, как зуд, жжение, болезненность при интимной близости – становятся не следствием развития бактериального вагинита, а снижением уровня женских половых гормонов – эстрогенов.
Именно они стимулируют рост и деятельность клеток, выстилающих влагалище и содержащих гликоген – основное питательное вещество для нормальной микрофлоры слизистой влагалища.При снижении их числа – снижается и количество нормальной микрофлоры, что приводит к увеличению условно-болезнетворных бактерий и развитию местной очаговой воспалительной реакции.
Что в конечном итоге и приводит к диагнозу «атрофический кольпит».
Хронический кольпит
Если острая фаза вагинита не была своевременно вылечена или лечение было неэффективным, воспаление становиться хроническим. Доля хронических вагинитов в общей структуре заболеваемости кольпитами довольно велика – около 40%.
Это объясняется неяркой клинической картиной, не своевременным обращением к врачу, неадекватным лечением или недостаточной приверженностью женщины к нему. Важную роль также играет и этический момент (женщине просто неудобно говорить о своей болезни).
Например, хронический трихомонадный кольпит почти не имеет симптомов, определяясь лишь после обследования на половые инфекции и тщательного гинекологического осмотра.
Хронический вагинит может длиться на протяжении месяцев и лет, лишь изредка беспокоя женщину после переохлаждений , различных вирусных инфекций, приема алкоголя, во время менструации или беременности.
Однако риск развития восходящей инфекции (воспаление матки, маточных труб и яичников) резко возрастает, приводя в конечном итоге к бесплодию женщины.
Чем и как именно лечить кольпит, определит ваш лечащий врач после проведения ряда исследований.
Лечение кольпита (вагинита)
Лечение кольпита у женщины преследует несколько целей.
Во-первых, это устранение предрасполагающих факторов развития вагинита (повышенный вес, увлечение острой, солёной или копчёной пищей, гормональные нарушения, хронические очаги инфекции и т.д.).
Во-вторых, лечение собственно вагинита.
При решении вопроса «чем лечить вагинит» врач решает две основные задачи. Первая, определяет, является ли вагинит специфичным или нет. Вторая – необходимо ли женщине системное применение антибактериальных препаратов.
Наиболее трудный для лечения неспецифический бактериальный вагинит, который очень часто имеет хроническое течение.
Его обострения возникают после перенесённой вирусной инфекции или обострении хронической инфекции в организме женщины (хронический синусит, пиелонефрит, гельминтозы, кариозные зубы и др.).Именно лечение сопутствующей хронической инфекции становится первоначальной задачей врача.
Одновременно с этим проводиться местное и общее лечение.
Местное лечение заключается в промывании влагалища растворами антисептиков (нитрофурал, диоксидин, мирамистин и др.), палочки с антибиотиками во влагалище (чаще всего антибиотик с учётом выявленного возбудителя заболевания), свечи от кольпита, содержащие гексикон.
Обязательным является назначение лекарственных препаратов, содержащих культуры бактерий, характерных для нормальной микрофлоры влагалища ( эу- и пробиотики). Широко применяют иммуномодуляторы (свечи с интерфероном), антигистаминные препараты. Активно применяются комбинированные препараты (например, тержинан).
Базовый курс лечение составляет около 10-15 дней и проводится в амбулаторных условиях.
Общие мероприятия заключаются в обучении правилам личной интимной гигиены и укреплении иммунитета организма.
Важно помнить, что заниматься самолечением вагинитов не стоит: необходимо немедленно обратиться к врачу.
Лечение специфических вагинитов (гонорейный, хламидийный, трихомонадный кольпит и др.) требует не только активного местного лечения, но и проведение системной антибактериальной терапии.
Кроме того, необходимы обследование половых партнёров и их лечение.
Лечение таких вагинитов комплексное и заключается в назначении антибиотиков (с учётом выявленного возбудителя), противогрибковых средств и иммунокорректоров, активной местной терапии.Лечение атрофического кольпита заключается в применении женских половых гормонов (эстрогенов) как местного (например, эстрадиол в виде свечей) или системного действия (например, анжелик). Начать лечение желательно не позднее 18-36 месяцев от наступления менопаузы, а эффективность как местных, так и системных препаратов сопоставима.
К тому же, применение системных препаратов в целом благотворно влияют на организм женщины, уменьшая проявления климактерического синдрома. Важно помнить, что атрофический кольпит – проявление постменопаузального периода.
И своевременное назначение заместительной гормональной терапии может не только помочь в лечении атрофического вагинита, но и снизить риск развития сердечно-сосудистых заболеваний и остеопороза.
Лечение кольпита (вагинита) народными средствами
Применение различных народных рецептур для лечения вагинитов прочно вошло в гинекологическую практику. Но на вопрос, «как вылечить кольпит» народными средствами, современная медицина даёт однозначный ответ: вылечить кольпит исключительно отварами и примочками невозможно. Положительный эффект даёт лишь комплексное лечение с современными антибактериальными препаратами.
Ванночки из отвара чеснока или чабреца, настойки или отвары чистотела, периодические промывания (спринцевания) отваром ромашки, черёмухи или календулы, закладывание во влагалище тампонов, смоченных в настойке или отваре корня имбиря или листьев дуба – лишь небольшой перечень народных рецептов, которые могут помочь решить вопрос, «как лечить кольпит» не только лекарственными препаратами. Но стоит помнить, желая начать лечение по народным рецептам, необходимо в первую очередь проконсультироваться со своим лечащим врачом.
Источник: https://ztema.ru/illness/ginekologiya/kolpit
Воспаление слизистой влагалища, или неспецифический кольпит: признаки, методы выявления, терапия

Неспецифическим кольпитом в медицине называется воспалительный процесс в слизистой оболочке влагалища.
В отличие от специфической формы заболевания возникает не вследствие заражения половыми инфекциями, а в результате повышения активности условно-патогенных микроорганизмов, являющихся компонентом влагалищной микросреды. Важным фактором возникновения и развития патологии является сниженный иммунитет.
Причины неспецифического кольпита
Чаще всего воспалительные процессы во влагалище связаны с проникновением патогенных микроорганизмов извне, обычно заражение происходит при незащищенном половом акте. Такая форма патологии носит название специфического кольпита.
Причины возникновения и развития неспецифического кольпита имеют совсем другую природу, они связаны с нарушением баланса влагалищной микрофлоры.
Естественная влагалищная среда на 98% заселена лактобактериями, а 2% представлены условно-патогенными микроорганизмами.
Эти 2% бактерий не могут в обычном состоянии нанести женскому организму какой-либо вред, но под влиянием определенных факторов они начинают быстро размножаться и образовывать колонии.
Уровень кислотности влагалища здоровой женщины в среднем имеет показатель pH 3,8 — 4,5, но под влиянием определенных негативных факторов эти значения сдвигаются, и для условно-патогенных микроорганизмов создается благоприятная среда для размножения. Количество патогенных организмов активно растет, они начинают подавляюще воздействовать на лактобактерии, резко снижая защитные силы организма.
Если иммунитет у женщины в норме, организм может самостоятельно справиться с инфекцией, но при его снижении начинается развитие воспалительного процесса, диагностируется неспецифический кольпит.
В зависимости от характера возбудителя инфекции неспецифический кольпит подразделяется на три вида:
- бактериальный, причинами которого являются стафилококк и другие кокковые инфекции, кишечная и синегнойная палочки и другие бактерии;
- вирусный, возникающий из-за попадания в организм вируса герпеса или папилломы человека;
- грибковый, возбудителем которого могут стать различные дрожжеподобные грибы.
Если в результатах анализа микрофлоры обнаруживается несколько возбудителей, то заболевание носит название смешанного кольпита.
Неспецифическим кольпитом женщина может заболеть в разном возрасте, но причины развития инфекции при этом отличаются:
- У девочек до 10 лет патология развивается из-за несформированного баланса влагалищной микрофлоры и неразвитости слизистой, через которую бактерии легко проникают в организм.
- У взрослых женщин болезнь чаще всего обусловлена гормональной перестройкой и снижением защитных сил организма во время беременности.
- В постклимактерическом периоде слизистая влагалища истончается в силу естественных возрастных причин, поскольку уменьшается количество влагалищных выделений, являющихся смазкой для вагинальных стенок, кроме того, с течением лет у женщины снижается иммунитет.
Частой причиной неспецифического кольпита независимо от возраста является несоблюдение правил личной гигиены, причем заболевание может возникнуть не только при ее отсутствии, но и при слишком частом мытье, особенно с использованием агрессивных моющих средств и с постоянным спринцеванием влагалища. Оба этих фактора могут привести к нарушению влагалищной микрофлоры и дать толчок к развитию колоний патогенных бактерий.
Для интимной гигиены нужно выбирать средства с нейтральной кислотностью и использовать их не чаще одного раза в день.
Также инфекция может попасть в организм через микротравмы слизистой влагалища, которые могут быть получены при неправильном введении гигиенических тампонов или противозачаточных средств.Среди прочих факторов, провоцирующих развитие неспецифического кольпита, в медицине выделяют:
- беспорядочные сексуальные контакты;
- проблемы со стороны эндокринной системы, хронические заболевания почек, желудка и других систем организма;
- гормонотерапия или прием антибиотиков без согласования с врачом;
- недостаток витаминов;
- неправильное строение половых органов;
- проблемы с иммунной системой;
- постоянное нервное перенапряжение.
Различают первичный неспецифический кольпит, который наблюдается у девочек и женщин в постклимактерическом возрасте и является самостоятельной патологией, и вторичный, возникающий как следствие других воспалительных заболеваний инфекционной этиологии.
Рекомендуем прочитать об остром вагините. Вы узнаете о причинах и видах острого вагинита, симптомах, осложнениях патологии, методах диагностики, лечении.
А здесь подробнее о трихомонадном вагините.
Симптомы заболевания
Поскольку неспецифический кольпит может быть вызван различными видами возбудителей и протекать в разных формах, его проявления могут различаться.
Для острой стадии заболевания характерны следующие симптомы:
- сильный зуд и жжение в области наружных половых органов;
- сильные выделения из влагалища с характерным запахом;
- отечность и покраснение слизистой влагалища, при гинекологическом осмотре на его стенки обнаруживаются высыпания.
Если воспалительный процесс затрагивает мочеиспускательный канал, женщина жалуется на боли и жжение во время посещения туалета, дискомфорт во время интимной близости, боли в нижней части живота.
Выделения при неспецифическом кольпите зависят от типа инфекции, например, их творожистый характер свидетельствует о грибковом поражении, поэтому такая форма патологии называется молочницей.
Острая стадия заболевания длится в среднем две недели, при своевременном и адекватном лечении происходит полное выздоровление. Однако если вовремя не принять соответствующие меры, неспецифический кольпит переходит в подострую форму, когда симптомы становятся слабовыраженными. Такая стадия может длиться до полугода.
При отсутствии лечения болезнь переходит в хроническую стадию, которая может протекать совсем без симптомов, но напоминать о себе периодическими рецидивами. Такой характер течения болезни грозит женщине серьезными осложнениями со стороны мочеполовой системы.
Для хронической формы неспецифического кольпита характерны следующие симптомы:
- в результатах анализа крови обнаруживается значительное количество лейкоцитов;
- при бактериологическом анализе влагалищной микрофлоры обнаруживается полное отсутствие лактобактерий, среда при этом становится щелочной.
При хроническом течении болезни женщины жалуются на общую слабость, потерю аппетита, снижение массы тела. При осмотре определяются увеличенные лимфатические узлы, температура тела может быть субфебрильной.
О причинах и симптомах кольпита смотрите в этом видео:
Насколько опасен для женщины
При неосложненной форме неспецифический кольпит хорошо поддается терапии и имеет хороший прогноз к выздоровлению. Опасность представляет состояние, когда лечение не было вовремя назначено, инфекция проникла в другие органы женской половой системы. В таких случаях возникает высокий риск таких заболеваний, как воспаление слизистой оболочки матки, эрозия шейки матки и других патологий.
Особую опасность неспецифический кольпит представляет для беременных, поскольку у них в результате воспалительного процесса во влагалище могут возникнуть следующие осложнения:
- передача инфекции от матери к будущему ребенку;
- риск появления у плода серьезных пороков развития;
- инфицирование околоплодных вод;
- внутриутробная гибель плода.
Тяжелое течение болезни может привести к истончению тканей влагалища, что грозит их разрывом во время родов.
Диагностика состояния
При первом обращении женщины к гинекологу он проводит сбор анамнеза, который при подозрении на неспецифический кольпит должен включать следующие вопросы:
- имелись ли в недавнем прошлом инфекционные заболевания;
- состояние эндокринной системы, ставился ли диагноз сахарный диабет или патологии щитовидной железы;
- регулярность менструального цикла, была ли беременность в предшествующем периоде;
- средства, используемые в целях предохранения от нежелательной беременности.
Далее проводится гинекологический осмотр, при котором определяется характер и консистенция выделений из влагалища. При неспецифическом кольпите они имеют выраженный неприятный запах, а их цвет может быть разным в зависимости от наличия гнойных включений.
Также для заболевания характерна гиперемия влагалища, на его стенках обнаруживается специфический налет и мелкие кровоизлияния.
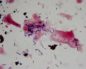
Самым информативным методом лабораторной диагностики является микроскопический анализ мазка со слизистой влагалища, который может выявить значительное количество лейкоцитов и определить конкретного возбудителя инфекции.
Лечение неспецифического кольпита
Терапия проводится комплексно и включает мероприятия, направленные на облегчение симптомов, снятие воспалительных явлений, борьбу с возбудителем инфекции, профилактику осложнений. Лечение проводится при помощи системных препаратов общего и местного действия, в некоторых случаях для облегчения состояния возможно применение рецептов народной медицины.
Препараты
Традиционно воспалительные заболевания мочеполовой системы инфекционной этиологии лечатся при помощи антибиотиков, но в случае неспецифического кольпита эти средства применяются в основном в курсе терапии осложненных форм заболевания и при хроническом течении с частыми рецидивами. Обычно назначаются следующие антибактериальные средства:
- Метронидазол. Эффективный антибиотик, проникающий внутрь микробной клетки и вызывающий ее гибель при помощи ферментов. Препарат не действует на аэробные бактерии, поэтому применяется только в комплексе с другими средствами.
- Клиндамицин. Антибиотик из группы линкозамидов, показывает высокую эффективность в борьбе с простейшими, поэтому он активно применяется в лечении неспецифического кольпита. Выпускается в форме ампул для инъекций, которые можно применять как внутримышечно, так и внутривенно по 300 мг 4 раза в сутки.
- Цефалоспорины. Назначаются только при острой осложненной форме заболевания. В терапии неспецифического кольпита применяются препараты первого поколения этой группы антибиотиков, например, Цефазолин по 1 г 2 раза в день в виде инъекций.
Указанные препараты при общей активности против патогенной микрофлоры не оказывают негативного влияния на лактобактерии, поэтому в курсе антибактериальной терапии кислая влагалищная среда сохраняется.
При неспецифическом кольпите предпочтение отдается местной терапии, поскольку при непосредственном воздействии на патогенную микрофлору лечение проходит более эффективно.
Свечи
В курсе лечения неспецифического кольпита средствам местного воздействия отдают предпочтение все практикующие врачи. Применяются суппозитории разного фармакологического действия, но в последнее время более активно используются комбинированные средства.
Из классических антибактериальных препаратов назначаются следующие свечи:
- Метронидазол или Флагил, выпускается в форме суппозиториев или вагинального крема, назначается курсом по 2 приема в день в течение пяти дней;
- Клиндамицин или Далацин, также выпускается в виде свечей или крема, принимается в течение недели.
Из препаратов комбинированного действия популярностью пользуются свечи Тержинан (1 свеча на ночь в течение недели), Нео-Пенотран и Нео-Пенотран Форте.
Эффективны также суппозитории антисептического действия: Флуомизин, Гексикон, Повидон-йод и другие.
Показано также спринцевание влагалища Фурацилином или Хлоргексидином.
Что делать при хроническом неспецифическом кольпите
При такой форме заболевания в курс лечения, помимо антибактериальных и местных антисептических средств, включают препараты для нормализации гормонального фона, например, Овестин и Эстрокад, в состав которых входят эстрогены.
Поскольку хроническое течение заболевания в значительной степени снижает иммунитет, женщине необходимо назначить витаминные комплексы и иммуномодуляторы.
Меры профилактики
Для предотвращения риска возникновения неспецифического кольпита достаточно соблюдать простые превентивные меры:
- обращаться к врачу при первых тревожных симптомах;
- соблюдать правила личной гигиены;
- избегать случайных половых контактов;
- вести здоровый образ жизни.
Рекомендуем прочитать об атрофическом кольпите у женщин. Вы узнаете о причинах атрофического кольпита, симптомах и осложнениях, методах диагностики, лечении и профилактике.
А здесь подробнее о вагинальном кандидозе.
Несмотря на то, что неспецифический кольпит имеет хороший прогноз к выздоровлению, он, как и любое воспалительное заболевание женской мочеполовой системы, может привести к неприятным последствиям. Поэтому женщине нельзя игнорировать первые симптомы патологии и сразу обращаться к гинекологу.
О диагностике и лечении кольпита смотрите в этом видео:
Источник: https://ginekologiya.online/nespetsificheskij-kolpit/
Неспецифический вагинит
Заболевание может коснуться женщин любого возраста. Хотя оно не несет серьезной угрозы для жизни, лечить его все-таки необходимо, так как хроническое воспаление влагалища чревато довольно серьезными осложнениями.
Неспецифический вагинит (синоним кольпит) – это инфекционное воспаление влагалищной слизистой оболочки, причиной которого могут стать разнообразные неспецифические микроорганизмы, отличные от возбудителей, передающихся половым путем.
По сути, неспецифический вагинит — это нарушение естественной флоры влагалища, которая является своеобразным защитным барьером от проникновения инфекции. Влагалищная экосистема включает в себя три основных компонента:
- здоровый эпителий, состояние и уровень функционирования которого зависит от гормонального фона женщины;
- условно-патогенные микроорганизмы;
- лактобациллы, контролирующие активность условно-патогенной флоры.
Неспецифический вагинит развивается тогда, когда условно-патогенные микроорганизмы проникают в организм извне, а также происходит их активизация в составе нормальной влагалищной флоры. Спровоцировать этот процесс может множество факторов, от которых не застрахована ни одна женщина.
Причины развития
Так, развитие неспецифического воспалительного процесса могут спровоцировать:
- стафилококки;
- стрептококки;
- протей;
- кишечная палочка;
- синегнойная палочка;
- грибки рода Кандида и другие микроорганизмы.
Неспецифический вагинит довольно редко развивается как самостоятельное заболевание из-за проникновения возбудителей из внешней среды. Обычно, воспаление происходит из-за того, что условно-патогенная микрофлора начинает подавлять полезные лактобактерии.
Происходит это под воздействием следующих предрасполагающих факторов:
- частая смена полового партнера;
- постоянное ношение тесного синтетического белья;
- снижение общего иммунитета;
- заболевания эндокринной системы;
- врожденные патологии строения женских половых органов;
- гормональный дисбаланс и т.д.
Нормальная вагинальная флора может угнетаться в результате бурной сексуальной жизни с разными партнерами без применения средств барьерной контрацепции.
В этом случае происходит колонизация чужеродных условно-патогенных микроорганизмов, которые подавляют лактобактерии. Также воспаление может начаться из-за частого применения тампонов и ежедневных прокладок, мешающих естественной вентиляции.
Использование ароматизированных средств для интимной гигиены также несет определенную угрозу для полезных лактобактерий.
Классификация и симптомы
Чаще всего у женщин диагностируются две формы неспецифического вагинита:
- серозно-гнойный вагинит;
- диффузный вагинит.
Для серозно-гнойного вагинита характерна весьма разнообразная клиническая картина.
У женщины могут наблюдаться как довольно незначительные изменения влагалищной слизистой оболочки, так и тяжелое гнойное воспаление, при котором слизистая сильно утолщается, покрывается гнойными отделяемыми и становится гиперемированной на всем протяжении.
В зависимости от степени воспалительного процесса, неспецифический кольпит в острой форме может проявляться следующими симптомами:
- белями (водянистыми, жидкими, гнойными, пенистыми) с неприятным запахом;
- зудом в зоне преддверия влагалища, обусловленным раздражающим воздействием вытекающих выделений;
- жжением в половых органах и другими неприятными ощущениями, усиливающимися во время полового акта;
- отечностью стенок влагалища.
Заболевание в хронической форме характеризуется теми же симптомами, за исключением болевых ощущений – они, как правило, отсутствуют. Общее самочувствие женщины остается нормальным.
Важно понимать, что игнорируя симптомы неспецифического вагинита, женщина рискует получить некоторые серьезные осложнения.
- При вагините во влагалище происходит накапливание бактерий и продуктов их жизнедеятельности, являющиеся токсичными.
- Если подобное заболевание диагностируется у женщины в период беременности, существует риск преждевременных родов, а также инфицирования плода.
- Кроме этого, невылеченный вагинит чреват некоторыми послеродовыми осложнениями, например, эндометритом или хориоамнионитом.
Диагностика
Как правило, диагностировать неспецифический кольпит можно после обычного зеркального осмотра влагалища, которое заполнено содержимым различной консистенции, выделяющимся наружу.
- При серозно-гнойном вагините наблюдается резкое утолщение и отечность слизистой оболочки, которая покрыта плотными серыми пленками. При их соскабливании слизистая может начать кровоточить.
- При диффузном вагините на слизистой присутствуют отечные сосочки, похожие на зернышки яркого красного цвета.
Для уточнения предварительного диагноза врач назначает дополнительные исследования:
- Бактериоскопический метод. Бактериоскопический метод предполагает взятие мазка из влагалища и окрашивание его специальным способом. В результате данного анализа удается точно определить вид возбудителя. Чаще всего обнаруживается сразу несколько видов микроорганизмов. Важно, что при неспецифическом вагините всегда наблюдается повышенный уровень лейкоцитов.
- Бактериологический метод. При бактериологическом исследовании материал помещают в особую питательную среду, на которой вырастает конкретный вид возбудителя. Обычно такой анализ занимает несколько дней. Однако данный вид диагностики можно назвать малоинформативным, так как здоровая влагалищная микрофлора может содержать огромное количество разнообразных микроорганизмов.
Лечение
Справиться с инфекцией и снизить риск возникновения рецидивов может только комплексное лечение, которое включает в себя:
- прием противовоспалительных, этиотропных препаратов;
- терапию, направленную на сопутствующие заболевания эндокринной системы, нарушения обменных прочесов и т.д.;
- воздержание от сексуальных контактов до выздоровления;
- обследование и лечение полового партнера в случае необходимости.
В лечении неспецифического кольпита особое внимание должно уделяться санации вульвы и влагалища. Врач может рекомендовать проводить подмывания половых органов слабым раствором перманганата калия, а также отварами ромашки или календулы. Если имеются гнойные выделения, то необходимо спринцеваться тем же отваром ромашки.
Важно не проводить спринцевания более трех-четырех дней подряд, так как частое применение данной процедуры может замедлить восстановление нормальной флоры во влагалище.
При неспецифическом вагините могут назначаться антибиотики, однако их эффективность подвергается сомнению из-за высокой устойчивости к ним микроорганизмов. Иногда целесообразным может быть местное лечение с помощью антибактериальных препаратов. Довольно часто применяются следующие средства:
- вагинальные капсулы Полижинакс,
- свечи Нистатин;
- капсулы неомицина сульфата и другие.
Вагинальные капсулы необходимо вводить во влагалище один-два раза в сутки. Курс лечения должен продолжаться от недели до двух.
Сегодня для лечения неспецифического вагинита также активно применяется препарат Тержинан, выпускающий в форме вагинальных таблеток. В его состав входит неомицин сульфат, тернидазол преднизолон и нистатин.
Народные методы лечения
Для устранения неприятных симптомов и воспаления, можно воспользоваться следующими рецептами народной медицины:
- Перед сном необходимо вводить во влагалище марлевый тампон, пропитанный облепиховым маслом. Купить масло можно в аптеке;
- Травяной отвар для приема внутрь. Возьмите равные части цветков календулы, акации, ромашки, листьев малины, омелы, ежевики, крапивы, коры дуба, душицы и тысячелистника. Приготовьте отвар из двух столовых ложек сбора, залив их половиной литра кипятка и потомив на водяной бане около получаса. Процеженное лекарство пить три раза в день перед едой по половине стакана;
- Ванночка с ромашкой и календулой. Два раза в день принимайте сидячую ванночку, добавив в нее отвар ромашки и календулы. Чтобы приготовить отвар, возьмите по половине стакана каждого лекарственного растения, залейте литром воды и вскипятите;
- Тампоны с прополисом и медом. Возьмите небольшое количество натурального прополиса (размером примерно с лесной орех), измельчите и растопите на водяной бане, добавив 50 граммов воды. Остуженный прополис смешайте с ложкой меда. Полученным лекарством пропитывайте тампон и водите во влагалище ежедневно на два часа.
При неспецифическом кольпите лечение в домашних условиях может иметь высокую эффективность, если проводить его под наблюдением врача.
Профилактика
Для того, чтобы не допустить воспаления влагалища, необходимо:
- тщательно следить за гигиеной половых органов, следя чтобы они всегда были чистыми и сухими;
- не следует использовать для подмываний щелочные и ароматизированные средства;
- желательно носить нижнее белье из натуральных тканей, которое будет обеспечивать нормальный воздухообмен;
- при сексуальных контактах с новым партнером следует обязательно применять средства барьерной контрацепции.
Что касается питания, то оно также играет немаловажную роль в сохранении нормальной влагалищной микрофлоры. Так, женщинам рекомендуется отказаться от сладкого и употреблять как можно больше натуральных кисломолочных продуктов.
Кроме этого, регулярный гинекологический осмотр поможет выявить любое нарушение на ранних сроках, что существенно облегчит последующее лечение.
Читайте далее:
Источник: https://eva-health.ru/desease/kolpit/klassifikatsiya/nespetsificheskij/
Лечение неспецифического кольпита у женщин
Одним из самых распространенных гинекологических заболеваний считается неспецифический кольпит. Его развитие связано с нарушением естественного баланса микрофлоры влагалища. Опасность этого заболевания в том, что длительное время оно может протекать бессимптомно, что провоцирует появление осложнений. Чтобы избежать этого, необходимо помнить особенности такого заболевания.
Неспецифические кольпиты или вагиниты – это воспалительные процессы, которые локализуются в области влагалища. Половая система здоровой женщины защищается от негативного влияния специальным барьером.
В качестве него служит микрофлора влагалища. При определенных факторах численность болезнетворных микроорганизмов начинает превосходить количество полезных. Это и становится толчком к развитию болезни.
Данный кольпит не связан с проникновением опасных бактерий из вне. Его причиной становится активизация тех микроорганизмов, которые в норме присутствуют в организме каждой женщины. В минимальных количествах они не опасны. Но если появляются факторы, которые стимулируют их активное размножение, развивается вагинит.
Причины развития заболевания
Кольпит развивается на фоне нарушения обменных процессов, происходящих в организме. Специалисты выделяют несколько причин возникновения такой ситуации:
- Травмирование слизистой поверхности влагалища. Такое может случиться во время проведения аборта, введения контрацептивной спирали, несоблюдении технологии спринцевания и так далее.
- Аллергическая реакция на воздействие химических веществ. Нередко женский организм так реагирует на применение лубрикантов или использование презервативов.
- Переохлаждение.
- Длительное воздействие высоких температур. Это происходит при посещении бани или сауны.
- Пережитый стресс, психологическое или умственное перенапряжение.
- Заболевания эндокринной системы: сахарный диабет, ожирение и так далее.
- Ношение слишком тесного нижнего белья, изготовленного из синтетических тканей. Оно создает благоприятную атмосферу для жизнедеятельности болезнетворных бактерий.
- Патологии половых органов, которые носят врожденный характер.
- Нарушения гормонального фона. С этим связан тот факт, что от такого заболевания чаще страдают женщины в период климакса.
- Продолжительное лечение с применением антибактериальных препаратов.
- Несоблюдение индивидуальных гигиенических норм.
- Атрофические процессы, происходящие на оболочке влагалища.
Выше перечисленные факторы провоцируют гибель полезных микроорганизмов и активное размножение вредоносных. К возбудителям кольпитов относят: стафилококк, стрептококк, кишечную и синегнойную палочку, грибы типа Кандида и некоторые другие.
Естественная микрофлора влагалища угнетается в результате чрезмерно активной половой жизни. Поэтому стоит отказаться от беспорядочных половых связей.
Классификация болезни
Классифицировать заболевание можно по нескольким признакам. Исходя из локализации воспалительного процесса, выделяют следующие виды кольпита у женщин:
- Первичный. Воспаление локализовано на стенках влагалища.
- Вторичный. Процесс распространяется выше по мочеполовой системе и достигает области матки.
Вторичный кольпит чреват серьезными осложнениями. Чтобы не допустить его развития, необходимо помнить, что это такое и каковы его первые признаки. Как только вы стали отмечать у себя появление тревожных симптомов, необходимо сразу же проконсультироваться со специалистом.
Особенности симптомов и лечения вульвовагинита у детей
Если рассматривать заболевание с точки зрения характера его течения, то выделяют следующие разновидности:
- Острый. Для него характерно проявление яркой симптоматики. Болезнь начинается внезапно и при отсутствии должного лечения быстро прогрессирует.
- Хронический. Развивается в случае отсутствия терапии острой формы. Симптоматика проявляется слабо. Возможно появление периодов обострения.
- Латентная. Заболевание протекает скрыто и никак себя не проявляет. Диагностировать его удается только в ходе проведения медицинского обследования.
На ранних стадиях вагинита слизистая поверхность влагалища поражается слабо. В тяжелых случаях появляются очаги гнойного воспаления. При этом слизистая сильно утолщается и покрывается гноем.
Симптоматика
Основным симптомом кольпита считается появление неестественных выделений. В начале болезни они становятся жидкими, в некоторых случаях имеют пенистую структуру. По мере развития воспалительного процесса секрет становится гуще, в нем обнаруживается примесь крови. Среди прочих признаков вагинита выделяют:
- Сильный зуд в половых органах. Отделяющийся секрет оказывает раздражающее действие на слизистые поверхности, что и приводит к появлению зуда.
- Жжение во влагалище. Оно может усиливаться во время опорожнения мочевого пузыря.
- Женщина ощущает сдавленность половых органов.
- В некоторых случаях могут мучить нарушения процесса мочеиспускания.
Появление болевых ощущений затрудняет процесс диагностики, так как введение смотровых зеркал становится невозможным. Половые отношения также приносят женщине сильный дискомфорт.
Диагностические мероприятия
Симптомы неспецифических кольпитов схожи с проявлениями бактериального вагиноза. Поэтому поставить точный диагноз можно только после проведения полноценной диагностики. Применяются следующие методики:
- Визуальный осмотр. Специалист оценивает состояние стенок влагалища, наличие выделений. При соскабливании секрета со слизистых открывается кровотечение.
- Бактериоскопическое исследование выделений. В отобранных образцах удается выявить наличие патогенных микроорганизмов.
- Бактериологическая диагностика. Она применяется редко ввиду своей неинформативности.
Выбор конкретной методики врач осуществляет, исходя из особенностей симптоматики заболевания. Только после постановки точного диагноза можно разрабатывать программу лечения.
Терапевтические методики
Лечение неспецифического кольпита должно быть комплексным. Оно включает в себя корректировку образа жизни и применением медикаментозных средств. Применяются следующие методики:
- Местные дезинфицирующие средства. Самыми эффективными из них оказываются сульфат цинка, хлорофиллипт, перманганат калия. Показано и применение лечебных свечей, например, Гексикона или Гиналгина. Они помогают справиться с патогенной микрофлорой и снять воспаление.
- Использование средств, восстанавливающих нормальную микрофлору влагалища. Чаще других рекомендуется Ацилак, Бифиформ и другие.
- Корректировка образа жизни, направленная на укрепление защитных функций организма. Пациенткам рекомендовано больше времени проводить на свежем воздухе, заняться спортом, отказаться от вредных привычек, избегать стрессовых ситуаций.
- Диетическое питание. При лечении кольпита в рационе женщины должно присутствовать больше кисломолочных продуктов, овощей и фруктов. Необходимо отказаться от острой, чрезмерно соленой и жареной пищи. Чтобы предотвратить появление отеков рекомендуют снизить количество выпиваемой за день жидкости.
Быстрому лечению способствует полный отказ от половых отношений. В некоторых случаях терапия показана и половому партнеру. Спустя 4 месяца после окончания курса лечения необходимо пройти повторное обследование.
Лечить кольпит неспецифической природы с применением антибиотиков нецелесообразно. Только в исключительных случаях применяются местные антибактериальные препараты: Полижинакс, Нистанин и некоторые другие.
Народные методики лечения
При неспецифическом кольпите женщину беспокоят неприятные симптомы. Быстрее справиться с ними помогут средства, приготовленные по народным рецептам. Они могут выступать только в качестве дополнения к основной программе терапии. Среди самых действенных методик выделяют:
- Сверните из стерильной марлевой салфетки тампон. Пропитайте его облепиховым маслом и введите во влагалище. Оставьте на всю ночь.
- В идентичных пропорциях смешайте цветки ромашки, календулы и акации, листья малины, ежевики и крапивы, душицу, а также тысячелистник и кору дуба. Две ложки подготовленного состава залейте половиной литра воды и отправьте на водяную баню томиться. Спустя полчаса профильтруйте отвар и пейте его по три раза за сутки перед едой.
- Смешайте в равных частях отвар ромашки и календулы. Остудите до комнатной температуры и используйте для сидячей ванночки.
- Растопите на водяной бане около 50 грамм прополиса с добавлением небольшого количества воды. После того как состав остынет, введите в него ложку меда. Полученным средством пропитайте тампон, скрученный из стерильной марли. Введите его во влагалище и оставьте на два часа.
Как можно вылечить хронический вагинит
Иногда такие средства провоцируют проявление аллергической реакции. Перед их применением необходимо проконсультироваться с врачом.
Какие последствия может иметь кольпит?
При неспецифическом кольпите не исключено развитие осложнений. Такое чаще бывает при несвоевременной или неграмотной терапии. Среди основных проблем выделяют:
- Затрудняется процесс зачатия ребенка. Если воспаление распространяется на область матки, может развиться бесплодие.
- Эндометрит.
- Хориоамнионит.
- Кольпит во время беременности приводит к трудностям при родоразрешении. Патогенная микрофлора передается малышу во время его прохождения по родовым путям. Нередко вагинит становится причиной преждевременных родов или многоводия.
Если не вести борьбу с патогенной микрофлорой, то продукты ее жизнедеятельности будут накапливаться на слизистых поверхностях влагалища, вызывая сильный зуд. Это причиняет женщине ужасный дискомфорт.
Профилактические мероприятия
При правильной терапии кольпит быстро излечивается. Чтобы не допустить вероятность развития осложнения, стоит позаботиться о профилактике. Она включает в себя:
- Соблюдение всех правил гигиены. Для подмывания необходимо использовать неагрессивные средства с нейтральным уровнем pH.
- По возможности откажитесь от использования ежедневных прокладок. Они становятся благоприятной средой для размножения микроорганизмов.
- Носите нижнее белье, изготовленное из натуральных тканей.
- При сексуальных контактах с непроверенным партнером обязательно используйте презерватив.
- Укрепляйте иммунитет: правильно питайтесь, ведите активный образ жизни, больше гуляйте.
Кольпит – неприятное заболевание. Но при правильном и своевременном лечении оно не причинит вреда здоровью женщины. Главное, не заниматься самолечение и при первых же признаках проблемы обращаться к специалисту.
Источник: https://venerbol.ru/vaginit/nespecificheskij-kolpit-chto-ehto-takoe-simptomy-lechenie.html