Содержание
Гистеросальпингография (ГСГ, оценка проходимости маточных труб)
Рентгеновская ГСГ, правая маточная труба непрходима
В структуре женского бесплодия трубный фактор (нарушение проходимости маточных труб, эндометриоз) занимает немаловажное место и составляет от 30 до 40%.
Основными причинами, приводящими к нарушению проходимости маточных труб являются острые и хронические воспалительные заболевания органов малого таза, различные формы наружного генитального эндометриоза, хирургические операции на органах брюшной полости и малого таза.
Функция маточной трубы определяется в целом двумя составляющими:
-
механической проходимостью, т.е., условно, способностью пропускать жидкость. Труба в некотором роде как «шланг», если он где-то перегнулся (перетянут спайкой), то вода по нему не идет. Также и невозможно движение яйцеклетки.
-
состоянием слизистой оболочки, т.е. состоянием ворсинок, которые находятся внутри и способствуют транспорту клеток. Слизистая оболочка может быть повреждена при длительном спаечном процессе, при хронических воспалительных заболеваниях придатков матки (гидросальпинкс, пиосальпинкс), при эндометриозе
Методы диагностики трубного фактора бесплодия:
- ультразвуковая гистеросальпингография — УЗИ (син. соногистеросальпингография, эхоГСГ).
- рентгеновская гистеросальпингография (ГСГ).
- диагностическая лапароскопия.
Ультразвуковая ГСГ
Эхогистеросальпингография — ультразвуковая диагностическая методика, позволяющая оценивать состояние полости матки и проходимость маточных труб.
В настоящее время данный метод является первым этапом в диагностике трубного фактора бесплодия благодаря тому, что ультразвуковая гистеросальпингография обладает практически одинаковой информативностью по сравнению с рентгеновской ГСГ (от 80 до 91%), а также является менее болезненной и минимально инвазивной процедурой.
Эхогистеросальпингография проводится в амбулаторных условиях, в первой фазе менструального цикла (после менструации).
В полость матка вводится специальный катетер, по которому затем вливается контрастное вещество в объеме от 10 до 20 мл. (физиологический раствор, раствор глюкозы, фурацилина, эховист, левовист и т.д.).
Введенный контраст улучшает визуализацию полости матки и позволяет более точно оценить особенности ее строения. Дальнейшее введение контраста приводит к его проникновению в маточные трубы, а затем и в брюшную полость, что косвенно указывает на их проходимость.При непроходимости маточных труб введенная жидкость не поступает в брюшную полость, или скапливается в трубе.
Для предотвращения распространения патогенной флоры из влагалища в полость матки и трубы, накануне проведения процедуры необходимо сдать гинекологический мазок на флору.
В течение 2 — 3 дней после проведения процедуры могут сохраняться болевые ощущения в нижних отделах живота и кровянистые выделения из влагалища. Предохраняться от беременности в данном цикле необходимости нет.
При проведении гистеросальпингографии (ГСГ) встречаются как ложноположительные, так и ложноотрицательные результаты. По данным литературы несовпадение результатов этого скринингового исследования с результатами проверки проходимости маточных труб при лапароскопии составляет от 15 до 25%.
Таким образом, ГСГ как метод проверки проходимости маточных труб в сравнении с лапароскопией и хромосальпингоскопией, является менее информативным методом исследования состояния маточных труб и может использоваться в качестве скрининга.
Лапароскопия с хромогидротубацией (проверка проходимости маточных труб при проведении лапароскопии)
При проведении лапароскопии через шейку матки в полость вводится раствор метиленового синего. Контроль проходимости раствора по маточным трубам осуществляется в режиме реального времени с использованием камеры, с помощью которой проводится вмешательство.
Диагностическая ценность лапароскопии в случае оценки проходимости маточных труб составляет 100%. Во время операции удается не только выявить уровень повреждения, но и ликвидировать причину данного состояния.
Методы оценки состояния слизистой оболочки маточных труб
Как было сказано выше, помимо механической проходимости маточных труб, большое значение играет также и состояние слизистой оболочки. Эпителий может быть поврежден вследствие длительности патологического состояния. Наиболее часто эпителий (ворсинки) маточной трубы повреждаются в случае, когда диагностирован гидросальпинкс (пиосальпинкс), а также при эндометриозе.
Выделяют 5 степеней нарушения состояния слизистой оболочки. Первая, минимальная, — пятая- самая тяжелая, когда слизистая оболочка практически отсутствует.
Диагностировать состояние слизистой маточных труб возможно при лапароскопии с использованием методики сальпингоскопии (тубоскопии). Метод заключается в осмотре трубы «изнутри» с использованием специального гибкого эндоскопа. На основании данных, полученных в результате осмотра, возможно прогнозировать вероятность наступления беременности.
При состоянии слизистой маточных труб, соответствующей 1-2 степени повреждения, вероятность наступления беременности колеблется в среднем по данным литературы от 50 до 70%.В случае 3-4 степени — 20-25%. При отсутствии слизистой оболочки (5 степень) пациентке сразу рекомендуется использование вспомогательных репродуктивных технологий (ЭКО).
Таким образом, наиболее информативным методом диагностики проходимости маточных труб является лапароскопия. Во время оперативного вмешательства становится возможным оценить также и состояние слизистой оболочки маточной трубы.
В качестве скрининговых методов исследования могут быть использованы гистеросальпинография и эхосальпингоскопия, однако, при использовании данных методик возможны как ложноположительные, так и ложноотрицательные результаты.
Еще статьи на эту тему
Теги: беременность, бесплодие, ГСГ, матка, маточные трубы, оплодотворение, плод, УЗИ, эндометриоз, яйцеклетка
Рубрика: Акушерство и Гинекология
Источник: http://medpractik.ru/articles/gisterosalpingografiya-ocenka-proxodimosti-matochnyx-trub.html
Гистеросальпингография — что это такое: как проводится сальпингография, хромосальпингоскопия и эхосальпингография
Современная медицина включает много способов, которые позволяют на должном уровне исследовать полость матки и маточные трубы. Все они объединены в одной большой группе под названием сальпингография. Основной их целью является диагностика трубного бесплодия, опухолевых образований и разнообразных недостатков в развитии детородных органов.
Сальпингография в свою очередь включает несколько отдельных групп, которые отличаются между собой методом достижения требуемого результатов анализов. Для гистеросальпингографии (гсг) и метросальпингографии, например, характерно заполнение полости матки и маточных труб специальной жидкостью.
Состав ее вещества позволяет провести рентгеноскопию, и определить степень проходимости маточных труб, обнаружить наличие новообразований, а также различных пороков в области половых органов.
Гистеросальпингография — что это
Гсг-это один из самых старых методов рентгенологического диагностического исследования органов женского малого таза с целью обнаружения различных заболеваний.
Ионизирующее вещество используется в сравнительно малых дозах, поэтому не приносит существенного вреда организму.
Сальпингографические методы позволяют также проводить диагностику причин женского бесплодия, а также проблем в процессе вынашивания плода.
Гистеросальпингорфия и метросальпингография позволяют проводить абсолютно безопасную ультразвуковую диагностику. Здесь исключены рентгеноконтрастные жидкости, характеризующиеся наличием радиационного фона. Их заменяют физрастворами, которые практически не вызывают аллергических реакций.
Анализы для гистеросальпингографии
Данный метод предусматривает ввод рентгеноконтрастного вещества в полость матки для последующего получения снимка с помощью рентгенустановки. Это инвазивная процедура, в процессе которой с помощью медицинских инструментальных приборов достигают исследуемых частей органа. Для ее проведения нужны некоторые анализы.
Гистеросальпингография не проводится без результатов:
- общего анализа крови и мочи;
- мазка на состояние флоры слизистой оболочки цервикального канала.
- кроме того готовят организм пациентки путем проведения очистительной клизмы и опорожнения мочевого пузыря.
Инвазивность гистеросальпингографии характеризуется наличием осложнений после проведения процедуры. Они бывают ранними и поздними.
Соответственно в основе ранних осложнений после гсг лежит их непосредственное проявление во время проведения процедуры, или на протяжении нескольких часов после того, как она закончилась. Поздние осложнения после процедуры проявляются через несколько суток после проведенных манипуляций.
Ранние осложнения проявляются в виде:
- сосудистого рефлюкса (рентгеноконтрастное вещество проявляется в венах и капиллярах матки).;
- лимфатического рефлюкса (рентгеноконтрастное вещество проявляется в маточно-трубных лимфатических сосудах, или в широкой связке матки, которая находится в области брюшины);
- перфорации стенки матки (возникает по причине разрыва какой-либо из областей стенок исследуемого органа используемыми инструментами);
- разрыва маточной трубы (рентгеноконтрастная жидкость закачивается под давлением);
- аллергических реакций (возможная несовместимость с веществом жидкости).
Все ранние осложнения лечатся и не опасны для здоровья пациентки.
Поздние осложнения:
- обостренный хронический инфекционный процесс в половых органах;
- инфицированная полость матки, исследуемой маточной трубы или яичников по причине использования загрязненных инструментов.
ГСГ на какой день цикла делается? Одним из важных моментов для эффективного проведения ГСГ является день менструального цикла пациентки, то есть, какой по счету день цикла является наиболее подходящим для проведения процедуры Точных математических данных решения данного вопроса нет, поэтому на какой день цикла делать гистеросальпингографию не важно. Важно вписаться в определенный промежуток времени, которое определено с седьмого по девятнадцатый день менструального цикла.
Побочные реакции ГСГ
Это скорее естественные физиологические реакции женского организма на принудительные проникновения чужеродных инструментов и веществ.
После ГСГ кровянистые выделения (не слишком сильные) характеризуются периодом от одного до семи дней.
Важно! При более длительном и сильном кровотечении пациентке следует немедленно обратиться к лечащему врачу.Многих интересует вопрос: гистеросальпингография, больно ли это? Несильная боль появляется в результате введения рентгеноконтрастного вещества в половые органы.
Они скорее схожи с обычными менструальными болями. Период их продолжения длится не более суток от начала процедуры. Тянущие ощущения локализуются в области живота. Точнее в нижней его части.
Болевые ощущения, которые не проходят самостоятельно на протяжении двух суток после процедуры требуют внимания специалиста.
Кроме незначительных болевых ощущений пациентка может почувствовать легкую тошноту или головокружение от процесса нагнетания жидкости. Они проходят практически сразу после окончания процедуры.
Совет! Один-два дня после гистеросальпингографии не рекомендуют заниматься спортом. Следует как можно больше отдыхать от физических нагрузок.
Как проводится гистеросальпингография
Влагалище и шейку матки перед процедурой следует обработать с помощью спиртового раствора йода. Затем, соблюдая принципы метода, необходимо ввести раствор в полость матки.
Характеристики вещества:
- десять-двенадцать миллилитров;
- тридцать шесть-тридцать семь градусов;
- шестьдесят-шестьдесят семь процентов раствора.
Гсг на какой день цикла делают
Органы исследуются с помощью рентгенографии после того, как они полностью заполнятся жидкостью. Спустя три-пять минут должен появиться результат. Не всегда первичный процесс дает требуемый уровень качества процедуры, поэтому ее снова повторяют уже спустя двадцать-двадцать пять минут после завершения первичной.
Другие методы исследования
Одним из методов гидротубации является хромосальпингоскопия. Что это? Это заполнение маточных труб жидкостью путем введения специальных инструмента в полость матки.
С помощью хромосальпингоскопии оценивают степень проходимости просвета маточных труб, если диагностировано трубное бесплодие.
Также данная процедура используется как вид контроля результатов проведения лапароскопической операции.
Маточная труба не считается проходимой, если процесс хромосальпингоскопии не закончился тем, что красящее вещество оказалось в брюшной полости через фимбриальный конец маточной трубы.
Такое вещество является стерильным физраствором, в состав которого входит индигокармин или метиленовый синий.
На какой день цикла делают? Процедуру проводят в период с восьмого по двадцать четвертый день женского календаря под действием местного наркоза.
Еще одной довольно эффективной методикой обследования состояния маточных труб является эхосальпингография.Что это такое? ЭХСГ характеризуется болезненностью проведения процедуры для пациенток, у которых есть признаки нарушенной проходимости, благодаря спайкам в них, или наличие спазма.
Введенный раствор безболезненно проходит по маточным трубам, если они проходимы. Пациентка испытывает неприятные ощущения только несколько секунд из-за введенного катетера в полость матки через ее канал.
Благодаря ультразвуковому исследованию устанавливается также расположение фаллопиевых труб и яичников, что немаловажно для планирования беременности.
Для пациенток с высоким болевым порогом возможность болевых ощущений минимизируется путем местной или внутривенной анестезии.
После процедуры нормальным считается наличие незначительных кровянистых выделений на протяжении одного или двух дней.
Совет! Специалисты рекомендуют не жить половой жизнью на протяжении одной недели после процедуры эхосальпингографии.
Подготовка к ЭХСГ включает проведение таких анализов:
- мазки из органов малого таза на предмет инфекционно-воспалительного заболевания;
- анализ крови на наличие гепатитов, сифилиса и ВИЧ-инфекций.
Соногистеросальпингоскопия органов малого таза длится около двадцати минут, поэтому уже спустя пару часов после проведенных манипуляций, пациентка может идти домой.
Благодаря, соногистеросальпингографии можно получить полную информацию о состоянии фаллопиевых труб. Что это такое?
Это одна из медицинских методик, во время которой используется ультразвуковое оборудование. Результаты данного исследования помогает выяснить причину бесплодия, а также изучить полость матки для каждого отдельного случая индивидуально.
Преимущества соногистеросальпингографии по сравнению с аналогичными методами исследования:
- высокий уровень безопасности и минимальный комплекс вмешательств;
- высокий уровень информативности и точности благодаря возможности получения результатов в реальном времени;
- отсутствие осложнений в процессе подготовки к исследованию;
- возможность проводить процедуру многократно для контроля качества лечения, не воздействуя на организм пациентки негативным образом;
- низкая ценовая политика благодаря использованию доступных медицинских препаратов;
- использование антиаллергенного контрастного вещества.
: ГСГ маточных труб
Каждый из вышерассмотренных методов исследования полости матки и фаллопиевых труб характеризуется наличием преимуществ и недостатков, поэтому консультация опытного специалиста поможет определиться какой из них будет наиболее эффективным для лечения того или иного заболевания.
Источник: https://doktora.guru/diagnostika/gisterosalpingografiya-chto-eto-takoe.html
Гистеросальпингография – что это такое: как идет подготовка и как проводится процедура
Наиболее информативной диагностикой в гинекологии является УЗИ.
Еще одним дополнительным методом исследования, который помогает получить все необходимые сведения о полости матки, является ГСГ – гистеросальпингография.
Чаще всего такая процедура используется, когда необходимо установить причину бесплодия. Самой распространенной считается патология в области фаллопиевых труб, которую удается выявить в ходе данного исследования.
Сущность ГСГ
Сегодня многих интересует, что такое гистеросальпингография, поскольку проблема бесплодия является актуальной. Это метод обследования, который проверяет, в каком состоянии находятся маточные трубы и полость матки.
Сам процесс исследования заключается в том, что перечисленные органы заполняются специальным веществом, которое попадает туда через влагалище при использовании катетера. После этого применяется либо рентген, либо УЗИ, с помощью которых специалист может подробно изучить, в каком положении находятся органы.
Специальное вещество помогает увидеть образования, воспалительный процесс, спайки. А также этот метод помогает зафиксировать, сможет ли контрастное вещество выйти в брюшную полость путем маточных труб. Если специальная жидкость может пройти через маточные трубы, это означает, что их состояние в норме, а проходимость не имеет нарушений.
Можно выделить два типа ГСГ:
- рентгеновский,
- эхогистеросальпингоскопия.
Если решено применить рентген, то здесь контрастная жидкость вводится специально отведенными порциями, а специалист постепенно делает несколько снимков.
Во время УЗИ в орган вводят физиологический раствор, с помощью которого осуществляется дополнительное действие, заключающееся в разрыве маленьких спаек.
Это приводит к тому, что после проведения такого типа ГСГ женщина может забеременеть. Но это происходит только в том случае, если проблема заключалась в небольшой патологии.Пациентам достаточно сложно понять, что это за способ диагностики, поэтому перед тем как решить пройти ГСГ, следует проконсультироваться с врачом, поскольку процедура имеет ряд противопоказаний.
Процесс проведения ГСГ
Перед тем как решиться на данную процедуру, следует познакомиться с тем, как проводится это исследование. Итак, женщина должна лечь на кушетку при использовании рентгена или УЗИ.
Но в первом случае аппарат расположен над пациенткой, а во втором применяется специальный вагинальный датчик.
Сначала врач должен обработать половые органы и шейку матки с помощью антисептика и только после этого он вводит катетер.
Так как при такой диагностике вводится жидкость в органы, поэтому часто возникает вопрос, больно ли делать ГСГ. Чаще всего этот процесс безболезненный, однако в некоторых случаях женщины ощущают дискомфорт при введении катетера и вещества.
Чувство имеет схожесть с тянущей болью, которая бывает в начале менструации. Немного тяжелее тем, кто еще не рожал, поскольку они имеют плотную шейку матки, и катетер будет продвинуть трудно.
Если пациентка ощущает сильный дискомфорт во время первых дней менструации и сильно переживает из-за обследования, то она может обратиться к доктору, чтобы он сделал местное обезболивание. Самостоятельно можно принять препарат, который поможет снять боль, поскольку спазмированные органы могут дать искаженный результат.
Данная процедура будет длиться не больше 40 мин., при этом значительную часть времени займет выведение контрастной жидкости из труб. После того как обследование будет завершено, женщине нужно некоторое время провести в палате, это исключит появление кровотечения. Следует знать, что после ГСГ могут возникнуть небольшие выделения непосредственно из влагалища.
Подготовка к исследованию
Чтобы получить точные результаты, подготовка к ГСГ маточных труб должна быть правильной. Это будет несложно, но для начала важно, чтобы специалист определил, в какой день должно проводиться обследование, а после уже стоит выполнить несколько рекомендаций.
Для получения достоверных результатов исследования, врачи советуют:
- За день до диагностики ГСГ не проводить половые акты.
- За 7 дней важно прекратить применять косметические средства для гигиены интимной зоны.
- Обмывание проводить только с помощью теплой воды.
- Не применять спринцевание.
- Не употреблять вагинальных лекарств.
Обратите внимание! Подготовка к ГСГ маточных труб не подразумевает соблюдение специальной диеты перед процедурой.
Также важно ознакомиться с тем, на какой день цикла делают такую процедуру.
Как правило, эта диагностика прописывается в первой половине цикла, поскольку в данный период эпителий покрывает матку тоньше, нежели в начале менструации.
В таком случае вход в трубы не будет перекрытым, благодаря чему снимки будут более информативными. Поэтому если стоит вопрос о планировании ГСГ на какой день цикла, так это на 7 или 10 сутки.
Врач назначит все для подготовки к процедуре
Анализы для ГСГ
Чтобы провести ГСГ, необходимо сдать анализы для исследования, которые должны быть следующими:
- кровь, которая берется из вены для проверки на отсутствие сифилиса, ВИЧ, гепатита;
- общие анализы крови и мочи;
- мазок для определения состояния микрофлоры.
Все перечисленные исследования для ГСГ маточных труб имеют срок годности.
Так, анализы крови из вены на перечисленные заболевания действительны только на протяжении 3 месяцев, общие анализы – до 5 суток, мазки – до 7 дней.
Гистеросальпингография разрешается только в том случае, если результаты на сифилис и другие патологии будут отрицательными, а общие показатели будут в норме.
Если обследование назначено в начале цикла, то мазки не стоит сдавать сразу по завершении менструации, поскольку в то время может быть повышенное число лейкоцитов, которое попадает во влагалище с вытекающей кровью.
Последствия и осложнения
ГСГ имеет противопоказания, которые могут быть абсолютными и относительными. Первые являются постоянными, а вторые могут быть временными, и если устранить некоторые факторы, то в последующем проведение такого исследования возможно.
К абсолютным противопоказаниям следует отнести:
- аллергическую реакцию на контрастную жидкость или йод;
- период беременности;
- сердечную недостаточность;
- болезни почек или печени.
Относительные противопоказания могут быть следующими:
- острый вирусный или инфекционный процесс;
- воспаление, которое локализуется в районе матки;
- воспалительный процесс во влагалище;
- гипертиреоз;
- отрицательные результаты анализов, которые могут говорить о повышенном показателе лейкоцитов, слизи и эритроцитах в моче.
Несмотря на то, что гистеросальпингография относится к безопасной диагностике, все же выделяют ряд последствий, к которым она может привести. Так, после процедуры у женщины могут возникнуть выделения со слизью или кровью в незначительном количестве на протяжении около 4 суток.
Часто проявляется боль в паху, которая вскоре может пройти самостоятельно. Чтобы эти неприятные ощущения купировать, можно принять но-шпу. Когда последствия ГСГ маточных труб все же присутствуют, то некоторое время не стоит посещать бассейн, баню. Придется воздержаться от половых актов.
Возможны и осложнения после процедуры, которые могут проявиться в виде острого или хронического эндометрита. Он может возникнуть по причине попадания инфекции в матку.
Также у пациентки может возникнуть кровотечение из влагалища, которое появляется, если обследование проводит малоквалифицированный доктор.Если появились болевые ощущения, которые долго не проходят, выделения, зловонный запах, повысилась температура, то стоит обратиться за помощью к врачу.
Обратите внимание! Если последствия ГСГ маточных труб проявились в виде выделений, то тогда можно воспользоваться только прокладкой. Строго запрещается использовать тампоны или прибегать к спринцеванию.
: Гистеросальпингография маточных труб
Таким образом, обследование ГСГ дает достоверные показания, но для начала рекомендуется самостоятельно изучить, что это.
А также во избежание последствий и осложнений необходимо пройти аллергопробу, благодаря которой можно исключить аллергическую реакцию на контрастную жидкость.
Но главное, следует с полной ответственностью подойти к выбору клиники, в которой будет проводиться исследование.
Источник: https://beremenno.ru/diagnostika/kak-provoditsya-gisterosalpingografiya.html
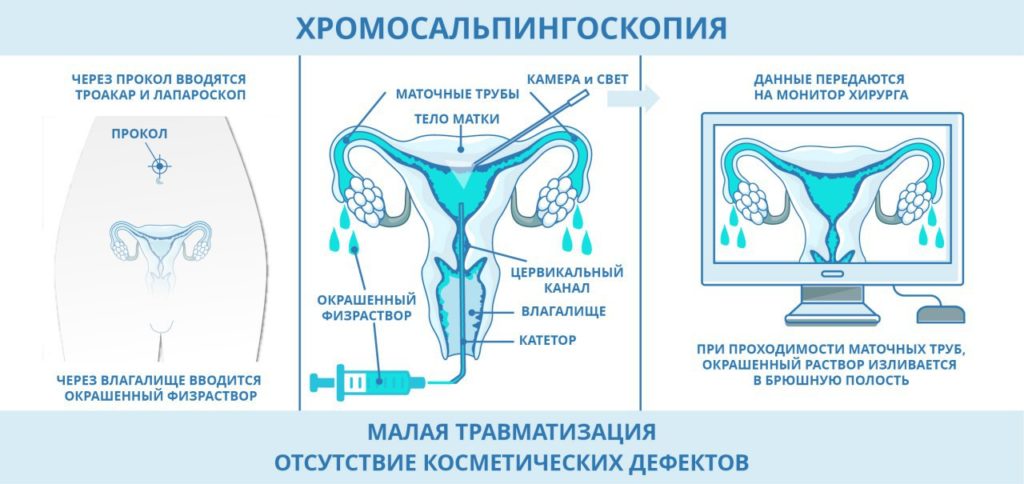
Хромосальпингоскопия
Хромосальпингоскопия – один из методов гидротубации – заполнения жидкостью маточных труб через полость матки.
Показания
Данный метод используют для оценки проходимости просвета маточных труб при диагностике трубного бесплодия. Кроме того, хромогидротубацию применяют для контроля эффективности лапароскопических оперативных вмешательств с целью устранения трубного бесплодия.
Методика
Суть метода заключается в заполнении матки и маточных труб красящим веществом. При этом данное вещество в норме должно вытекать в брюшную полость из фимбриального конца маточной трубы. Если же этого не происходит, труба непроходима.
В качестве красящего вещества, индикатора, используют стерильный физраствор с примесью индигокармина или метиленового синего. Исследование желательно проводить с 8-го по 24-й день менструального цикла. Наркоз не требуется, достаточно местного обезболивания.
Исследование проводится посредством двух доступов – лапароскопического и вагинального. Непосредственно перед хромосальпингоскопией пациентка опорожняет кишечник и мочевой пузырь.
В околопупочной области осуществляется прокол иглой Вереша, через которую в брюшную полость нагнетают углекислый газ. Далее через этот прокол вводят троакар и лапароскоп.
Если помимо хромогидротубации планируются какие-либо манипуляции на трубах, делают 2 дополнительных отверстия с обеих сторон в подвздошной обл.
Наружные половые органы обрабатываются йодсодержащим антисептиком. Передняя губа наружного маточногозева захватывается и фиксируется пулевыми щипцами.
Затем в просвет канала шейки матки вводится специальное устройство – маточная канюля. К внешнему концу канюли подсоединяется шприц со стерильным индикатором, который вводится в полость матки.
Уже по тому, как легко продвигается поршень, можно косвенно судить о проходимости труб.
Далее под контролем лапароскопа фиксируют излияние индикатора в брюшную полость. Отсутствие поступления индикатора говорит о закупорке просвета трубы вследствие воспалительно-спаечногопроцесса.Заключительный этап – туалет брюшной полости растворами антисептиков. В ряде случаев хромогидротубация имеет не только диагностическую, но и лечебную ценность.
Иногда под действием проходящей жидкости спайки в трубе разделяются, и трубная проходимость восстанавливается.
Когда происходит образование спаек?
Сращения имеют больше всего шансов появиться при следующих состояниях:
- Инфекционные или травматические поражения органов брюшной полости.
- Полостные операции, чей спектр постоянно расширяется.
Установлено, что спайки образуются при нарушениях фибринолиза, не исключается и иммунореактивная природа сращений.
Сейчас ученые говорят о возможной генетической предрасположенности к развитию спаечной болезни у некоторых людей.
Проявления спаечной болезни
Заболевание может протекать бессимптомно и не доставлять никаких неудобств, пока существенно не затронет функцию внутренних органов. Клиника спаечной болезни может появиться в первый месяц после операции или травмы, а может никак не проявлять себя многие годы.
Чаще всего симптомы, приводящие к обращению к врачу, представляют собой клинику кишечной непроходимости.
При спаечной болезни боли могут возникать в различных участках живота
Проявляет себя спайки болями в животе. Они могут спровоцировать появление нескольких видов кишечной непроходимости:
- Обтурационная непроходимость. При том виде непроходимости нарушается прохождение кишечного содержимого за счет сужения ее просвета в результате сдавления спайками, но кровообращение органа не затрагивается. Появляются приступообразные боли в животе, связанные с перистальтикой, позже присоединяется рвота. Живот у пациента вздут, развивается задержка стула. Доктор может заметить усиление перистальтических шумов, иногда перистальтика может оказаться видимой через переднюю брюшную стенку.
- Странгуляционная непроходимость. В результате появления патологических сращений передавливается брыжейка кишки, что может быстро привести к омертвению органа. При этом у пациента на фоне полного благополучия появляются сильные боли в животе, рвота, после чего обычно следует период «мнимого благополучия», когда боли не беспокоят, но общее состояние продолжает ухудшаться, появляются симптомы интоксикации. Этот вид непроходимости является показанием к экстренному хирургическому вмешательству.
Если явлений кишечной непроходимости нет, спаечную болезнь доктору помогают определить такие методы диагностики, как УЗИ брюшной полости, компьютерная томография, магнитно-резонансная томография.
Врачи проверяют множество симптомов при физикальном и рентгенологическом обследовании, чтобы уточнить свой диагноз, и переходят к лечению, направленному на устранение спаек и терапию острой кишечной непроходимости.
Избавление от спаек
Необходимость в операции может возникнуть при остром приступе спаечной непроходимости кишечника
В зависимости от того, как скоро после травмы, операции или инфекционного процесса появилась клиника спаечной болезни будет различаться лечебная тактика. Спайки:
- Которые появляются в течение первой недели на фоне пареза кишечника лечатся консервативно. Основная задача при этом ─ как можно скорее восстановить нормальную работу кишечника.
- Появляющиеся в течение первых недель после операции или травмы на первых стадиях могут поддаваться консервативному лечению, при клинике кишечной необходимости необходимо хирургическое вмешательство.
- Образовавшиеся спустя месяц или больше после воздействия и имеющие яркую клинику кишечной непроходимости лечатся оперативно.
Долгое время основным способом терапии спаечной болезни была открытая лапаротомия с рассечением спаек.
Но никаких гарантий, что это предотвратит дальнейшее формирование сращений, не было.
Именно лапароскопическая операция может не только подтвердить наличие спаек у больного, но и тут же устранить, вызвав минимальное повреждение. Особенно важен этот вид диагностики и лечения больных с клиникой кишечной непроходимости.
Формирование спаек
Физиологические механизмы фибринолиза обычно растворяют фибринозные наложения в сроки от 72 до 96 ч после повреждения. Восстановление мезотелия обычно происходит в течение 5 дней после травмы. Отдельные клетки мезотелия охватывают повреждённую область, заменяя фибринозный экссудат.
Однако если фибринолитическое действие брюшины подавлено, фибробласты будут мигрировать, распространяться и формировать волокнистые спайки с депонированием коллагена и разрастанием сосудов. Факторы, подавляющие фибринолитическое действие и поддерживающие формирование послеоперационных спаек.
Формирование послеоперационных спаек
Микрохирургия предполагает использование оптического увеличения, нежную обработку тканей и постоянную ирригацию, тщательный гемостаз, использование микрохирургических инструментов и ареактивного шовного материала, точное сопоставление тканей. Операции по восстановлению фертильности, выполненные лапаротомным доступом, часто приводят к формированию новых спаек даже при использовании соответствующих микрохирургических приёмов и материалов.
Повторное образование спаек выявляют на 37—72% площади раневой поверхности; у 51% пациенток появляются новые спайки после лапаротомии, выполненной по поводу бесплодия.
В нескольких экспериментальных и клинических исследованиях сравнивали вероятность послеоперационного формирования спаек после операционной лапароскопии и лапаротомии при бесплодии. За небольшим исключением, операционная лапароскопия реже приводила к рецидивам и образованию новых спаек.
Эти результаты не противоречат наблюдениям, сделанным столетие назад Т. Дембровски и К. Францем, позже подтверждённым Эллисом. Авторы сообщили, что небольшие перитонеальные повреждения, подобные тем, что встречаются в операционной лапароскопии, заживают без формирования спаек.
Ценность дополнительных процедур
Хотя микрохирургические приёмы и операционная лапароскопия уменьшают вероятность формирования спаек, польза, полученная от различных дополнительных мероприятий, не доказана, несмотря на их широкое использование в клинической практике. Однако, за небольшим исключением, они недостаточно эффективны, что необходимо для безоговорочного принятия их в широкую практику.
Стероиды и антигистаминные препараты используют редко из-за их сомнительной эффективности и потенциальных побочных эффектов (медленное заживление раны, риск расхождения швов).
Декстран-70, высокомолекулярный декстран, поглощается из брюшной полости в течение 7—10 дней. За счёт осмотического эффекта жидкость поступает в брюшную полость, обеспечивая плавание подвижных органов, уменьшая вероятность их слипания и сращения.
Хотя исследование действия препарата показало, что декстран-70 препятствует образованию послеоперационных спаек, противоречивые результаты ограничивают его применение.Кроме того, есть сообщения об аллергических реакциях, различных инфекциях и осложнениях, связанных с перегрузкой жидкостью.
Методы, использующие барьерную функцию, более перспективны, так как они разделяют перитонеальные поверхности и предотвращают фиксацию различных структур между собой.
Существует два таких материала: Interceed (Johnson&Johnson, Arlington, TX) — абсорбируемая ткань оксидированной восстановленной целлюлозы, и Gore-Tex (W.L. Gore and Associates, Inc., Flagstaff, AZ) — неабсорбируемая ареактивная хирургическая мембрана.
Последнюю ранее использовали для восстановления целостности перикарда и брюшины.
В двух исследованиях представлены 134 и 63 пациентки соответственно. Interceed был помещён к одной из двух боковых стенок таза на заключительном этапе операции. При повторной лапароскопии было обнаружено, что приблизительно в 2 раза чаще (51% против 24%) при использовании Interceed боковая стенка таза была свободна от спаек (по сравнению с противоположной стороной).
Эти наблюдения были продолжены ещё в 4 исследованиях, где хирурги оборачивали один из яичников материалом Interceed, были обследованы 168 пациенток. Яичники были свободны от спаек на стороне применения Interceed в 2 раза чаще, чем на противоположной стороне.
Аналогичные данные были получены и для материала Gore-Tex.
Судя по этим данным, создаётся впечатление, что барьерный метод с использованием абсорбируемого или неабсорбируемого материала безопасен и эффективен для предотвращения послеоперационных спаек.
Всегда следует помнить, что в профилактике спаечной болезни нет альтернативы осторожной и щадящей хирургической технике.
Причины и признаки патологии
Спайки обычно формируются в брюшной или тазовой полости после операций в этих областях. Аномалия также может стать следствием серьезного воспалительного процесса в организме (аппендицит, эндометриоз, дивертикулит).
В некоторых случаях спайки не доставляют человеку беспокойства. Если же они влияют на нормальную работу внутренних органов, мешая ей, говорят о спаечной болезни. Патология может привести к развитию острой непроходимости кишечника и бесплодию. Часто заболевание сопровождается сильными болями в животе. Подобные признаки являются абсолютными показаниями к проведению операции адгезиолизиса.
Хирургическое рассечение спаек
Адгезиолизис проводится преимущественно лапароскопическим методом. Лапароскопия обеспечивает максимально быстрое восстановление пациента после операции и является наименее травматичным вмешательством.
- Доступ к спайкам осуществляется благодаря нескольким проколам в брюшной стенке, через которые вводятся манипуляторы лапароскопа (щипцы, ножницы, аспиратор) и камера.
- Для создания рабочего пространства в полость тела предварительно нагнетается газ, приподнимающий брюшную стенку.
- Спайки последовательно захватывают щипцами, рассекают как можно ближе к органам и удаляют.
- Поврежденные сосуды сразу же коагулируются лазером или электродами.
- Необходимо обеспечить постоянную сухость операционного поля с помощью аспиратора.
Как выполняется процедура?
Через канал шейки майки в маточные трубы вводится специальное контрастное вещество, после чего врач проводит визуальную оценку их проходимости.
На что важно обратить внимание после процедуры?
- Иногда после операции пациентки чувствуют боль в подключичной области. Обычно боль проходит в течение нескольких дней.
- Швы снимают через неделю.
- К умственному труду можно уже через несколько дней. Восстановление трудоспособности после лапароскопии зависит от объема проведенной операции, однако чаще всего длится не более 4 недель.
Спасибо за Ваше обращение!
Ваша заявка успешно отправлена. В ближайшее время мы вам перезвоним.
‘,});
});
Источник: https://zdorovo.live/ginekologiya/hromosalpingoskopiya.html
Сальпингоскопия
Сальпингоскопия – диагностика проходимости маточных труб. Исследование проводят под наркозом при помощи микроскопической камеры.
Гинекологи рекомендуют пройти сальпингоскопию при длительных безуспешных попытках забеременеть. Именно трубный фактор считается одной из наиболее распространенных причин женского бесплодия.
Что нужно знать о процедуре, каковы ее показания/противопоказания и как правильно подготовиться к диагностике?
Общая характеристика исследуемой зоны
Цель сальпингоскопии – оценить степень проходимости фаллопиевых или маточных труб. Это парный трубчатый орган, который соединяет маточную полость с брюшной. Он осуществляет транпсортировку яйцеклетки и сперматозодиов, создание благоприятной среды для оплодотворения, развития яйцеклетки (которая уже оплодотворена) и ее продвижения в матку.
Как именно происходит продвижение? Внутренний слой маточных стенок (эндометрий) состоит из цилиндрического эпителия и пластинки соединительной ткани. Слизистая оболочка усеяна простыми трубчатыми железами, среди которых рассеяны реснитчатые цилиндрические клетки. Эти клетки называют «ресничками». Когда яйцеклетка выходит из яичника, «реснички» подхватывают ее и направляют внутрь себя.
Процесс выхода яйцеклетки называется овуляцией. Реснитчатые цилиндрические клетки удерживают яйцеклетку в маточной трубе около 24 часов. Если за это время яйцеклетку оплодотворяет сперматозиод, она превращается в зиготу, и, посредством «ресничек», направляется в матку. Неоплодотворенная яйцеклетка также направляется матку, но не для развития плода, а для разрушения и гибели клетки.
Если яйцеклетка не может пройти через фаллопиевы трубы или они отсутствуют, то оплодотворение невозможно. Таким образом, женские и мужские гаметы просто лишены возможности встречи, слияния и образования эмбриона.Как правило, непроходимость маточных труб – результат воспалительного и спаечного процессов внутри органа (сальпингита). Также непроходимость может быть результатом стерилизации женщины. Фаллопиевы трубы перевязывают или разрезают, чтобы полностью исключить возможность оплодотворения.
Еще одна причина непроходимости – оперативное удаление трубы. Оно необходимо при внематочной беременности или тяжелых гнойных патологиях органа.
Что нужно знать о сальпингите?
Сальпингит – воспаление маточных труб. Болезнь развивается из-за распространения патогенной микрофлоры из матки/других органов женского организма через кровь. В первую очередь болезнь охватывает слизистую оболочку яйцеводов, а затем постепенно распространяется на все слои органа.
Результат – сбой мышечных сокращений, формирование спек, что чревато внематочной беременностью или бесплодием. В особо тяжелых случаях в просвете маточных труб скапливается гной, слизь и серозная жидкость. Это указывает на серьезные проблемы с кровообращением.
Для сальпингита характерно хроническое течение, при котором симптомы то исчезают, то снова дают о себе знать. Обычно патология охватывает не только фалопиевы трубы, но матку и яичники.
Цели и противопоказания сальпингоскопии
Методика помогает оценить функциональность маточных труб. Сальпингоскопию проводят при длительных безуспешных попытках забеременеть и после реконструктивных операций на яйцеводах, чтобы отследить их состояние. Также исследование помогает установить вероятность наступления беременности естественным путем. Сальпингоскопия проводится хирургом-гинекологом в условиях стационара.
Процедуру проводят под наркозом, поэтому список противопоказаний автоматически увеличивается. В него входят:
- сердечная недостаточность;
- острые инфекционные патологии организма;
- сепсис (общее заражение всего человеческого организма патогенными микробами через кровь);
- проблемы со свертываемостью крови;
- кома;
- чрезмерный избыточный вес;
- грыжа.
Показания/противопоказания к исследованию всегда определяет лечащий врач. Не занимайтесь самолечением, чтобы не усугубить состояние организма.
Специфика проведения сальпингоскопии
Хирургические манипуляции проводят только в том случае, когда другие диагностические методы оказались неинформативными.
Женщина обязана сдать ряд анализов, в том числе анализ крови на свертываемость, аллергопробы на средства для наркоза. Примерно за 12 часов до вмешательства пациентке необходимо отказаться от употребления пищи.
Это поможет предотвратить тошноту/рвоту во время введения наркоза. Непосредственно перед процедурой женщине делают очистительную клизму.
Как только все подготовительные манипуляции завершены, а наркоз подействовал, врач делает небольшое отверстие в брюшной стенке пациента. Через это отверстие вводят сальпингоскоп с микроскопической камерой.
Врач аккуратно продвигает инструмент к воронке маточной трубы. После попадания в полость матки на экран выводится изображение внутреннего пространства фалопиевых труб.
Во время исследования врач постоянно орошает матку физраствором, чтобы усилить визуализацию.
Специалист оценивает складки слизистой оболочки, наличие/отсутствие спаек, нормы и степень проходимости маточных труб. На основе исследования ставится диагноз, назначается дальнейшая диагностика, терапевтический курс и вероятность наступления беременности без медицинского вмешательства.
Особенности эхосальпингоскопии
Эхосальпингоскопия – ответвление сальпингоскопии. В чем заключается суть метода? В шейку матки вводится физиологический раствор через тонкий катетер. При помощи ультразвукового исследования специалист оценивает распределение жидкости по трубам и делает заключение о их проходимости или непроходимости. Диагностику можно проводить в амбулаторных условиях без использования наркоза.
Перед процедурой пациентке необходимо выпить стакан обычной воды, чтобы повысить информативность исследования. Как это взаимосвязано? Эхогенность (способность ткани поглощать ультразвук) физиологического раствора и содержимого мочевого пузыря идентична. Если женщина выпьет дополнительное количество жидкости перед исследованием, то врачу будет проще оценивать финальный результат.
Манипуляции проводят на 7-10 день менструального цикла. Предварительно пациентка должна сдать мазок на флору, тест на гепатит В/С, сифилис и ВИЧ.
Эхосальпингоскопия противопоказана при острых воспалительных или обостренных хронических болезнях органов малого таза, кровотечениях, непереносимости галактозы (вещество, которое содержится в физиологическом растворе).Если все показатели в норме – врач приступает к началу диагностики.
При нормальной проходимости фалопиевых труб раствор будет беспрепятственно продвигаться по обеим сторонам матки.
Если размер матки увеличивается по мере введения жидкости или раствор скапливается в полости яйцеводов, значит функциональность одного из отделов нарушена.
Специалист определяет локализацию проблемы, собирает необходимую информацию, разрабатывает терапевтический курс или предлагает пациентке альтернативные способы забеременеть (например, ЭКО).
Сальпингоскопия – метод исследования проходимости фалопиевых труб. Исследование определяет возможность естественного оплодотворения яйцеклетки. Во время процедуры пациентке вводят наркоз, поэтому опасаться боли или значительного дискомфорта незачем. Главное – доверьтесь лечащему врачу, следуйте всем его указаниям и будьте здоровы!
Сальпингоскопия
обновлено:
Апрель 11, 2018
Источник: https://FoodandHealth.ru/diagnostika/salpingoskopiya/