Содержание
Возрастной кольпит — можно ли вылечить?
Более половины женщин в постменопаузе страдают атрофическим кольпитом (вагинитом). Появление выделений и дискомфорта в области наружных половых органов многие из них расценивают как неизбежное проявление возрастных изменений. Однако если вовремя не принять меры, вагинит может спровоцировать ряд серьёзных гинекологических заболеваний.
- 1 Общие сведения об атрофическом вагините
- 3 Симптомы атрофического вагинита в постменопаузе
- 6 Народные средства лечения: ромашка, зверобой, алоэ, облепиховое масло
- 7 Прогноз лечения и последствия
- 8 Профилактика постменопаузального кольпита
Общие сведения об атрофическом вагините
Атрофический кольпит (вагинит) возникает в постменопаузе. Именно для этой возрастной категории женщин характерны структурные изменения слизистой оболочки влагалища, которые связаны с естественным угасанием гормональной функции.
Поэтому такое воспаление называют ещё старческим, сенильным или постменопаузным кольпитом.
В ряде случаев, обусловленных ранним климаксом, а также удалением яичников или матки, атрофический вагинит развивается и в более молодом возрасте. Связано это с прекращением цикличного синтеза яичниковых гормонов, прежде всего — эстрогенов.
Причины развития старческого кольпита во время климакса: кто находится в группе риска
причина развития атрофического или возрастного кольпита — эстрогеновая недостаточность. Циклическое образование яичниковых гормонов в репродуктивном возрасте не только обеспечивает возможность беременности и вынашивания ребёнка, но также влияет на процессы поддержания тканей мочеполовой системы в определённом тонусе.
Что можно вылечить настоем из лаврового листа: https://medvoice.ru/chto-mozhno-vylechit-nastoem-iz-lavrovogo-lista/
Рецепторы к эстрогенам находятся во многих органах:
- Железистых клетках слизистой оболочки влагалища.
- Гладкомышечных элементах стенки влагалища.
- В мышцах, образующих тазовое дно, которые поддерживают внутренние половые органы и препятствуют их опущению.
Когда продукция половых гормонов уменьшается, начинаются изменения этих структур. Слизистая оболочка влагалища истончается, железистые клетки перестают вырабатывать секрет и возникает состояние сухости.
Такие изменения способствуют тому, что даже минимальное растяжение и физическое воздействие приводит к травматизации тканей. Через эти небольшие дефекты проникают микроорганизмы, вызывая отёк и воспаление.
Истончение эпителия влагалища при атрофическом вагините
Такая подверженность заболеванию обусловлена также изменением влагалищной флоры в постменопаузе. Исчезают лактобациллы, отвечающие за кислотность, которая постепенно повышается, тем самым создаются хорошие условия для размножения кокковой флоры. Образование лактобацилл также связано с определённым уровнем эстрогена.
Воспаление слизистой в старческом возрасте имеет хронический, упорный характер. Инфекция может легко распространиться в верхний отдел, в область малого таза, с развитием воспаления внутренних половых органов.К группе риска по развитию старческого кольпита относятся женщины:
- В постменопаузе.
- Страдающие хроническими инфекционными заболеваниями (пиелонефрит, сальпингоофорит и прочие).
- С низким иммунитетом (в том числе — носители вируса СПИДа).
- Имеющие эндокринные заболевания (сахарный диабет и гипотиреоз).
- После удаления яичников или матки.
- После курса лучевой терапии в области таза.
Дополнительными негативными факторами, влияющими на возникновение возрастного кольпита, являются:
- недостаточная гигиена половых органов;
- использование средств интимной гигиены с химически агрессивными компонентами (парфюмерная отдушка);
- ношение синтетического нижнего белья.
В ряде случаев заболевание протекает бессимптомно. Женщин иногда может беспокоить повышение количества выделений из влагалища, но при наличии только этого признака они часто пренебрегают визитом к врачу.
Генетические нарушения слуха можно вылечить антиоксидантами: https://medvoice.ru/geneticheskie-narusheniya-sluha-mozhno-vyilechit/
Если не принимать меры, то с течением времени появляется:
- Зуд во влагалище и в области наружных половых органов. Особенно выражен у женщин, страдающих сахарным диабетом. Усиливается после полового акта, подмывания и длительного ношения тесного белья из синтетики.
- Ощущение жжения во влагалище и в области промежности.
- Дискомфорт при мочеиспускании, вплоть до жжения. Соли мочевой кислоты раздражают истончённую слизистую оболочку влагалища.
- Выделения белого цвета с неприятным запахом.
При появлении этих признаков следует немедленно обратиться за квалифицированной помощью.
Для постановки диагноза атрофического кольпита используются:
- Сбор анамнеза (время прекращения месячных, первые признаки заболевания и их развитие).
- Осмотр в гинекологических зеркалах. Визуально определяется истончённая бледная слизистая оболочка влагалища с участками кровоточащего эпителия. Если присоединилась бактериальная инфекция, то ткани имеют выраженное покраснение. Определяются обильные выделения с примесью гноя.
- Цитологическое исследование мазка из влагалища. Определяется отсутствие верхних слоёв эпителия, что свидетельствует об истончении его структуры.
- Микроскопия влагалищного отделяемого. Определяется сниженное количество лактобацилл или их полное отсутствие. Увеличенное количество лейкоцитов свидетельствует об активном воспалительном процессе. В мазке обнаруживаются кокки.
- ПЦР отделяемого из влагалища для детального определения вида возбудителя.
- Определение уровня кислотности влагалищного секрета. Повышение уровня рН говорит о недостаточной функции лактобацилл, то есть о нарушении состава влагалищной микрофлоры, а также о риске присоединения бактериальной инфекции.
- Кольпоскопия — осмотр слизистой влагалища и шейки матки с помощью специального микроскопа. Определяются участки атрофированного эпителия, островки воспалённой ткани, микротрещины слизистой.
Кольпоскопия помогает увидеть участки воспалённого эпителия
Атрофический кольпит дифференцируют с кандидомикозом, а также с инфекционными заболеваниями, передающимися половым путём:
- сифилис;
- гонорея;
- трихомониаз;
- хламидиоз.
Для этого используют иммуноферментный анализ на определение антител к возбудителям и ПЦР методы.
Наиболее эффективным является флороценоз — определение фрагментов ДНК и РНК к 16 видам возбудителей с помощью полимеразной цепной реакции (ПЦР).
Как лечить постменопаузный кольпит: заместительная терапия гормонами в виде свечей, крема, применение системных средств
Терапия атрофического кольпита проводится в домашних условиях, но под наблюдением лечащего врача. Для снижения риска восходящей инфекции и присоединения дизурических расстройств необходимо строго придерживаться всех рекомендаций.
Так как главная причина нарушения нормальной функции слизистой оболочки влагалища в постменопаузальном периоде — это недостаток эстрогенов, то в первую очередь необходимо восполнить их дефицит. Основной задачей лечения является восстановление тканей влагалища и снижение риска рецидива воспаления.
Эстрогены используют местно в виде свечей и мазей, а также системно (то есть внутрь или в виде пластыря).
Для местного применения назначают:
- Овестин (крем, свечи) — восполняет дефицит эстрогенов у женщин;
- Эстриол (свечи, мазь) — нормализует гормональный фон, устраняет воспалительный процесс слизистой и уменьшает проявления климакса;
- Ацилакт (свечи) — восстанавливает микрофлору влагалища.
Такое лечение длится две недели с обязательным повторным осмотром и обследованием. При присоединении бактериальной инфекции необходима антибиотикотерапия с учётом чувствительности флоры. В этом случае можно использовать Флуомизин (вагинальные таблетки) — антисептическое и противобактериальное средство широкого спектра действия, которое поможет в короткие сроки устранить дискомфорт.
Системная эстрогенотерапия проводится длительно, в течение нескольких лет. Применяют средства, содержащие натуральные компоненты (фитоэстрогены):
- Эстрадиол;
- Климодиен;
- Анжелик.
Препараты и дозировки назначает лечащий врач.
Системная заместительная терапия эстрогенами проводится с учётом противопоказаний, которыми являются:
- Болезни печени.
- Стенокардия и инфаркт миокарда в анамнезе.
- Злокачественные образования эндометрия и молочной железы.
- Венозный тромбоз и склонность к тромбообразованию.
В этих случаях назначается местное лечение отварами трав, обладающими антисептическими, противовоспалительными и ранозаживляющими свойствами.
Медикаментозное лечение: Флуомизин, Овестин, Ацилакт — фотогалерея
Анжелик — эстроген-гестагенный низкодозированный противоклимактерический препарат Овестин восполняет дефицит эстрогенов у женщин в постменопаузальном периоде и ослабляет симптомы постменопаузы Эстриол — гормональное средство, которое нормализует гормональный фон, снимает воспаление слизистой оболочки половых органов, а также устраняет симптомы климакса Флуомизин — антисептик широкого спектра действия, поможет в короткие сроки устранить дискомфорт Ацилакт используют для восстановления микрофлоры влагалища
Народные средства лечения: ромашка, зверобой, алоэ, облепиховое масло
Применение трав является вспомогательным компонентом терапии, однако при наличии серьёзных сердечно-сосудистых или онкологических заболеваний становится единственным способом борьбы с этой проблемой.
Для лечения используют сидячие ванны, спринцевания отваром трав и тампоны.
Для спринцеваний используют:
- Отвар смеси трав: коры дуба, цветков ромашки аптечной, зверобоя и листьев крапивы.
- Насыщенный отвар цветков календулы.
- Разведённую спиртовую настойку цветков пиона (три столовых ложки на 500 мл кипячёной воды).
Раствор для спринцеваний должен быть комнатной температуры. Процедуру проводят один раз в день на ночь в течение двух недель.
Для сидячих ванн используют:
- Насыщенный отвар родиолы розовой.
- Отвар плодов можжевельника.
Процедура проводится раз в сутки на ночь в течение 35–40 минут. Раствор должен быть тёплым, но не горячим. Курс лечения составляет 7–10 дней.
Дополнительно рекомендуют использовать тампоны со свежевыжатым соком алоэ или облепиховым маслом.
Фотогалерея народных средств лечения
Масло облепихи обладает ранозаживляющим действием Сок алоэ уменьшает отёк слизистой Ромашка оказывает выраженное противовоспалительное действие Зверобой обладает антисептическим свойством
Прогноз лечения и последствия
При соблюдении всех рекомендаций прогноз лечения благоприятный. Слизистая оболочка влагалища восстанавливается, атрофические изменения уменьшаются. В ряде случаев они не исчезают полностью, однако восполнение дефицита гормонов бывает достаточным, чтобы активизировались защитные функции и исчезли условия для длительного существования инфекции.
Виды и лечение острого вагинита: https://medvoice.ru/ostryiy-vaginit-vidyi-priznaki-lechenie/
Однако рецидивы атрофического кольпита вероятны, так как естественный уровень гормонов у пожилых женщин снижен. Поэтому профилактический курс местной гормонотерапии и лечение травами необходимо проходить по рекомендации лечащего врача.
Что будет, если не лечиться
Если вовремя не начать лечение, то возможны такие последствия и осложнения:
- Дизурические расстройства — недержание мочи, частые позывы. Это связано с тем, что ткани мочевого пузыря (сфинктер) также имеют рецепторы к эстрогенам. Недостаточное количество этого гормона приводит к ослаблению мышечных элементов и развитию расстройств мочеиспускания.
- Гноевидные выделения из половых путей, свидетельствующие о присоединении кокковой инфекции.
- Боли внизу живота. Этот симптом свидетельствует о восходящей инфекции. В этом случае могут присоединиться признаки интоксикации — повышение температуры, озноб, общая слабость.
Профилактика постменопаузального кольпита
Всем женщинам с риском развития атрофического кольпита рекомендуют придерживаться ограничений в питании и образе жизни:
- отказаться от острой и солёной пищи;
- исключить вредные привычки (алкоголь, курение);
- следить за своим весом;
- ограничить половые контакты;
- носить свободное нижнее бельё из натуральных материалов;
- придерживаться тщательной гигиены половых органов без использования химических добавок;
- соблюдать рекомендации лечащего врача при наличии сопутствующей патологии (сахарный диабет и прочие заболевания).
Возрастной кольпит существенно снижает качество полноценной жизни пожилой женщины. Однако неприятных и опасных последствий можно избежать, если своевременно заняться лечением.
Источник: https://medvoice.ru/vozrastnoy-kolpit-mozhno-li-vyilechit/
Атрофический кольпит (возрастной вагинит): причины, симптомы, лечение и профилактика
Атрофический (сенильный) кольпит – заболевание, которое характеризуется воспалением эпителия во влагалище, происходящее из-за структурных и функциональных изменений.
Чаще всего встречается у женщин в период постменопаузы.
Ввиду понижения уровня выработки эстрогенов, связанное с естественной менопаузой или искусственно вызванное прекращение выработки гормона, возникает данное заболевание.
Так же заболевание имеет названия сенильный кольпит, старческий вагинит.
Причины возникновения
Самой главной причиной возникновения заболевания является недостаточность гормона эстрогена.
Выработка гормонов яичниками дает не только способность возникновения беременности и вынашивания ребенка, но так же и поддерживает всю мочеполовую систему в определенном состоянии.
В то время, когда выработка гормонов в нужном количестве прекращается, происходят структурные изменения, в том числе и во влагалище.
Слизистая оболочка становится тоньше, перестает вырабатываться вагинальный секрет, такое состояние вызывает сухость. По этой причине даже не значительные растяжения приводят к микротравмам.
Через эти мелкие травмы попадают микроорганизмы, которые вызывают отек и воспаление.
Еще одной причиной является изменение естественной флоры влагалища в период постменопаузы.
Погибают лактобациллы, поэтому кислотность во влагалище начинает расти, что является отличной средой для развития кокковой флоры.
Провоцирующие факторы для возникновения заболевания
Существует не мало факторов, которые могут вызвать сенильный кольпит у женщин. К ним относятся:
- прием антибиотиков, которые естественную бактериальную флору влагалища;
- повреждения нанесенные механическим путем (тампоны, противозачаточные средства, который используются для влагалища, любое инородное тело);
- чрезмерная или недостаточная гигиена;
- вагинальный контрастный душ;
- недостаток эстрогена;
- сахарный диабет;
- разнообразные патогенные организмы, например, глисты, гонококковая палочка, стафилококки, герпес, трепонема, кишечная палочка и другие;
- использование некачественного нижнего белья.
Группа риска
К группе риска, у кого может возникнуть возрастной кольпит, относятся женщины:
- после наступления менопаузы;
- с хроническими заболеваниями мочеполовой системы;
- с пониженным иммунитетом (к ним же относятся носители СПИДа);
- с заболеваниями эндокринной системы;
- после операций по удалению матки или яичников;
- после лучевой терапии в тазовой области.
Симптомы
Атрофический кольпит – заболевание медленно протекающее и симптоматика не явно выраженная. На ранних стадиях его практически невозможно распознать. Но по мере нарастания у женщин с диагнозом возрастной кольпит жалуются на следующие симптомы:
- выделения, имеющие неприятный запах, белеобразного цвета, иногда с присутствием крови;
- зуд на наружной части половых органов;
- чувство сухости во влагалище;
- боль, возрастающая при мочеиспускании и при гигиенических процедурах;
- болевые ощущения во время половой близости;
- покраснение оболочки влагалища;
- частые позывы к мочеиспусканию;
- иногда появляется недержание мочи при физических нагрузках;
- отек влагалища.
Специалистами установлено, что более остро симптомы проявляются у женщин, имеющих в анамнезе сахарный диабет. Так же считается, что сильно худые представительницы прекрасного пола наиболее подвержены данной патологии. А вот у женщин ведущих регулярную половую жизнь возникновение заболевания наблюдается реже, чем у тех, кто не живет таковой.
Причиной этому служит то, что во время полового акта происходит наибольшей приток крови в область малого таза.
Формы заболевания
Сенильный кольпит имеет 2 формы течения:
- Острый кольпит, характеризующийся всеми симптомами, но в более выраженной форме. Наблюдаются гнойные выделения с примесью крови, тяжесть внизу живота. Нарушения структуры наблюдаются не только во влагалище, но и на наружных половых органах, шейке матки. При любом контакте со стенками влагалища появляется кровь.
- Хроническая форма возникает при несвоевременном лечении. Все попытки самолечения приводят лишь к устранению симптомов, но не к избавлению от заболевания. Заболевание распространяется на все органы, в том числе и детородные. При несвоевременном лечении возникают серьезные осложнения.
Диагностика
Для постановки диагноза возрастной кольпит, используют следующие методы.
- Сбор полного анамнеза (время последнего менструального цикла, первые симптомы заболевания и время их возникновения).
- Осмотр в гинекологическом кресле с помощью гинекологических зеркал. Отмечается истончение и бледность слизистой структуры влагалища, с кровоподтеками в эпителии. При остром течении отмечается покраснение и выделения с присутствием гноя.
- Проводится цитологическое исследование, с целью выявления отсутствия клеток эпителия, что говорит о его истончении.
- Микроскопическое исследование, проводится с целью выявления уровня лактобацилл.
- ПРЦ исследование проводится для выявления возбудителя.
- Исследование на выявление pH флоры. Повышение уровня кислотности свидетельствует о недостаточности лактобацилл.
- Кольпоскопия – осмотр с использованием специального микроскопа. При этом исследовании выявляются участки с нарушением структуры эпителия, микротравмы и участки воспаленной ткани.
Для исключения таких заболеваний, как кандидамикоз и инфекций передающихся половым путем (сифилис, гонорея, хламидиоз, трихомониаз) применяют иммуноферментный анализ и ПРЦ.
Лечение атрофического кольпита
Когда женщина слышит диагноз атрофический кольпит, у нее возникает вопрос: что это и как лечить? Ответить на этот вопрос сможет только врач – гинеколог.
Из-за того, что заболевание зависит от уровня гормонов, то и лечение, в первую очередь, заключается на восстановление гормонального баланса.
Только прием гормональных средств дает возможность восстановить слизистую оболочку влагалища, снизить степень атрофии и предотвратить возникновение микротрещин.
Медикаментозное лечение
Медикаментозное лечение предусматривает прием таких препаратов как:
- Овестин, эстриол в виде мазей или свечей. Курс длится 14 дней.
- Гормональная терапия заключается в прием таких препаратов, как Эстрадиол, Клиогест, Индивина и другие. Такая терапия длится долго – около 5 лет.
- Применяется фитотерапия, которая заключается в приеме средств растительного происхождения (фитоэстрогенов), например, Клиофит, Ци-клим.
- При выявлении определенного возбудителя используют препараты для устранения причин его возникновения.
- При учащенном мочеиспускании назначают Уросептики (антибиотики и другие).
- При невозможности использования эстрогенов по причине противопоказаний применяют спринцевания, ванночки с добавлением настоев из трав (ромашка, календула, зверобой).
Источник: https://tvojajbolit.ru/ginekologiya/atroficheskiy-kolpit-vozrastnoy-vaginit-prichinyi-simptomyi-lechenie-i-profilaktika/
Атрофический кольпит — что это и как лечить
Диагноз возрастной атрофический кольпит, который гинекологи еще называют старческим или синельным, часто ставится женщинам, перешагнувшим 50-ти или 60-ти-летний рубеж. То есть тем, у кого уже наступил климакс.
Это период в жизни каждой женщины, который требует особого внимания и бережного отношения. Естественный процесс угасания женской половой системы, тех анатомических образований, которые делают женщину женщиной.
В репродуктивный период яичники женщины выделяют половые гормоны – эстрогены. Именно они отвечают за формирование молочных желез, наружных половых органов и женственность фигуры в период полового созревания. Рецепторы для этих веществ есть практически во всем женском организме. Благодаря этому женщина до наступления климакса защищена от ишемической болезни сердца, инфаркта и инсульта.
Постепенно в яичниках истощаются запасы яйцеклеток (прекращаются менструации), и прекращается образование гормонов. Недостаток эстрогенов вызывает все характерные изменения для климакса.
Возникают дистрофические процессы не только в матке и влагалище, но и в других слизистых оболочках, мочевом пузыре, мышцах тазового дна, коже, костях и сосудах.
Поэтому нередок манифест различных заболеваний именно в период климакса.
Следует различать понятия климактерического периода и менопаузы. Менопауза – это последняя естественная менструация в жизни женщины. Это понятие может применяться в том случае, если менструаций нет на протяжении 12 месяцев.
Менопауза приходится на возраст 45-55 лет, однако встречаются ранние и поздние ее варианты. Период до менопаузы называется пременопауза и характеризуется нерегулярными менструациями и их изменениями (скудные или обильные). Период после менопаузы называют постменопаузой.Он продолжается всю оставшуюся жизнь женщины. Понятие климакса характеризует все перечисленные периоды вместе.
К содержанию
Симптомы атрофического (синельного) кольпита или вагинита
С возрастом появляются такие симптомы, как ощущение сухости во влагалище, нестерпимый зуд и жгучие боли, которые возникают после полового акта или самостоятельно.
Возникновение жалоб наблюдается через 3-5 лет после менопаузы.
Обусловлены они снижением синтеза гликогена в слизистой, снижением числа молочнокислых бактерий и изменением pH среды влагалища с естественной кислой в щелочную.
В этих условиях часто присоединятся микробные агенты, что вызывает воспалительный процесс во влагалище. При частом воспалении формируются рубцы и спайки. В таком случае развивается уретральный синдром.
Если эти явления сопровождаются атрофическими изменениями малых половых губ и склерозированием вульвы, возникает крауроз вульвы. Это состояние проявляется устойчивостью симптомов к гормональной терапии.
В условиях сниженной резистентности микробы (стрепто- и стафилококки, бактерии группы кишечной палочки) колонизируют слизистую и формируется неспецифический кольпит – микробное воспаление влагалища. Кроме микробов, кольпит вызывают различные механические и химические факторы.
Старческий кольпит в острую стадию характеризуется выраженностью жалоб (чувство зуда и жжения, диспареуния — боли при половом акте), а также отделяемым из влагалища серозного или гнойного характера.
Часто поражению влагалища сопутствует поражение слизистых шейки матки или уретры. При осмотре врачом слизистая влагалища отечная, ярко-красного цвета. Отмечается кровоточивость при легком прикосновении. На стенках влагалища имеются гнойные скопления. При тяжелых формах образуются дефекты слизистой – эрозии и язвы. Они обусловлены слущиванием эпителия и обнажением глубжележащих тканей.
Хроническая стадия подразумевает некоторое стихание воспалительного процесса. Основная жалоба в эту фазу – гноетечение из половых путей. Покраснение и отечность так же уменьшаются, а на месте эрозий образуется нежная рубцовая ткань. Формируется грануляционный кольпит.
К содержанию
Какие методы позволяют уточнить диагноз?
Для диагностики данной патологии кроме осмотра влагалища используется ряд методов. Для точного определения возбудителя используются методы посева отделяемого из влагалища, мочеиспускательного и цервикального каналов. Важным этапом осмотра является микроскопия мазков из влагалища.
Применяется кольпоскопия — осмотр слизистой через систему линз. Благодаря увеличению картинки в несколько раз врач сможет выявить слабые признаки воспаления и дисплазию, что важно в ранней диагностике опухолей.
Атрофия покровного эпителия шейки матки после 40 лет — нормальной кольпоскопической картиной.
Проводится цитологическое исследование. Оно основано на определении морфологии клеток влагалища. При климаксе часто встречается атрофический тип мазка. Он подразумевает наличие клеток эпителия из различных его слоев с признаками атрофии.В результатах цитограммы может встретиться и такое понятие как псевдокератоз. Воспалительная инфильтрация свидетельствует об активности процесса.
Такие типы мазка не встречаются у женщин репродуктивного возраста, но могут обнаруживаться в возрасте менее 16 и более 55 лет.
К содержанию
Чем и как лечить воспаление влагалища от инфекций
Лечение атрофического кольпита должно быть всесторонним, проводиться под контролем врача-гинеколога. Терапия направлена на борьбу с инфекционными агентами и сопутствующими заболеваниями, повышение сопротивляемости организма.
Для уменьшения микробной флоры местно назначаются спринцевания растворами антисептиков (Диоксидин, Мирамистин, Бетадин, Хлорфиллипт) 1-2 раза в день. Длительное (более 4 дней) спринцевание мешает восстановлению естественной флоры и кислой среды влагалища, поэтому не рекомендуется.
Антибактериальные средства могут назначаться местно и внутрь. Местно применяются препараты комбинированного действия. Они имеют форму геля, свечей, вагинальных таблеток. Широко применяются препараты: Тержинан, Гиналгин, Неопенотран, Полижинакс.
Это самые эффективные вагинальные свечи. Если выявлена кишечная флора, используют Метронидазол, Орнидазол, Бетадин.
Внутрь антибиотики назначаются при выраженном процессе и строго по выявленной в посеве чувствительности выявленных бактерий к антибиотикам.
Применяются эубиотики: Лактобактерин, Биовестин, Вагилак, Бифидумбактерин. Они восстанавливают естественную флору и pH влагалища. Назначают их после курса антибиотиков.
В качестве негормональной профилактики рецидивов назначают периодическое использование свечей с противовоспалительным и регенеративным действием — Депантол и Метилурацил. Интересно, что метилурациловые свечи используются не только в гинекологической практике, но и для лечения геморроя, трещин прямой кишки. В этом случае их используют ректально.
Для заживления трещинок на иссушенных слизисты оболочках половых губ и влагалища используют мазь Пантодерм. В ее состав входит вещество декспантенол, известное многим мамочкам грудным детей с кожными проблемами. Оно входит в популярный крем «Бепантен».
Перечисленные мероприятия облегчат симптомы в любом возрасте. Однако в период климакса основным механизмом развития заболеваний является эстрогенная недостаточность. Именно этот компонент является мишенью для основного лечения – заместительной гормональной терапии (ЗГТ).
Без гормонов надолго избавиться от воспаления половых органов (а нередко они переходят и дальше, на мочевыделительную систему, вызывают циститы и пиелонефриты) не получится. А это уже опасно.
К содержанию
Заместительная гормональная терапия
Многие пациентки на приеме у врача задают такой вопрос: «Меня долгое время мучает сухость во влагалище, из-за которой половой акт стал невозможным. Можно ли восстановить слизистую и возобновить половую жизнь, что это означает? Или уже поздно и надо смириться?»
Ответ прост: бороться с этим недугом можно и нужно. Фармацевтические компании предлагают большой выбор препаратов для лечения эстрогенной недостаточности.
Они способствуют восстановлению нормального эпителия и микрофлоры влагалища, повышают резистентность тканей к инфекции. Но нужно принять тот факт, что излечения за 1 день не произойдет.
Потребуется не менее 2-3 месяцев, прежде чем вы ощутите первые улучшения в своем состоянии.Следует знать, что заместительная гормональная терапия назначается строго по рекомендации врача и только после всестороннего обследования. Необходимо проведение онкоцитологического исследования шейки матки, УЗИ малого таза, маммографии.
Это направлено на выявление новообразований в указанных органах. Назначение гормональных препаратов в случае обнаружения опухоли может привести к ее усиленному росту.
Кроме опухолей исключаются патологии свертывающей системы крови, иначе назначение заместительной терапии чревато развитием тромбозов.
Заместительная гормональная терапия подразделяется на местную и общую. Общая подразумевает под собой назначение гормональных препаратов для принятия внутрь по определенным схемам. Они сразу попадают в кровь, оказывая системный эффект во всем организме. Однако эти средства назначаются строго по показаниям, и необходимость их назначения решается врачом-гинекологом в каждом конкретном случае.
Местная гормональная терапия является единственно верной и наиболее предпочтительной в лечении атрофического кольпита. Применяются препараты натуральных эстрогенов. Они имеют форму крема или свечей.
Это Овестин, Эстриол, Эльвагин, Эстрокад.
Лечение эстрогенами проводится на протяжении многих лет, поскольку отмена в течение 2-3 недель приведет к возврату всех имеющихся до лечения симптомов.
Поскольку препараты достаточно дорогие, а лечение имеет неопределенно долгий срок, терапия проводится по соответствующим схемам. Выделяют фазу интенсивного лечения эстрогенами и фазу поддерживающих доз.
К содержанию
Лечение атрофического кольпита на примере препарата Овестин
- Системное лечение (прием внутрь таблеток). Интенсивная фаза: 4 мг/сут 2 недели, 2 мг/сут 1 неделю, 1 мг/сут 1 неделю. В поддерживающую фазу применение Овестина сокращается до 0,5 мг/сут через день неопределенно долго.
- Местное лечение. Кроме таблеток, Овестин имеет форму крема или свечей.
Интенсивная фаза: 1 доза крема/свеча в сутки 3 недели, затем 1 доза крема/свеча раз в 3 дня 3 недели. Поддерживающая фаза: 1 доза крема/свеча на ночь раз в неделю неопределенно долго.
Важно отметить, что применение Овестина местно наиболее эффективно.
Препарат не всасывается в кровь, а действует на рядом расположенные ткани (слизистую влагалища, уретру, мочевой пузырь). Он лишен многих побочных эффектов, возникающих при приеме гормональных таблеток внутрь. Лечение тем эффективнее, чем раньше начато, и может продолжаться неопределенно долго без ущерба для здоровья. Препарат вводится во влагалище на ночь.
Кроме этого, крем Овестин используют во время полового акта. Важно использовать специальный дозатор для крема во избежание передозировки.
К содержанию
Народные средства для использования в домашних условиях
Они не помогут восстановить нормальную микрофлору влагалища, только немного смягчить симптоматику. Проблема останется, если не провести медикаментозное лечение. Народное подходит только в качестве дополнения или временной меры до посещения гинеколога и получения от него схемы лечения.
Сидячие ванночки с ромашкой
Ванночки с добавлением ромашки — традиционное средство для лечения местного раздражения половых органов. Их практикуют даже при снятии воспаления у младенцев. Ромашка крайне редко вызывает аллергические реакции. Но может привести к сухости слизистой, то есть ухудшить течение атрофического кольпита, если принимать ромашковые ванночки слишком часто и подолгу.
Ромашковые ванны доступны в домашних условиях и просты в приготовлении. 3-4 процедуры достаточно для того, чтобы жжение и отеки стали менее ощутимы. Цветы лекарственной ромашки положительно влияют на нежную микрофлору половых губ, бережно устраняют неприятные ощущения, благодаря антисептическим свойствам.
10 граммов (2 ст. ложки) сухих цветов этого растения необходимо залить 1 литром кипяченой воды и подогревать на пару не менее 10 минут, после чего остудить до 35-38 градусов. Сидячие ванны принимать в течение 20-30 минут. Данный отвар также эффективен в виде спринцевания.
Свечи и тампоны с облепихой
Чтобы приготовить его самостоятельно, нужно 200 граммов (1 стакан) вымытых ягод облепихи передавить в густую кашицу. Получившуюся смесь залить рафинированным подсолнечным маслом и оставить на неделю. В работе использовать стеклянную посуду с плотной крышкой.
Готовым маслом пропитывается марлевый тампон и помещается во влагалище на ночь. Курс лечения — 14 дней.
Альтернативой является использование облепиховых свечей вагинально. Они продаются в аптеках.
Грязевые тампоны и аппликации
Эту процедуру обязательно нужно согласовать с гинекологом, поскольку она имеет ряд противопоказаний. Грязевые тампоны или тубу предварительно слегка подогреть до 38-42 градусов и медленно вводить во влагалище на 30-40 минут. Тампоны советуют сочетать с грязевой аппликацией на поясницу. По истечению времени нужно извлечь грязевые тампоны, а влагалище хорошо промыть минеральной водой.
В качестве лечебного средства обычно используют грязь озера Тамбукан, находящегося в Ставропольском крае. Но возможны и иные варианты. Грязелечение в гинекологии — нетрадиционный способ лечения и профилактики женских болезней.
Ванночки с мать-и-мачехой
100 граммов сушеной травы залить 1 литром кипятка, настоять около часа и принимать сидячие ванны. Ежедневно использовать лишь свежезаваренный настой. Проводить лечение не меньше месяца.
Спринцевания травяным сбором
Ромашка ободранная — 25 г, сухие цветы лесной мальвы — 10 г, высушенная дубовая кора — 10 г, листья шалфея — 15 г. Все ингредиенты смешать, залить 1 литром кипятка и дать настоятся. Готовый настой процедить и использовать в виде ванночек и для спринцевания.
Подводя итоги, хочется отметить, что климакс – это неизбежность, определенный период в жизни женщины. И только от вас зависит, каким он будет. С помощью грамотного врача и специальных средств можно избежать многих неприятностей и продолжать радоваться жизни как раньше.
К содержанию
А на закуску предлагаем вашему внимание видео от уважаемой Елены Малышевой на тему атрофического вагинита.
Источник: https://viskablivanie.ru/atroficheskij-kolpit-chto-eto-i-kak-lechit.html
Симптомы и лечение кольпита (вагинита) у женщин
Микрофлора влагалища выполняет важные функции и защищает организм женщины от проникновения разнообразных инфекций. На здоровье женщины влияет немало факторов, из-за чего возможны сбои. Из этой статьи вы узнаете все о том, что такое кольпит, каковы симптомы и лечение данного заболевания, каковы признаки развития патологии и в чем причины возникновения болезни.
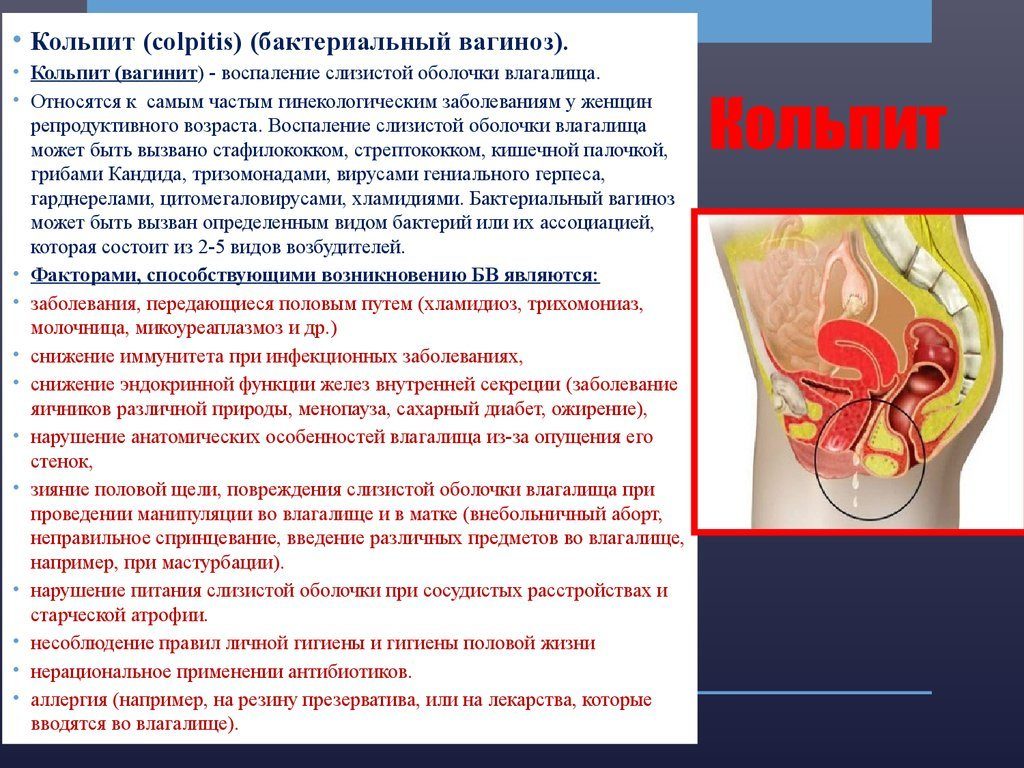
Что такое кольпит
Кольпит – широко распространенное заболевание воспалительного характера, поражающее слизистую оболочку влагалища. По-другому болезнь называют вагинитом.
Чаще всего патология развивается у женщин детородного возраста. Хотя проблема, в основном, диагностируется у взрослых, болезнь возможна и у детей до 10 лет и ранее. Пик заболеваемости среди детей приходится на шестилетний возраст. Иногда такой диагноз ставят даже пожилым пациенткам или взрослым женщинам климактерического периода.
Примечание! Тяжесть течения кольпита зависит от причин, вызвавших воспалительный процесс и от возраста.
Возбудители заболевания
Воспаление слизистой влагалища может произойти в результате проникновения чужеродной микрофлоры, в состав которой входят различные патогенные микроорганизмы. Если инфекция занесена извне, говорят о специфическом виде кольпита. Возбудителями патологии в таком случае могут быть:
- микоплазма;
- гонококк;
- хламидия;
- грибы Кандида;
- трихомонады;
- вирусы.
О неспецифическом вагините говорят, когда условно-патогенная микрофлора попала в организм женщины не извне, а она сама была носителем инфекции. Патогенные микроорганизмы в незначительных количествах присутствуют во влагалище здоровой женщины, но при сочетании группы факторов, начинают активное размножение. Спровоцировать бактериальный кольпит могут такие возбудители:
- стрептококк;
- стафилококк;
- синегнойная палочка;
- кишечная палочка.
Некоторые надеются, что гинекологические проблемы пройдут самостоятельно, без применения адекватных методов лечения. Хотя случаи самоизлечения встречаются, это редкое явление. Такое возможно только при развитии неспецифических форм кольпита и при условии сильного иммунитета.
Стоит быть осторожной, если симптомы внезапно исчезли. Независимо от того, появился вагинит у девочек, или это кольпит после родов, исчезновение признаков болезни не говорит об излечении. Патология может перейти в скрытую вялотекущую форму, а в последствие, вызвать обострения.
Причины появления кольпита
Как уже упоминалось, основными причинами развития кольпита считается заселение микрофлоры влагалища патогенной микрофлорой. Именно на фоне этих факторов воспалительное заболевание развивается у женщин репродуктивного возраста. Чаще всего инфекция заносится именно половым путем. При этом совершенно необязательно, что женщина должна вести беспорядочный образ жизни.
Когда патологию определяют у ребенка, причиной обычно становятся инфекции, проникшие в половые пути из пищеварительного тракта. Возбудителями воспаления могут быть стафилококки, стрептококки или даже острицы. В большинстве случаев происходит самозаражение.
Вагинит при климаксе также преимущественно развивается из-за неполовых инфекций. Нередко кольпит сопровождается молочницей. Тяжелые формы болезни обычно развиваются при условии наличия сопутствующих заболеваний или патологически отягощающих факторов.
Факторы риска
Дать толчок развитию воспалительного процесса могут определенные факторы:
- отсутствие тщательной интимной гигиены;
- наличие половых инфекций;
- много половых партнеров;
- чрезмерное увлечение гигиеной, частые спринцевания;
- проблемы со щитовидной железой;
- ношение тесного синтетического белья;
- травмы половых органов;
- изменение гормонального фона, например, при беременности;
- период менопаузы;
- раковые заболевания;
- прохождение лучевой терапии;
- присутствие в организме ВИЧ-инфекции;
- длительное применение антибактериальных препаратов;
- употребление гормональных средств;
- наличие аллергии;
- нехватка витаминов;
- аборт или выкидыш в анамнезе;
- заболевания органов ЖКТ;
- применение внутриматочных контрацептивов;
- несбалансированное питание;
- тяжелые роды;
- дисфункция яичников;
- перенесенное выскабливание матки.
Независимо от факторов, спровоцировавших развитие кольпита, от него необходимо избавиться как можно скорее.
Классификация
Классификация кольпита включает несколько разновидностей заболевания и каждая имеет свои особенности. Ниже описаны те, что чаще всего встречаются в гинекологической практике:
- трихомонадный;
- кандидозный;
- атрофический.
Трихомонадный кольпит вызывается простейшими микроорганизмами – трихомонадами. Инфекция чаще всего передается половым путем. Реже заразиться можно, используя с больным человеком общие предметы обихода. При обнаружении патологии на ранней стадии вылечить болезнь просто. Чтобы поставить диагноз, врачу обычно достаточно просто осмотреть пациентку и выслушать жалобы.
Кандидозный кольпит возникает в результате активного размножения патогенных грибов рода Кандида. Его отличительные симптомы – творожистые выделения белого цвета и сильный зуд. Заразиться можно как от другого человека, так как просто на фоне снижения собственного иммунитета и изменения качественного состава микрофлоры.
Атрофический кольпит связан с изменением гормонального фона в организме женщины. Когда эстрогены не вырабатываются в нужном количестве, влагалище изменяется. Иногда эти явления связаны с возрастными изменениями. Появляются боли при половом акте, женщина чувствует сухость и дискомфорт. Лечение сенильного кольпита (старческого) проводится с использованием гормонов.
По характеру течения вагинита выделяют две формы:Редко развивается аллергический вагинит. В таком случае заболевание имеет неинфекционную природу и развивается в результате контакта с аллергеном. Терапия проводится после определения раздражающего фактора и исключения контакта с ним.
Гнойные выделения появляются у женщин только при развитии неспецифической формы вагинита. При специфических кольпитах такие явления, как правило, не возникают.
Симптоматика заболевания
Чем раньше удастся распознать первые признаки заболевания, тем быстрее можно начать лечить женщину. Нельзя пренебрегать развитием таких симптомов:
- жжение в области влагалища;
- зуд;
- болезненность при половом акте;
- мелкие эрозии;
- обильные выделения, иногда гнойные или пенистые;
- неприятный запах;
- отек влагалища;
- гиперемия кожных покровов около вагины;
- раздражительность, вызванная постоянным зудом;
- бессонница;
- периодические болезненные ощущения в малом тазу;
- частые позывы к мочеиспусканию;
- субфебрилитет.
Важно! Даже инфекционные заболевания далеко не всегда могут выражаться повышением температуры, поэтому симптомами нельзя пренебрегать.
Вагинит может быть опасен, если его не долечить. Патология просто переходит в скрытую форму, но может повлечь неприятные осложнения, вплоть до бесплодия. Поэтому важно, чтобы врач убедился, что кольпит полностью излечен.
Диагностические мероприятия
Первое обследование, которое проводится гинекологом – осмотр женщины в специальном кресле с помощью зеркал. Врач увидит диффузное покраснение, отметит рыхлость тканей, отечность и точечные кровоизлияния. При запущенных формах болезни возможны небольшие эрозии. Некоторые из клинических признаков можно увидеть на фото.
Врач возьмет мазок на анализ, чтобы определить состав микрофлоры и наличие патогенных микроорганизмов. Затем он проведет пальпацию матки с целью определения ее положения, степени напряженности на предмет развития осложнений.
Помимо осмотра диагностика включает:
- проведение полимеразно цепной реакции;
- кольпоскопии;
- общий анализ крови и мочи;
- анализ крови на половые инфекции.
После получения всех данных доктор сможет оценить состояние пациентки и выдать рецепт с наиболее эффективными препаратами.
Лечение кольпита
При кольпите проводится лечение в домашних условиях. Применяются местные и общие методики. Любые лекарственные препараты, а также народные способы используются только после консультации с лечащим врачом.
Во время борьбы с вагинитом важно тщательно соблюдать следующие рекомендации:
- обеспечить полный половой покой, так как интимные отношения в этот период могут спровоцировать распространение инфекции и ее переход в соседние органы;
- при специфических формах патологии применяются антибактериальные лекарства;
- даже если симптоматика полностью исчезла, курс терапии важно завершить, так как инфекция может остаться и это вызовет хроническое течение кольпита;
- важно не использовать во время лечения синтетическое белье;
- терапию следует проводить одновременно обоим половым партнерам;
- необходимо следить за диетой;
- избегать переохлаждения;
- проводить туалет наружных половых органов не реже двух раз в день.
Примечание! Если вагинит развился у ребенка, подмывать девочку необходимо после каждого посещения туалета.
В зависимости от типа заболевания и выявленного возбудителя врач может рекомендовать проведение спринцеваний. Такие процедуры не следует проводить больше 4-5 дней, так как это может привести к нарушению нормальной микрофлоры влагалища и помешать процессам заживления. Растворы для проведения спринцеваний можно приготовить с использованием таких средств:
- марганцовка;
- отвар ромашки и шалфея;
- риванол;
- хлорофиллипт;
- сода.
Иногда спринцевания заменяют или дополняют сидячими ванночками.
Нередко врачи назначают противовоспалительные вагинальные свечи от кольпита. Комплексное лечение помогает скорее улучшить самочувствие и избавиться от симптомов заболевания. Рассмотрим препараты, которые рекомендуют пациенткам чаще всего.
Свечи «Полижинакс», в состав которых входит нистатин, неомицин и полимиксин, нужно ставить в течение одной-двух недель по 2 в сутки. Препарат оказывает противогрибковое и антибактериальное действие, снимает воспаление. Эти антибактериальные влагалищные свечи гинекологи назначают довольно часто.
Свечи «Тержинан» имеют аналогичное воздействие, однако, отличаются по составу. Помимо неомицина и нистатина к действующим веществам относится преднизолон и тернидазол. Эти женские свечи от инфекций необходимо ставить по 1 штуке раз в день в течение 10 дней.
Свечи «Микожинакс» основаны на метронидазоле, нистатине, хлорамфениколе и дексаметазоне. Лечение этим препаратом проводится в течение 7-14 суток. В день нужно ставить по 1-2 свечи, преимущественно на ночь.
«Вокадин» — свечи, в состав которых входит вещество, выделяющее йод. Благодаря этому лекарство на местном уровне борется с инфекциями.
Применяемое лечение может напрямую зависеть от типа возбудителя. Если вагинит был вызван гарднереллой, доктор назначит:
- «Далацин» (в основе тинидазол, синестерол, молочная кислота и витамин С);
- «Гиналгин» (в составе метронидазол и хлорхиналол);
- «Клион-Д» (метронидазол и миконазол).
При заражении трихомонадой применяют:
- «Метронидазол» вагинально;
- «Флагил»;
- «Тинидазол»;
- «Осарбон»;
- «Метровагин»;
- «Гексикон»;
- «Нео-пенотран».
Важно! Лечение трихомониаза проводится трехкратно в течение трех менструальных циклов.
При поражении грибами рода Кандида назначаются такие препараты:
- нистатиновые свечи курсом;
- вагинальные таблетки «Клотримазол» в течение 6 дней;
- однократно «Канестен»;
- свечи «Депантол»;
- мазь «Пимафукорт».
Для облегчения симптоматики наряду с основным лечением можно применять мазь «Вагисил». Препарат не обладает противогрибковым действием, но смягчает кожу в зоне гениталий и уменьшает интенсивность неприятных симптомов.
При запущенных формах кольпита применяют не только местное, но и общее лечение. В зависимости от состояния пациентки лекарственные средства могут применяться в виде таблеток или даже инъекций.
Могут быть назначены такие медикаментозные средства:
При атрофических формах кольпита назначают гормонотерапию. Это могут быть таблетки или пластыри. Обычно лечение продолжается в течение двух недель. Выбор лекарства лежит на враче. К примеру, препарат «Колпосептин» содержит как эстрогенные, так и антибактериальные компоненты.После того, как патогенная микрофлора уничтожена, важно восстановить полезную флору. Для этих целей применяют следующие препараты:
- «Лактагель»;
- «Ацилакт»;
- «Бификол»;
- «Лактобактерин».
Помимо этого рекомендуется принимать витаминные комплексы и препараты, стимулирующие защитные силы организма.
Для гигиены наружных половых органов в период активного лечения можно использовать растворы «Мирамистин» и «Ротокан».
Лечение народными средствами включает спринцевание отварами и настоями. Эффективны такие составы:
- отвар ромашки;
- разведенный настой календулы;
- отвар смеси трав из листьев мать-и-мачехи, тимьяна, душицы, зверобоя и крапивы;
- отвар коры можжевельника;
- растворенный настой череды и листьев эвкалипта.
Благотворно на состояние микрофлоры влагалища действуют облепиховые свечи. Приобрести их можно в любой аптеке. Перед тем, как начать лечение, необходимо проконсультироваться с врачом. Это не заменяет основную медикаментозную терапию.
Профилактика
Профилактика кольпита включает в себя такие мероприятия:
- плановое посещение гинеколога каждые полгода;
- тщательное соблюдение интимной гигиены с применением деликатных дезинфицирующих средств;
- правильное использование туалетной бумаги во избежание занесения инфекции из прямой кишки;
- ношение нательного белья из натуральных тканей;
- отказ от самолечения и бесконтрольного применения гормональных средств и антибиотиков;
- ведение здорового образа жизни и укрепление иммунных сил.
Благодаря этим простым способам профилактики риск заболеть кольпитом будет сведен к минимуму.
Своевременное лечение кольпита позволит избежать неприятных последствий заболевания. Женщина, перенесшая такое состояние, успешно может выносить и родить здорового ребенка.
Смотрите видео:
Поделитесь с друзьями и оцените публикацию.Вам не трудно, а автору приятно.
Спасибо.
Источник: https://facey.ru/zdorove/lechenie/kolpit.html