Содержание
Методы стимуляции овуляции в бытовых условиях
В гинекологии часто встречаются такие ситуации, когда женщина не может зачать из-за отсутствия овуляторных периодов, т. е. из-за ановуляции. В подобных клинических случаях необходимо простимулировать созревание и выход яйцеклетки.
Существует немало методик, как стимулировать овуляцию в домашних условиях. Но конкретный выбор обуславливается степенью ановуляции.
В одних случаях можно справиться с проблемой самостоятельно, используя домашние методики, а в других не обойтись без врачебного вмешательства.
Когда необходима стимуляция овуляции
Если пациентка страдает ановуляцией, либо яйцеклетка достаточно редко созревает и выходит из фолликула, то показано стимулирование подобного процесса, благодаря чему тысячам пациенток уже удалось испытать счастье материнства.
- Обычно показаниями для стимулирования служат такие ситуации, когда более года регулярных половых отношений при отсутствии предохранения не приводят к зачатию.
- Если супруги старше 35-летнего возраста, то время, в течение которого не удается забеременеть, сокращается до полугода.
- Стимуляция овуляции в домашних условиях и даже в клинике бессмысленна, если имеет место мужское бесплодие.
- Если же пациентка страдает трубной непроходимостью, то стимулирование может спровоцировать внематочное закрепление эмбриона. Поэтому пациенткам рекомендуется предварительно пройти лапароскопию, только после процедуры при отсутствии непроходимости допускается проведение стимуляции.
Методы стимулирования выхода женской клетки
Многие женщины неоднократно задаются вопросом о том, как можно стимулировать овуляторные процессы и каким образом это можно сделать. Прежде всего, надо пройти тщательное обследование, чтобы при самостоятельной стимуляции не навредить собственному здоровью. Домашняя стимуляция – достаточно непростая задача, но при правильно продуманном подходе, вполне выполнимая.
Для стимулирования можно использовать медикаментозные препараты и витамины, травы и определенные программы питания, целебные грязи либо эфирная маслотерапия и пр. Совсем недавно диагноз «женское бесплодие» мог разрушить счастье и жизнь многих пациенток, но с помощью стимулирования созревания и выхода яйцеклетки у таких женщин появился реальный шанс.
Подобная мера идеальна в случае яичникового поликистоза, а также для пациенток с разнообразными менструальными нарушениями, ановуляцией и прочими отклонениями.
Но проводить ее нужно только после нормализации щитовидных гормонов, андрогенов и пролактина, иначе стимуляция будет безрезультатной. В целом методов много, поэтому каждая сможет остановить выбор на наиболее удобном для себя варианте.Хотя любой выбор должен согласовываться с доктором, поскольку только он сможет подобрать наиболее подходящий вариант стимулирования в каждом индивидуальном случае.
Витамины для овуляции
Одной из эффективных методик, как простимулировать овуляцию, является витаминотерапия. Для успешного созревания и выхода яйцеклетки женщина должна иметь в организме достаточный запас микроэлементов и витаминных веществ.
Чтобы этого добиться, нужно обеспечить рацион необходимым питанием, грамотно составив ежедневное меню.
Для начала, стоит обогатить организм фолиевой кислотой, которая настолько важна, что при ее дефиците возникают разного рода внутриутробные патологии.
Кроме того, нужно восполнить необходимое содержание йодида калия, для чего в рацион включают йодированную соль. Если вы решили принимать комплексные витаминные препараты, то лучше выбирать из тех, которые рекомендованы для кормящих и беременных.
В рацион обязательно нужно включить как можно больше овощей, ягод, зелени и фруктов. Эти продукты – важный стимулирующий фактор для овуляции. Также рекомендуется кушать больше рыбы, а от черного кофе и чая лучше отказаться или пить подобные напитки очень редко.
Надо обязательно отказаться от нездоровых привычек вроде спиртного или сигарет, которые крайне отрицательно влияют на созревание и выход клеток.
Медикаменты
Достаточно эффективной симулирующей методикой является применение медикаментов. Стимулировать фолликулярный рост могут препараты вроде:
- Меногона. Препарат влияет на лютеинизирующий или фолликулостимулирующий гормоны, которые влияют на активность эстрогенового производства, в результате чего начинается активное созревание фолликулов и нарастание эндометриального слоя. Принимают препарат, начиная со второго дня цикла. Прием длится 10 суток.
- Пурегона. Это гонадотропный препарат, также провоцирующий активное производство ЛГ и ФСГ. Препарат оказывает помощь яичникам в выращивании фолликулов, что обеспечивает наступление овуляторного периода в положенный срок, т. е. примерно в середине цикла. Подобный препарат используется одинаково часто в процедурах по экстракорпоральному оплодотворению и при естественных попытках зачатия.
- Клостилбегита. Действие препарата также основано на активации лютеинизирующего и фолликулостимулирующего гормонов, участвующих в овуляторном процессе. Препарат нужно принимать строго по врачебным назначениям и в рекомендованной доктором дозировке, иначе велик риск, что произойдет яичниковое истощение. Обычно стимулирование данным медикаментом осуществляется в период 5-9 день цикла. Прием проводится по одной пилюле в сутки. Но на рост эндометриального слоя данный препарат оказывает негативное воздействие, поэтому при толщине эндометрия менее 0,8 см используются другие препараты. Это необходимое условие, иначе клетка после оплодотворения не сможет закрепиться в матке.
Если фолликулы вырастают до нужного размера, то пациентке могут назначить инъекции хорионического человеческого гонадотропина. Их вводят через сутки после приема последней таблетки из вышеуказанного списка. Самыми распространенными уколами ХГЧ являются Хорагон, Профази или Гонакор. Через сутки должен начаться овуляторный период.
Стимуляция травами
Довольно эффективно стимулируют овуляторные процессы лекарственные травы. Стимуляция лекарственными растениями осуществляется в несколько стадий: Сначала принимают шалфей, который стимулирует фолликулярное формирование, затем бузины цвет, способствующий созреванию фолликул, а затем розмарин с подорожником, провоцирующие активность овуляторного периода.
В составе шалфея присутствует масса фитоэстрогеновых компонентов, являющихся аналогами женских половых гормональных веществ. Но чтобы добиться нужного результата, необходимо соблюдать правила применения и дозировки. Траву шалфея заливают в термосе стаканом кипятка, плотно закрывают и выдерживают порядка получаса. Настой трижды в день употребляют по большой ложке.
Прием начинают с пятого дня цикла и осуществляют в течение 1,5-2 недель, после чего прекращают до следующего цикла, снова начиная прием после окончания месячных. Таких курсов нужно повторить не менее 3-4 или до зачатия, если оно наступит раньше.
Для усиления эффекта можно добавить к шалфею липовый цвет (большую ложку), который тоже содержит эстрогеноподобные фитогормоны.
Подорожниковое семя тоже относится к высокоэффективным стимуляторам овуляции. Отвар готовят из 200 мл воды и 20 г семечек. Смесь ставят на медленный огонь и, доведя до кипения, томят еще минут пять. Затем отвар выдерживают еще около 40 минут, фильтруют и пьют по 30 г до пищеприема.Курс терапии длится 3 недели, начинаясь с первым днем цикла. Нелишне будет поить этим отваром и будущего отца, особенно при возможных репродуктивных проблемах у мужчины. Также эффективно купание женщины в ванной с подорожником, которую готовят, добавив в воду отвар из 100 г смеси корней и листьев подорожника, залитых кипятком.
Такие ванны нужно принимать каждодневно в течение минимум 14 дней.
Также неплохо помогают в стимулировании овуляторного периода розовые лепестки, богатые токоферолом, который активирует яичниковую деятельность.
Поэтому прием отвара из лепестков только поможет стимулировать овуляцию. Свежие лепестки (20 г) + кипяток (200 мл) ставят на баню на 20 мин, потом выдерживают еще час.
Настойку принимают каждодневно на ночь. Длительность терапии составляет порядка 4-8 недель.
Диетотерапия
Отлично способствует овуляторной стимуляции специальная диета. Чтобы яичники начали активно работать, а организм усиленно вырабатывал эстрогеновые гормоны, нужно основательно подойти к составлению ежедневного рациона. В меня обязательно должны присутствовать продукты питания вроде:
- Сои и фасоли;
- Твердых сортов сыра;
- Домашнего коровьего молока и куриных яиц;
- Перепелиных яиц;
- Пророщенных зерен пшеницы;
- Моркови и яблок;
- Томатов и огурцов;
- Фиников и граната;
- Льняных, кунжутных и тыквенных семечек.
Но есть и ряд продуктов, которые для употребления женщинам, желающим забеременеть, не рекомендуются. К подобным продуктам относят рис и капусту, груши, инжир и пр.
Эфирные масла для овуляции
Неплохой стимулирующий эффект оказывают эфирные масла. Их можно вдыхать, втирать, главное, использовать регулярно. Вдыхая приятные ароматы базилика или аниса, шалфея либо кипариса, женщина запускает интенсивную гормональную выработку. Для удобства можно использовать аромамедальон. Положительно сказываются на гормональном фоне пациенток ванны с добавлением лавандового масла.
Также помочь забеременеть может розовое масло, которое применяется в сидячих ваннах. В таз с теплой водой добавляют 13 капелек масла. Можно употреблять его и внутрь, капнув капельку на ч. л. меда и либо воды. Подобные приемы производят четырежды в сутки.
Грязевые процедуры
Довольно эффективным и достаточно распространенным способом стимуляции овуляции считается целебная грязь, которая способствует усилению активности женских гормонов, устраняет всевозможные воспаления и помогает забеременеть.
Особенно рекомендуется подобная процедура при диагностированном яичниковом поликистозе. Для грязетерапии нужно взять аптечную грязь, лучше, если она будет из г.
Саки, который славится наличием санаториев, избавляющих от женских репродуктивных проблем.Производят целебную грязь в форме туб, которые нужно нагревать до требуемой температуры, а затем небольшими мазками наносят на область яичников, где оставляют на полчаса. Но перед применением подобного способа стимуляции требуется гинекологическая консультация.
Основные этапы стимуляции
Если в качестве стимулятора избран препарат Клостилбегит, то его прием приходится на 5-9 сутки цикла, а Пурегон или Меногон начинают пить уже со 2 до 10 дня. Точные сроки должны устанавливаться врачом в зависимости от ситуации.
Когда начинать стимуляцию и сколько продолжать процедуры или курсы, зависит от здоровья матки и яичников, которое определяется посредством ультразвукового обследования. Врач периодически назначает женщине контрольные УЗИ, пока фолликулы не дорастут до 21-25-миллиметрового размера.
А чтобы избежать формирования фолликулярных кистозных образований или фолликулярной регрессии, пациенткам назначаются ХГЧ инъекции. Подобная процедура способствует запуску овуляторных процессов.
Если все складывается благоприятно, то уже через 1-1,5 суток после хорионической инъекции фолликул лопнет и начнется выход женской клетки.
Если ультразвуковая диагностика показывает овуляцию, то пациентке назначают инъекции Утрожестана или Прогестерона, чтобы дополнительно поддержать желтое яичниковое тело.
При применении Клостилбегита, как говорят пациентки, чаще всего удается добиться зачатия.
Важно! Доктор берет в расчет и мужской фактор, поэтому уточняет конкретные сроки и частоту половой близости в процессе стимулирования. При хороших показателях спермограммы после ХГЧ инъекции сексуальные контакты должны осуществляться каждодневно либо через сутки до конца овуляторного периода.
Если после трехразового применения Клостилбегита положительного результата достичь не получается, то рекомендуется пройти более тщательную диагностику и использовать другие терапевтические методы.
Перед проведением стимуляции пациентка должна обязательно сдать лабораторные анализы на сифилис, ВИЧ и гепатиты, мазок на микрофлору и онкоцитологию, ультразвуковую диагностику молочных желез, проверить проходимость фаллопиевых труб и пр.
Терапевт должен сделать заключение, что пациентка способна выносить ребенка.
Стимуляция для экстракорпорального оплодотворения
Если у женщины имеются патологии труб или овуляторные проблемы, либо у супруга недостаточно качественные для зачатия сперматозоиды, то шансом на родительство становится экстракорпоральное оплодотворение. При данной процедуре женская клетка оплодотворяется в лабораторных условиях, а не внутри организма, а затем эмбрион подселяют в матку. Метод дорогостоящий, но эффективный.
Для его выполнения пациентке в период 19-23 дня цикла вводят гормональный стимулятор. Под ультразвуковым контролем проводится фолликулярная стимуляция, а когда фолликул дорастет до требуемых размеров, то проводится пункция и клетку отправляют на оплодотворение.
Через несколько суток эмбрион подселяют в матку, а через пару недель проверяют, свершилось ли зачатие, т. е. закрепилась ли клетка в маточной стенке. Чаще всего для стимуляции используется Клостилбегит, который эффективно стимулирует яичниковую деятельность.
Противопоказания стимуляции
Далеко не всем пациенткам можно провести овуляцию.
К примеру, если в женском организме присутствуют патологические процессы, которые препятствуют зачатию и полноценному вынашиванию, то стимуляцию не проводят.
К подобным патологиям относят спайки в трубах, опухоли репродуктивных структур и пр. Кроме того, не проводят стимуляцию, если до этого 6 раз подобная процедура не дала никакой положительной динамики.
К относительным противопоказаниям для проведения стимулирующей процедуры относят возраст, превышающий 35-летний рубеж. Подобное ограничение связано с тем фактором, что в такой клинической ситуации вероятность рождения нездорового ребенка с инвалидностью либо аномалиями развития серьезно возрастает.
Источник: https://JdemBaby.com/planning/ovulation/kak-stimulirovat-ovulyatsiyu-v-domashnih-usloviyah.html
Почему яйцеклетка не созревает: причины, лечение, как забеременеть
Необходимое условие для зачатия ребенка — здоровая яйцеклетка и сперматозоид, соединившиеся и прикрепленные к матке уже в форме зиготы. Если клетка не дозревает или не выходит из фолликула, зачатие не произойдет. Есть несколько причин, почему яйцеклетка не созревает, и они поддаются лечению.
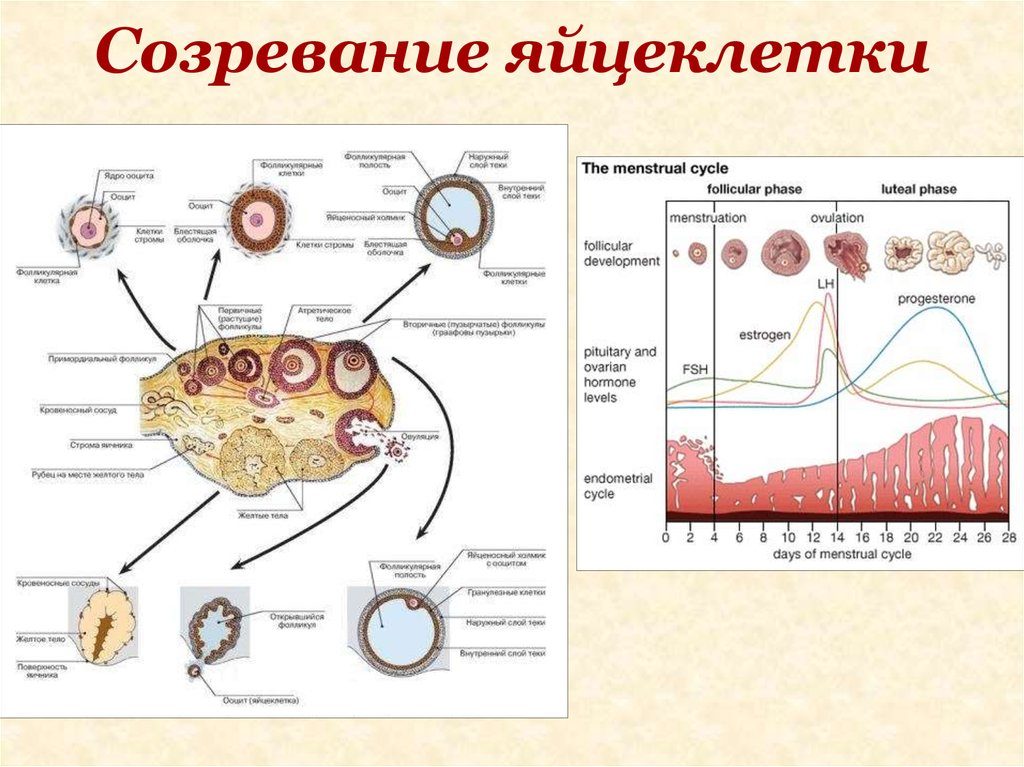
Созревание яйцеклетки: как это должно быть
Женщины с рождения имеют запас ооцитов – несозревших яйцеклеток, их около 400 тысяч. С наступлением периода полового созревания и с началом менструации количество ооцитов постепенно уменьшается. Каждый цикл под влиянием лютеинизирующего и фолликулостимулирующего гормона происходит созревание фолликула.
Описать процесс созревания половой клетки можно так:
- выработка фолликулостимулирующего гормона;
- созревание фолликулов в яичнике;
- разрыв доминантного фолликула с высвобождением яйцеклетки;
- движение половой клетки к матке;
- образование желтого тела на месте фолликула.
Фолликул – это структурный компонент яичника. Здесь яйцеклетка созревает, окруженная двумя слоями соединительной ткани и слоем эпителия. Каждый цикл в яичнике созревает несколько фолликулов, но только один из них – доминантный – лопнет, высвобождая созревшую половую клетку.
На месте фолликула образуется желтое тело, которое вырабатывает небольшое количество прогестерона и эстрогена. Работа желтого тела необходима для утолщения слизистой оболочки матки. В это же время яйцеклетка не стоит на месте – она по фаллопиевым трубам движется в сторону матки.
Тут женская половая клетка встречается со сперматозоидом, если предпринимаются попытки зачатия. Образуется зигота, которая крепится к подготовленным, утолщенным стенкам матки.
Процессу зачатия способствует не только работа желтого тела.
Под влиянием гормонов повышается ректальная (базальная) температура до 37-37,5 оС – по этому признаку часто составляют календари, вычисляя собственную овуляторную фазу для зачатия.В женской природе есть место индивидуальным особенностям процесса, но если он отклоняется от описанного, зачатие не произойдет. Например, если проходу яйцеклетки препятствуют воспаленные фаллопиевы трубы, или клетка не созревает.
Как может повести себя фолликул
Чтобы женщина смогла забеременеть, фолликул должен созреть и высвободить полноценную, здоровую яйцеклетку. Но так происходит не всегда. Под влиянием гормональных сбоев и других причин, фолликул может вести себя по-другому. В зависимости от характера патологии различают:
При разрыве фолликула высвобождается небольшое количество жидкости, в которой находилась вышедшая яйцеклетка. Но если половая клетка не высвобождается, образуется киста яичника. Так происходит из-за гормональных нарушений и внешних факторов. Жидкость, которая должна была выйти, скапливается внутри, растягивая соединительную ткань, образуется киста.
Близок по процессу развития и синдром мультифолликулярных яичников. Так происходит, когда созревшего лидирующего фолликула просто нет – несколько яйцеклеток одновременно начинают созревать, но ни одна не высвобождается. Так бывает при недостатке эстрогена и прогестерона. На месте фолликулов, начавших развитие, образуются мелкие кисты.
Кистозные образования характерны и для желтого тела при патологиях. Яйцеклетка покидает фолликул, но желтое тело, выполнив свои функции, не рассасывается, а отекает и растягивается до кистозного образования.
При персистенции желтого тела беременность также не наступит – это состояние, при котором желтое тело слишком долго высвобождает прогестерон, не атрофируясь. Это опасно и для здоровья женщины в целом, так как избыток прогестерона провоцирует:
- снижение тонуса матки;
- отторжение слизистых оболочек;
- продолжительное, обильное кровотечение.
Фолликул может вовсе не созревать в яйцеклетке. Так происходит при недостатке фолликулостимулирующего гормона или при гиперандрогении. У женщины диагностируют «спящие» яичники, но это не значит, что попытки зачатия нужно оставить. Состояние корректируется гормональной терапией, стимулируется созревание доминантного фолликула с выходом половой клетки.
Почему она не созревает
Причин, почему не созревает яйцеклетка, несколько. Они условно делятся на внутренние факторы – причины непосредственно в организме женщины, а также внешние факторы – влияние образа жизни и окружающей среды.
Внутренние причины:
- воспаление в органах малого таза;
- дефицит прогестерона и эстрогена;
- воспаление оболочек головного мозга;
- нарушения работы гипоталамно-гипофизарной системы;
- инфекции брюшной полости или половых органов.
Иногда причина в гормональном сбое. А вот само нарушение выработки гормонов может быть спровоцировано и внешними факторами:
- депрессии;
- сильные стрессы;
- жесткая диета;
- клиническое ожирение;
- резкая перемена климата;
- частая смена половых партнеров.
Дисфункция отмечается и у женщин с вредными привычками, они больше подвержены раннему климаксу.
Естественные физиологические причины
Любое остро протекающее заболевание в организме приведет к тому, что уровень гормонов будет снижен и яйцеклетка не созреет. Так природа оберегает человеческий вид от вымирания, ведь при зачатии в острой фазе заболеваний ребенок может родиться с пороками.
Циклы, в которых яйцеклетка не созревает, встречаются и у молодых здоровых женщин. Так происходит 2-3 раза в год. Клетка начинает готовиться к высвобождению, фолликул под влиянием эстрогена и ФСГ также растет, но выброс ЛГ не происходит, и пузырек не лопается. Разрыв происходит позже, когда яйцеклетка уже не способна к оплодотворению, и практически сразу начинаются менструальные выделения.
Это не патологический процесс и он встречается даже у здоровых женщин. Но если частота ановуляторных циклов увеличивается, нужно пройти обследование.
Гормональные причины
Для созревания яйцеклетки и ее полноценного высвобождения нужны такие гормоны:
- эстроген;
- прогестерон;
- фолликулостимулирующий гормон;
- лютеинизирующий.
Если какого-либо гормона недостаточно или в избытке, фолликул не дозреет, не разорвется или же наращивание слизистых у матки будет стимулироваться так активно, что кровотечение начнется раньше, чем половая клетка успеет пройти фаллопиевы трубы.
Стресс
Длительные переживания, депрессии, недосыпания и сильные стрессы не только приводят к тому, что яйцеклетка не созревает, но и провоцируют полное отсутствие овуляции, пока состояние не нормализуется. В такие периоды снижается уровень эстрогена и ФСГ, срабатывают естественные механизмы предотвращения беременности.
Природа «не позволяет» зачать ребенка, если вокруг женщины настолько напряженная и угнетающая обстановка. Баланс гормонов восстанавливается, когда приходит в норму и психоэмоциональное состояние, так как гормональный фон – это комплекс. Здесь и ЛГ, и ФСГ, и эстроген зависят от серотонина, эндорфина и других медиаторов.
Заболевания органов малого таза
Несозревание яйцеклетки могут вызвать и такие патологии:
- инфекции женских половых органов;
- спайки, хронические очаги воспаления;
- воспаления желудочно-кишечного тракта.
При воспалении кишечника или геморрое значительно повышается ректальная температура тела. Это влияет на состояние яичников и фаллопиевых труб, фолликул не созреет и не выпустит яйцеклетку.
Инфекции, если их не лечить, становятся восходящими. От слизистых оболочек они проникают в матку, трубы и яичники, провоцируя обширный воспалительный процесс. Чувствительные оболочки реагируют образованием спаек и переходом в хроническую фазу.
Симптомы и диагностика
Так как причин несозревающей яйцеклетки масса, симптоматический комплекс также обширный. С чем можно ассоциировать состояние:
- колебания массы тела без видимых причин;
- изменения настроения, апатия, плаксивость, раздражительность;
- отечность конечностей;
- повышение аппетита;
- плохой сон;
- боли в области малого таза;
- нетипичные выделения, увеличение их объема;
- расстройства работы ЖКТ.
Для диагностики гинеколог назначит:
- общий клинический анализ крови и мочи;
- исследование на уровень ФСГ и ЛГ;
- определение эстрогена и прогестерона;
- определения уровня андрогенов;
- бакпосев из влагалища;
- УЗИ органов малого таза.
При подозрении на воспаление или новообразования врач назначит вагинальное УЗИ. Остальные исследования назначаются уже для уточнения поставленного диагноза.
Лечение
Для лечения спящих яичников назначают курс гормона ФСГ или комплексов, которые простимулируют работу половой системы. Кистозные образования лечат в зависимости от стадии и распространенности. Назначаются комплексы прогестерона с эстрогеном, противовоспалительные средства в таблетках и свечах:
- Дюфастон;
- Антеовин;
- Жанин;
- Ибупрофен;
- Парацетамол;
- Логеста и др.
Подбором занимается только гинеколог, так как такие лекарства без наблюдения врача могут серьезно навредить гормональному фону.
При инфекционной природе заболевания сначала назначают антисептические и антибактериальные препараты, лекарства от грибка:
- Тержинан;
- Полижинакс;
- Гексикон;
- Бетадин;
- Кетоконазол и др.
Любой способ лечения подбирается врачом только после полной лабораторной и аппаратной диагностики, уточнения диагноза. Примерно раз в цикл обследование повторяют, чтобы отследить динамику.
Причины, почему яйцеклетка не созревает, выявляет гинеколог при осмотре и во время диагностики. Большинство из них поддается лечению, после которого овуляция восстанавливается, и попытки зачатия оканчиваются успешной беременностью.
Источник: https://MyZachatie.ru/zhenskie-zabolevaniya/pochemu-yajtsekletka-ne-sozrevaet.html
Фолликул не растет и не выходит из яичника: причины почему не созревает и не получается забеременеть, лечение
Чтобы женщина забеременела, у нее должны регулярно созревать и полностью раскрываться фолликулы, зарождающиеся в яичниках. Они играют важную роль в этом процессе. Но, к сожалению, именно в данной области часто обнаруживаются проблемы. Например, врачи говорят женщине о том, что эти пузырьки у нее не растут.
Особенности процесса в яичниках
Развитие пузырька представляет собой довольно сложный процесс. Его созреванию помогают прогестерон и лютеин. Если наблюдается дефицит данных гормонов, у женщины обнаруживают заболевания половой сферы.
Ежемесячно в яичниках здоровой девушки развивается несколько пузырьков. Иногда их количество достигает десятка, но лишь один способен достичь требуемых размеров. Его называют доминирующим.
Оставшиеся начинают постепенно регрессировать. При гормональном сбое они не отмирают, а начинают препятствовать нормальному развитию доминирующего фолликула.
ВНИМАНИЕ: Если менструальный цикл регулярный, период созревания фолликула женщина может определить сама. При этом нужно ориентироваться на показатели базальной терапии и собственные ощущения. Если проводилась стимуляция яичников, данный процесс контролируют с помощью УЗИ. Исследование проводят в разные дни.
О созревании пузырька и скором наступлении овуляции говорят следующие признаки:
- Тянущие боли, локализованные в области живота.
- Появление влагалищных беловатых выделений в большем, чем обычно, количестве.
- Снижение ректальной температуры примерно за сутки до овуляции.
- Увеличение содержания в крови гормона прогестерона.
- Изменение настроения, появление раздражительности, увеличение чувствительности.
Если созревает несколько фолликулов за один цикл, это является нормой и говорит о том, что вероятность многоплодной беременности достаточно велика.
Причины, почему не созревает?
Когда пузырек в яичнике не растет, женщины испытывают беспокойство. Причин такого состояния много. В результате фолликул вовсе не образуется или же он является пустым.
Если женщина молодая, это свидетельствует о наличии у нее определенных проблем, для пожилых такое состояние является практически нормой.
Ановуляторные циклы проходят без овуляции. Их считают периодом отдыха яичников. У молодых здоровых женщин подобные циклы бывают 2—3 раза в год, после 33 лет — до 4 раз в год.
От отсутствия овуляции чаще страдают худощавые женщины, постоянно сидящие на жестких диетах. У них наблюдается дефицит эстрогена, а со временем пропадает не только овуляция, но и менструация.
Если пузырьки не растут, женщине ставят диагноз бесплодие. Чтобы устранить проблему, важно выявить причину появления патологии.Нарушить процессы созревания способны следующие факторы:
- Дисфункция яичников, возникшая вследствие травмы, воспалительного заболевания, после хирургического вмешательства.
- Сбои в работе эндокринной системы, когда наблюдается дефицит прогестерона и эстрогена.
- Мозговая дисфункция, спровоцированная воспалением оболочек данного органа или его травмированием.
- Доброкачественное или раковое новообразование в гипофизе или гипоталамусе.
- Инфекционные заболевания, поражающие органы, располагающиеся в брюшной полости.
- Депрессивное состояние, сильный стресс.
- Развитие климакса в возрасте моложе 45 лет.
- Ожирение или длительное соблюдение жесткой диеты.
ВНИМАНИЕ: Если имеются сбои в функционировании половых органов, пузырек вообще не образуется, поэтому женщина должна обязательно посетить гинеколога.
Чтобы врач поставил диагноз бесплодие из-за наличия неразвитых фолликулов, нужно пройти УЗД-диагностику. Ее проводят в начале цикла, на 8—10 день. Получив результаты исследования, врач рассказывает больной о его характеристиках.
Диагностика может обнаружить:
- Нормальную овуляцию.
- Персистенцию.
- Регрессию доминантного пузырька.
- Фолликулярную кисту.
- Лютеинизацию.
- То, что пузырек по каким-то причинам не разрывается.
УЗИ дает возможность выявить сразу несколько причин, не позволяющих женщине забеременеть. После этого врач подбирает подходящий метод лечения.
Женское бесплодие
Если у женщины фертильного возраста в течение года регулярной половой жизни без применения средств контрацепции не наступает беременность, то речь идет о возможном женском бесплодии. Женский фактор встречается примерно в 30-40% случаев бесплодных браков.
Понятие женского бесплодия является более широким, чем мужского, так как кроме выработки полноценной яйцеклетки женский организм должен еще обеспечить условия для ее оплодотворения, имплантации, нормального протекания беременности и своевременных родов. Неполадки хотя бы в одном звене этой репродуктивной цепочки ведут к невозможности иметь ребенка.
Различают три вида женского бесплодия: первичное, вторичное и абсолютное бесплодие. Первичное женское бесплодие относится к тем пациентам, у кого не было ни одной беременности при регулярной половой жизни без средств предохранения.
Вторичное женское бесплодие характерно для женщин, имевших беременность (или рожавших детей) в прошлом, но на данный момент отсутствует больше одного года также при условии регулярной половой жизни без контрацепции.
И, наконец, абсолютное бесплодие означает принципиальное отсутствие возможности забеременеть (женское бесплодие), например, из-за отсутствия матки, яичников или некоторых других аномалий в строении и развитии женских половых органов.
Нарушение созревания яйцеклетки
Нарушение созревания яйцеклетки является частой причиной женского бесплодия. Обычно это вызвано гормональными нарушениями, встречаюшиеся у женщин значительно чаще, чем у мужчин. Дисбаланс гормонов оказывает негативное влияние не только на процесс созревания яйцеклетки, но и приводит к нарушеням овуляции и функций желтого тела.
Нарушение функции яичников обычно обусловлено нарушениями в других эндокринных железах — гипофизе, щитовидной железе или надпочечниках. Если эндокринное нарушение — единственная причина бесплодия, в ходе лечение бесплодия проводится коррекция гормонального балланса и стимуляция созревания яйцеклетки.
Если же причина бесплодия не только в этом, врач подбирает наиболее подходящий для пары метод лечения.
Синдром поликистозных яичников (СПКЯ)
Нередко женское бесплодие вызывается образованием в яичниках большого количества маленьких кист (пузырьки, наполненные жидкостью) — так называемый синдром поликистозных яичников.
В большинстве случаев это состояние сочетается с высоким уровнем в крови мужских гормонов. При СПКЯ бесплодие обычно связано с нарушениями созревания яйцеклеток.
Стимуляция овуляции с помощью ФСГ часто становится эффективным методом лечения.
Трубное бесплодие
По маточным трубам сперматозоиды попадают к яйцеклетке, а оплодотворенные яйцеклетки в матку. В случае склейки маточных труб либо закупорки каким-либо другим образом, перемещение яйцеклеток может быть затруднено или совсем невозможно.
Непроходимость маточных труб может быть вызвано воспалением, предшествовующими внематочными беременностями, операциями, либо спонтанном разрастанием эндометрия (слизистый слой матки) за пределами матки (эндометриоз). В репродуктивной медицине существуют различные методы проверки маточных труб на проходимость.
Наступления беременности в этом случае можно добиться с помощью метода ЭКО.
Эндометриоз
Эндометриоз — заболевание, при котором за пределами матки разрастается слизистый слой матки (эндометрий). Причина этого заболевания неизвестна. Его очаги могут быть на яичниках, маточных трубах, матке, кишечнике, мочевом пузыре и других органах.
При расположении очагов эндометриоза в маточных трубах они теряют свою функцию из-за образования рубцов. И при этом часто не теряется проходимость маточных труб для жидкости. Считают, что создаваемое очагами эндометриоза микроокружение препятствует наступлению естественной беременности.
Поэтому наличие эндометриоза является одним из показаний для проведения ЭКО.
Изменение матки и шейки матки
Из-за рубцовых изменений (вследствие операции) либо иммунных отклонений шейки матки может быть затруднено или нарушено наступление беременности. Данную проблему часто преодолевают с помощью искусственной инсеминации. Миома матки также может стать причиной женского бесплодия. После проведения УЗИ врач решает вопрос о необходимости хирургического вмешательства.
Пороки развития яичников, труб или матки
В редких случаях причина женского бесплодия кроется за пороками развития органов женской репродуктивной системы.
Нарушения иммунной системы
Иногда причиной женского бесплодия может стать нарушение иммунного ответа. В таких случаях женская иммунная система распознает яйцеклетку (сперматозоиды) как чужеродные тела и уничтожает. Это явление ранее называлось биологической несовместимостью.
Генетические причины
Наиболее частыми генетическими причинами бесплодия у женщин являются структурные и численные аберрации хромосом либо синдром фрагильной (ломкой) Х-хромосомы (СФХХ). Женское бесплодие значительно реже обусловлено генетическими причинами, чем мужское бесплодие.
Диагностика
Обследование при бесплодии состоит из нескольких стандартных методов диагностики и занимает, в среднем, один месяц (или один менструальный цикл женщины).
Начальным и одним из самых важных этапов диагностики бесплодия является первичная консультация, на которой доктор расспросит Вас об особенностях менструаций, роста и становления. Врач-репродуктолог произведет осмотр и назначит обследования, необходимые для подбора индивидуальной схемы лечения бесплодия.
Наиболее необходимыми и часто проводимыми методами диагностики бесплодия являются:
- Для исследования функции яичников и других эндокринных органов (щитовидной железы, гипофиза, надпочечников) проводится исследование гормонального профиля крови.
- С целью исключения инфекционного фактора, вызывающего нарушения репродуктивной функции, проводятся обследования на инфекции, передающиеся половым путем и бактериальную флору.
- Ультразвуковое исследование (УЗИ) органов малого таза. УЗИ позволяет оценить размеры и структуру матки и яичников, выявить патологию органов малого таза.
- Исследование проходимости маточных труб проводится с помощью получившего в последнее время широкое распространение исследования методом УЗИ — соногистеросальпингоскопия. С помощью данного метода можно оценить состояние полости матки (наличие внутриматочной патологии), а также оценить проходимость маточных труб. Для этого в полость матки вводится небольшое количество стерильного раствора и с помощью УЗИ выявляется его поступление в брюшную полость.
- Обследование супруга: спермограмма с MAR-тестом, необходимые для диагностики репродуктивных возможностей партнера.
Кроме перечисленных, врач может назначить и другие анализы и исследования, в зависимости от общего состояния здоровья супругов и выявленных у них нарушений.
Принципы лечения
Все методы лечения бесплодия можно разделить на две основные группы. Одни методы применяются чтобы сделать возможной беременность естественным путем — методы восстановления естественной фертильности. Другие методы — это вспомогательные репродуктивные технологии. Выбор способа лечения бесплодия целиком зависит от его причины и от возраста пациента.
К первой группе относятся медикаментозное и хирургическое лечение.
Медикаментозное лечение бесплодия
Многие состояния, приводящие к бесплодию, можно лечить лекарственными препаратами. Например, у женщин лекарства могут повысить вероятность выхода яйцеклетки и избавить от эндометриоза.
Хирургические методы лечения бесплодия. Существует большое количество малоинвазивных процедур, позволяющих устранить непроходимость труб, удалить опухоли или гиперплазию (например: лапароскопия).
При применении методов вспомогательной репродукции, относящиеся ко второй группе, оплодотворение может происходить как внутри женского организма (искусственная инсеминация), так и за его пределами спермой партнера или донора.
Среди этих технологий — ЭКО (с яйцеклеткой женщины и со спермой партнера или донора, донорскими яйцеклетками или донорскими зародышами), трансплантация гамет или зигот в фаллопиевы трубы, микроманипуляция с яйцеклетками и зародышами.
Хирургические методы
Хирургические методы лечения используются, когда причина бесплодия найдена и может помочь операция. Эти причины бесплодия, изложены здесь:
Проблемы в маточной трубе
Хирургическая операция может помочь некоторым женщинам с бесплодием, вызванном проблемами фаллопиевых труб. Например, когда они заблокированы или имеются шрамы от предыдущей болезни, инфекции или другие проблемы. Некоторые женщины, у которых была стерилизация методом «трубного галстука» могут иметь возможность восстановить детородную функцию хирургическим путём.
Фибромиома
Если нет другого объяснения для вашего бесплодия, иногда показана операция по удалению фибромы. Но является ли миома фактической причиной бесплодия и, следовательно, должна ли она быть устранена — все еще остается неопределенным.
Методы вспомогательной репродукции
Внутриматочная инсеминация — перемещение спермы в матку. Этот метод используется при безуспешном использования первого метода лечения бесплодия либо при наличии проблем с шеечной слизью.
Экстракорпоральное оплодотворение (ЭКО) и трансплантация эмбрионов
ЭКО — широко известный и распространенный метод лечения бесплодия. Он основывается на оплодотворении яйцеклетки в лабораторных условиях и пересадке ее в матку для дальнейшего развития эмбриона.
При помощи катетера несколько эмбрионов вводят в матку (весь процесс длится несколько минут), после чего женщина может вернуться домой. В течение последующего времени будущая мама должна сдать анализы и пройти УЗИ, если анализы подтвердят наступившую беременность.
Часто этот метод лечения бесплодия рекомендуют при непроходимости труб, эндометриозе, паталогиях шейки матки и пр. — он эффективно лечит большинство видов бесплодия.
Внутрицитоплазматическая инъекция спермы
Внутрицитоплазматическая инъекция спермы (ИКСИ) — искусственное оплодотворение, при котором сперматозоид помещается в яйцеклетку хирургическим методом. В лабораторных условиях при помощи микроскопов в подготовленную яйцеклетку вводится сперма и оплодотворенная яйцеклетка вводится в матку.
Этот метод лечения бесплодия очень эффективен при мужском бесплодии, также он решает проблему с качеством спермы. Но как недостаток такого метода необходимо учесть возможность передачи бесплодия потомству и сложную, и как следствие не дешевую, процедуру.
ИКСИ рекомендуют при не большом количество подвижных сперматозоидов, наличии антител в сперме, безуспешных попытках забеременеть с помощью стандартных методов и ЭКО.
Трансплантация гамет в фаллопиевы трубы
Этот метод лечения бесплодия схож с ЭКО: яйцеклетку также оплодотворяют в лабораторных условиях. Оплодотворенные яйцеклетки помещают в катетер, и затем делают лапараскопию.
Во время этой процедуры в небольшой надрез под пупком помещается маленькая камера, после чего захватывают фаллопиеву трубу и вводят туда катетер с оплодотворенными яйцеклетками.
Метод основан на удалении препятствий на пути яйцеклетки и сперматозоида, которые возникают по причине наличия различных нарушений в организме.
Прогноз
Шансы забеременеть у любой женщины, страдающей бесплодием, прежде всего зависят от причины бесплодия и возраста женщины. По данным Центра по контролю и профилактике заболеваний, в США в 2001 г. к методам вспомогательной репродукции прибегли 108 тыс. женщин, из которых 41 тыс. (38%) родили здорового ребенка.
Источник: http://www.inmedas.ru/diseases/gynaecology/female_infertility/