Содержание
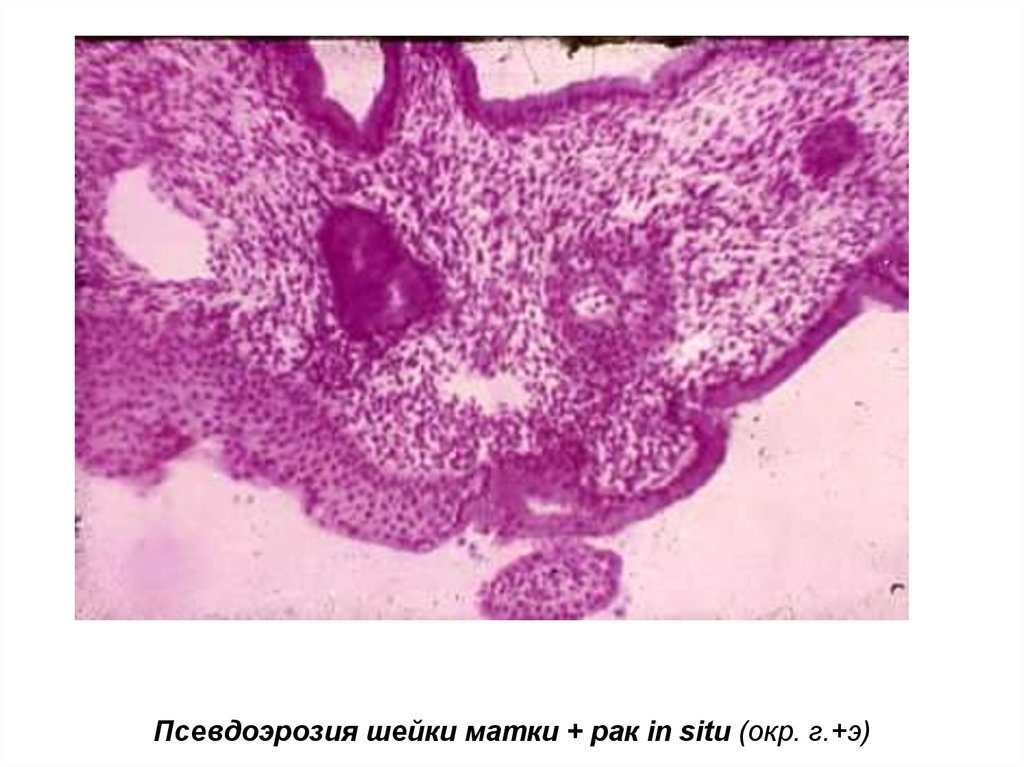
Инфильтративная, светлоклеточная, неинвазивная карцинома ин ситу шейки матки после конизации
Болезнь является злокачественным образованием в области шейки матки, с агрессивным ростом, которая поражает орган и склонна к метастазированию.
Онкологи различают два варианта разновидности заболевания: плоскоклеточный рак и аденокарцинома.
Первые исследования начались в XIX веке, показав зависимость частой смены половых партнеров и риска развития карциномы. Развитие раки шейки встречается чаще чем прочие злокачественные опухоли половой женской системы организма.
Классификация карциномы шейки матки
Для различия вариантов заболевания применяется международная классификация стадий злокачественных новообразований (TNM).
- Тх Аденокарцинома – недостаточно информации для определения опухоли;
- Т0 — первичный рак;
- Tis — преинвазивный вариант рака;
- T1 — заболевание в пределах шейки матки. Инвазивный тип обнаруживается при микроскопическом исследовании. При стадии а1 наблюдается опухоль до 0.7 мм на поверхности. Определяемый очаг поражения может превышать 4 см;
- T2 — карцинома располагается за пределами матки без затрагивания стенок таза и нижней части влагалища;
- T3 — болезнь повреждает нижнюю часть половых органов, заметны нарушения работы почек;
- T4 — распространение недуга на слизистую кишечного тракта;
- M1 — проявления метастазов.
Рак ин ситу отмечается тенденциями омоложения среди пациентов. Диагноз часто могут поставить особам, не достигшим 30 летнего возраста.
Шейка матки является самым нижним элементом маточного тела, соединяя влагалище и мышечный орган. В зоне соприкосновения двух вариантов эпителия зарегистрировано частое развитие опухоли.
Карцинома ин ситу в переводе с латинского означает – рак на месте.
Этот недуг провоцирует изменение эпителия шейки вызывая промежуточную стадию после дисплазии шейки матки 3 степени и действительным раком.
Так объясняется следующие названия недуга — неинвазивный рак шейки матки, дисплазия шейки матки. Под этими названиями подразумевается, что злокачественный нарост не достиг пределов эпителия.При гистологическом исследовании (вид морфологического исследования тканей пациента с использованием микроскопа, биопсии и т.д.) будут замечены отклонения характерные для раковых новообразований. В этом случае, ядра демонстрируют неправильную форму, прослеживаются сбои в структуре клетки, их беспорядочное расположение в ткани и прочие симптомы.
Конизация шейки матки при карциноме, последствия после операции
Конизацией называется процесс расширенного метода изучения тканей путем прижизненного забора клеток или тканей из организма. Такую форму исследований также именуют «конизационной биопсией» по причине забора ткани из шейки матки в участка в форме конуса. Врач удаляет из шейки ткань в районе цервикального канала с небольшой частью нормальных клеток.
Используя такой метод исследования лечащему доктору удается получить требуемый участок ткани для анализа на предмет карциномы. Диагностика также часто применяет метод.
Современная реализация метода проводится с использованием:
- Карбондиоксидного лазера;
- Электрохирургической петлевой эксцизии;
- Классического скальпеля.
Канонизация проходит под действием региональной или местной анестезии. Во время операции врач использует влагалищные зеркала для визуального доступа к шейке матки. После приготовления происходит процесс конизации ткани.
После проведения операции женщина находится в послеоперационной палате под наблюдением специалистов. Если отклонений не наблюдается пациентка свободна уже через 3-4 часа.
[sticky-ad id=2686]После конизации и полного восстановления необходимые функции шейки в полной мере восстанавливаются.
Также зарегистрированы факты отрицательного влияния удаления части шейки матки. При полном удалении части детородного органа есть риск недонашивания плода на поздних месяцах протекания беременности.
Рубцовые следы на цервикальном канале способны привести к вторичному и первичному бесплодию. Сперматозоидным клеткам это послужит дополнительным препятствием.
Во время вынашивания плода на 16-18 неделе возможно развитие истмико цервикальной недостаточности, когда шейка может раскрыться под массой ребенка.
Отличия рака in situ от полноценной опухоли
Новообразование этой стадии получило аббревиатуру Тis и классифицируется как достоверный предрак, который стоит впереди истинной раковой опухоли по классификации (TNM).
Карцинома ин ситу не является опасным для жизни пациента. Специалисты не требуют радикального, срочного лечения. На этой стадии клетка рака уже демонстрирует организацию и форму раковых клеток, однако болезнь еще не преодолела сопротивление иммунитета женского организма.
Важно! Без принятия лечебных действий в 90% практических случаев доброкачественная карцинома ин ситу переходит в радикальную инвазивную форму на протяжении нескольких месяцев или недель.
После получения диагноза cr in situ необходимо профессионально медицинское лечение, если функция деторождения должна быть сохранена , также лечение поможет предотвратить летальный исход.
Различные виды неинвазивной карциномы шейки матки
Строение эпителиальной ткани шейки неоднородно. Железистый слой или цилиндрический эпителий укрывает цервикальный канал и матку. Многослойный эпителий плоского типа располагается на наружной порции шейки матки.
Цилиндрический (однослойный) является составной частью цервикального канала. Опухоль в этой части получило название carcinoma in situ шейки матки.
Патология в зоне плоского эпителия шейки матки называется раком іn situ шейки матки.
Светлоклеточная карцинома шейки матки
Аденокарцинома чаще встречается у пожилых людей, характеризуется быстрым развитием и подвергает яичник метастазам. Светлоклеточный вариант встречается в 4% случаев карциномы (редкий вариант). Чаще всего мезонефроидный тип новообразования проявляется в постменопаузе, в пациентов принимавших лекарственный препарат диэтилстильбэстрол (используется при лечении рака).Новообразование микроскопически сравнима с светлоклеточным опухолями, в других органах. Макроскопически может проявляться в форме небольших язв до крупных вариантов. Клетки напоминают форму шляпок сапожных гвоздей, с ядрами больших размеров.
85% случаев такого заболевания диагностируют на 1-11 этапе развития. На первой стадии у пациента шанс выжить составляет 90%.
Инфильтративная карцинома шейки матки
Преинвазивная форма после проникновения в более глубокие слои постепенно приобретает инфильтрирующий этап развития новообразования. Решающим этом вопросе является инвазия (проникновения) в прочие ткани органов.
При инвазии до 3 мм. рак относят к микрокарциноме (микроинвазивный вариант). Далее злокачественная ткань проникает далее в шейку матки формируя первую стадию опухоли. Следующие стадии развиваются лимфогенным путем.
- Пациент, имея инфильтративный вариант карциномой шейки матки страдает чрезмерными и необычными по характеру выделениями (Бели). Их наличие зависит от нарушений лимфатической системы;
- Также если диагностирована инфильтрация, присутствуют кровянистые выделения из половых органов ациклического характера независимо от достижения менопаузы. Сначала такой признак возникает при малейшем исследовании, однако позже симптом проявляется чаще;
- Появляется гнилостный запах выделений, спровоцированный наличием сопутствующей инфекцией;
- Поздняя стадия проявляется болевыми ощущениями, указывающими на сдавливание нервных путей раковой опухолью.
Для своевременной диагностики необходима биопсия шейки матки, а также влагалищное и ректальное исследование.
Факторы развития болезни
Вирусная этиология занимает основную роль как причина атипичных процессов в районе цервикального канала. Главной деструктивным фактором называют 34 возможных типа ВПЧ (вирус папилломы человека).
С зону высокого и среднего уровня риска относят штамп ВПЧ 16, 18, 31,32,35,39,48, 51, 58. Такие типы возбудителя поражают стволовые клетки в зоне стыка различных эпителиальных слоев. Работа клетки нарушается после сбоев в генетическом коде, что является предпосылкой к онкологическим новообразованиям во множество раз.
Также прямым и косвенным способом воздействуют следующие факторы:
- Ненадлежащий уровень pH который регулируется деятельностью лактобактерий, влияет на состояние работы клеток эпидермиса;
- Заболевания передающиеся половым путем вызывают различные воспалительные процессы. Страдает система эндометрий шейки матки. Такие явления усиливают атипию клеток (отклонение от нормы), облегчают процесс перерождения работоспособной клетки в злокачественную;
- Различные травмы, возникшие во время медицинских операций, могут стать причиной патологических образований;
- Ненадлежащий уровень гормонов может привести к негативным изменениям процесса деления клеток, гормональный фон также может усилить воспалительные процессы ткани.
Косвенные факторы, влияющие переходу дисплазии в стадию карциномы ин ситу:
- Ранний опыт половой жизни;
- Наследственная предрасположенность;
- Частая смена полового партнера;
- Нарушение защитных функций организма;
- Вредные привычки (курение, алкоголь);
- Систематическое употребление противозачаточных фармацевтических средств.
Сказать точную причину развития болезни сложно в виду частого отсутствия симптоматики патологии, случайного обнаружения при осмотре.
Карцинома ин ситу шейки матки: лечение
Перед постановлением диагноза необходимо проведение инвазивных исследований.
Маркер при лечении карциномы шейки матки. Проведения анализа онкомаркера применяется для исследования предрасположенности к опухолям и выявления наиболее эффективных способов для лечения. Онкомаркер представляется в виде вещества которые производятся патологическими новообразованиями.
Специфические молекулы маркера являются выделениям раковых клеток. Использование таких средств позволяет установить наличие болезни даже на ранних стадиях проникания. Повышенный уровень веществ говорит об динамике развития опухоли. Определить маркер возможно в анализе крови пациентки.
Маркер используют в следующих случаях:
- Определение источника новообразования.
- Контроль лечение пациента.
- Динамика заболевания.
- Карцинома ин ситу шейки матки рецидив.
При исследованиях не стоит опираться только на одно значение маркера. У некоторых женщин онкологический маркер всегда присутствует в организме количествах.
Карцинома шейки матки вылечивается различными методами. В случае возраста до 50 лет практикуется высокая ампутация шейки матки с применением способа Штурмдорфа. Удаленную ткань берут в качестве препарата для гистологических исследований.
При выявлении в серии срезов следы инвазии опухоли проводится операция экстирпации выполняя лечебный метод Вертгейма. Также назначается лучевая терапия. Если возраст пациентки превышает 50 лет доктор проводит экстирпацию придатков.
Матка женщины также удаляется без использования терапии лучом.
Если карциному обнаруживают у молодой пациентки или у беременной девушки приступают к консервативному методу лечения.
Показание гормонального сбоя, как главного фактора прописывается гормональная терапия. Курс лечения длится 3-6 месяцев, с опорой на индивидуальную динамику.
В случае вируса папилломы назначаются цитологические, химические, иммуновосстанавливающие.
Диагноз карциномы на стадии ин ситу успешно могут лечить в 90% случаев, гарантируя прогноз без проявлений рецидивов.
Самая высокая степень распространения метастазов, если берется во внимание маточный вариант рака, проходит благодаря околоматочным и подвздошных лимфоузлов. Также задействован наружный лимфоузел.Если раковый больной начинает лечиться от метастазов, случай получает тяжелый характер. При спорных моментах обратитесь к различным врачам. Помните, что болезнь может быстро прогрессировать, поэтому реакция врачей и пациента должна быть молниеносной.
Систематически женщинам необходимо проходить медосмотр у гинеколога.
: карцинома шейки матки ин ситу
Источник: https://sheika-matka.ru/rak/karcinoma-in-situ-shejki-matki-posle-konizacii/
Карцинома шейки матки in situ
Медицинский термин «карцинома ин ситу» с латинского языка переводится как «рак на одном месте» или рак нулевой степени. Это злокачественное новообразование на самых ранних этапах развития.
Представляет собой группы видоизмененных клеток без вовлечения процесса в прилегающие ткани.
Считается, что рак in situ находится в балансе между образующимися измененными клетками и их гибелью, что отражается на очень медленной скорости роста опухоли.
Новообразования имеют микроскопические размеры, при этом отсутствуют какие-либо выраженные симптомы и метастазы. Именно бессимптомное течение карциномы ин ситу не способствует ее раннему диагностированию. Обычно рак 0 степени определяют опосредованно при проведении гистологического среза или биопсии.
От момента образования клеточных нарушений, до фазы активного роста опухоли, процесса прорастания ее в толщу тканей, может пройти до нескольких десятков лет. Карцинома шейки матки in situ обозначается AIS (adenocarcinoma in situ), преинвазивный рак шейки матки и внутриэпителиальный рак – это одно заболевание, которое следует за дисплазией выраженной степени.
- 1 Классификация
- 2 Причины
- 3 Диагностика
- 4 Лечение
Классификация
Предраковые состояния называют дисплазиями.
В 1975 г. советом ученых конгресса по вопросам женского здоровья наименования дисплазия и карцинома in situ были объединены в термин цервикальная интраэпителиальная неоплазия, сокращенно CIN.
Это процесс, характеризующий деформации в толщине эпителия цервикального канала, где часть клеток имеют разную степень нарушенной структуры, то есть атипичное строение.
ВОЗ (Всемирная организация здравоохранения) предложила выделить 3 степени тяжести дисплазии CIN: легкую (I степень), умеренную (II ст.) и тяжелую (III ст.), в том числе и рак in situ шейки матки.
Объединение дисплазии тяжелой степени и карциномы ин ситу связано со сходством клеточных особенностей, способности к дальнейшей трансформации.
Все степени CIN наиболее часто диагностируется у женщин в возрасте от 35 до 60 лет.
CIN I обычно выявляется при воспалении слизистой шейки матки. После проведения соответствующей терапии все проявления быстро исчезают. Если не выяснить причину воспалительного процесса и не проводить лечение, то процесс может перейти в карциному in situ.
При CIN II — III, дисплазии средней или тяжелой степени в 95% выявляется вирусное поражение (ВПЧ).
Источник: simptomer.ru
Причины
Основную роль в развитии атипичных процессов в цервикальном канале (шейки матки) занимает вирусная этиология. А именно вирус папилломы человека (ВПЧ). Доказано существование 34 типов ВПЧ, способных поражать мочеполовую систему человека. Классификация этого вируса принята в числовом формате.
Типы 16 и 18, 31, 33, 35, 39, 48, 51, 52, 58 относят к группе высокого и среднего риска, способные привести к развитию рака шейки матки. Указанные типы ВПЧ поражают стволовые клетки в переходной зоне между разными слоями слизистой оболочки, нарушая рост и развитие молодых клеток на генетическом уровне, что в дальнейшем усиливает степень поражения, ускоряя развитие онкологии в десятки раз.
Ситуация усугубляется при наличии сопутствующего вируса простого герпеса 2-го типа.
- Воспалительные процессы слизистой оболочки, вызванные заболеваниями передающиеся половым путем, усиливают клеточную атипию, способствуют перерождению нормальных клеток в злокачественные.
- Уровень pH влагалища, зависящий от лактобактерий, также влияет на изменения клеток.
- Изменения гормонального фона не только нарушают процессы клеточного деления в слизистой оболочке органа, но и усиливают воспалительные процессы, вызванные условно-патогенной микрофлорой.
- Травмы шейки матки в результате диагностических или лечебно-абортивных мероприятий, родов.
Косвенными причинами, способствующими развитию дисплазии, переходящей в карциному ин ситу шейки матки являются:
- раннее начало половой активности;
- множество половых партнеров;
- нарушения работы иммунной системы;
- курение;
- применение противозачаточных таблеток более десяти лет;
- наследственные факторы.
Диагностика
Осмотр с помощью гинекологического зеркала — это самый доступный метод диагностики изменений слизистой половых органов. Гинеколог при визуальном осмотре оценивает поверхность, характер выделений и цвет слизистой оболочки. Но этот метод не дает возможности полного исключения нулевой стадии рака шейки матки.
Кольпоскопия. Наиболее доступный, относительно недорогой метод. Основан на рассмотрении слизистой цервикального канала и влагалища в специальный микроскоп, установленный на штативе перед гинекологическим креслом. Во время осмотра врач проводит некоторые тесты на реакцию тканей после обработки поверхности эпителия специальными растворами.
Цитологический метод. Позволяет выявить карциному на начальных стадиях.
Гистологическое исследование – это заключительный этап диагностики патологии шейки матки.
Берутся соскобы или кусочки тканей, полученные биопсией. Метод позволяет провести дифференциальную диагностику между доброкачественным и злокачественным заболеванием, оценить степень распространенности патологического процесса.
Дополнительно используют методы для выявления вируса папилломы человека.
На основе углубленного обследования выставляется диагноз. Карцинома in situ и CIN III являются основанием для направления пациенток на лечение в онкодиспансер. Женщины с CIN I и II – подвергаются радикальной терапии (лазеро-, крио-, электро- и оперативными методам лечения).
Лечение
Рак шейки матки (0 стадия) in situ выделяется онкологами в самостоятельную форму, которую еще называют компенсированным раком. Опухоль находится только в верхних слоях плоского эпителия, не затрагивая глубокие участки, что хорошо заметно при микроскопической диагностике биологического материала.
По прогнозам и исследованиям выживаемость при такой форме рака составляет не менее 5 лет. Это значит, что рост опухоли сильно замедлен, и она не угрожает жизни хозяина некоторое время. Но это не ведет к тому, что карцинома ин ситу не требует лечения.
Клетки опухоли первоначально не имеют собственных кровяных сосудов. Питание их происходит через клеточные мембраны диффузией веществ из межклеточной жидкости, как и у нормальных клеток. Все силы измененных тканей уходят на поддержание своей жизнедеятельности. Это и приводит к длительному развитию последующих этапов роста карциномы и отсутствию каких-либо тревожных симптомов у женщин.
Со временем или под действием неблагоприятных факторов опухоль может внедриться в более глубокие слои эпителия и перерасти в полноценную онкологию, инвазивный рак. Наблюдались также случаи полного самостоятельно исчезновения рака 0 степени.Эта особенность карциномы in situ дает самые высокие показатели излечения при раннем диагностировании заболевания, что подтверждается многочисленными отзывами пациенток специализированных клиник. Лечение проводится только в стационаре.
Все методы и схемы терапии определяются врачом. Это может быть:
- химиотерапия;
- лучевая терапия;
- иммунотерапия;
- хирургическое удаление.
По существующему регламенту при внутриэпителиальном раке шейки матке у молодых пациенток показана комбинированная терапия с целью сохранения органов, а после 50 лет выполняется удаление матки с придатками.
Очень важно не пренебрегать возможностью ежегодного обследования у гинеколога, чтобы не пропустить начало развития дисплазии шейки матки, ведущей к развитию более серьезного заболевания.
Источник: https://uterus2.ru/disease/neoplasms/kartsinoma-in-situ-shejki-matki.html
Симптомы рака in situ шейки матки и его лечение
Карциномой in situ шейки матки называется предраковое состояние, при котором клетки опухоли существуют лишь на поверхности эпителиальной выстилки, а скорость их разрастания пропорциональна скорости апоптоза. Данный этап патологического процесса также называется интраэпителиальным или преинвазивным раком, предраковым РШМ и нулевой стадией онкологии.
Выживаемость при 0 стадии рака достигает 100%, однако отсутствие своевременной диагностики и лечения может привести к осложнениям и ухудшению прогноза.
Причины развития заболевания
Карцинома ин ситу считается начальной стадией развития онкологического заболевания различных эпителиальных тканей. Ее особенностью является горизонтальное увеличение площади поражения без прорастания в подлежащие ткани. Причиной данной формы рака является образование динамического равновесия между скоростью пролиферации (деления) и гибели патологических клеток.
Главным канцерогенным фактором, который провоцирует возникновение карциномы шейки матки, являются онкогенные штаммы вируса папилломы человека (ВПЧ). Высоким раковым риском отличаются 16 и 18 серотипы ВПЧ. Более редко при РШМ обнаруживаются вирусы 6,11, 31,33, 35, 44 и других серотипов.
Повышение риска образования карциномы in situ происходит также при инфицировании вирусом простого герпеса 2 типа (генитальным герпесом), цитомегаловирусом, хламидиями, ВИЧ и др.
Факторами риска возникновения интраэпителиального рака маточной шейки являются:
- частая смена сексуальных партнеров без применения барьерной контрацепции;
- раннее начало половой жизни (до 18 лет);
- курение;
- возраст более 40 лет;
- недостаток овощей и фруктов в повседневном рационе;
- дефицит витаминов С и А;
- снижение иммунитета;
- ожирение;
- длительный прием комбинированных оральных контрацептивов;
- многочисленные роды и хирургические аборты.
Симптомы
На нулевой стадии внешние признаки ракового поражения шейки матки отсутствуют. Появление патологических выделений и болей свидетельствует о прогрессировании заболевания и развитии инвазивного РШМ. Симптомами перехода в полноценную раковую опухоль являются следующие состояния:
- кровянистые выделения в межменструальный период;
- контактные кровотечения (после гинекологического осмотра, полового акта, спринцевания, физических нагрузок);
- обильные менструации длительностью более недели (меноррагии);
- постклимактерические маточные кровотечения;
- обильные прозрачные или желтоватые бели;
- сильные боли в области малого таза и крестца.
Бессимптомное течение рака может продолжаться более 10 лет. В этот период заподозрить патологические изменения эпителия можно только с помощью цитологического исследования, которое проводится при профилактическом осмотре у гинеколога.
Методы диагностики
Диагностика карциномы шейки матки включает следующие исследования:
- ПАП-тест. Тест Паппаниколау является наиболее простым и универсальным анализом для раннего скрининга на РШМ. Биоматериал получают со слизистой шейки с помощью гинекологической щетки или шпателя, а после исследуют на наличие атипичных клеток.
- Анализ содержимого цервикального канала. Данное исследование также является цитологическим. При обнаружении атипичных элементов назначается эндоскопия и биопсия шейки.
- Гистологическое исследование биоптата. Иссечение участка маточной шейки (биопсия) и последующий анализ морфологии тканей является наиболее надежным способом дифференциальной диагностики онкологии in situ и раннего скрининга РШМ.
- Кольпоскопия. Эндоскопическое исследование влагалища и нижней части шейки матки позволяет обнаружить и визуально оценить площадь патологически измененного участка. С помощью кольпоскопии возможно обнаружить предпосылки к развитию рака (дисплазию и др.) и ранние симптомы поражения эпителия.
- Гистероскопия. Маточная эндоскопия позволяет уточнить результаты кольпоскопии и степень распространения ракового процесса.
- Анализ крови и мазка на ВПЧ (ИФА, ПЦР, Digene-тест). В ходе диагностики внутриэпителиального рака проводится анализ крови на ВПЧ методами ИФА (определение титра антител к вирусу) и ПЦР (исследование концентрации ДНК патогена). Точно установить серотип, онкогенность и концентрацию вируса в пораженных тканях удастся с помощью Digene-теста. Биоматериалом для исследования является соскоб со слизистой влагалища и шейки матки.
- Анализ крови на онкомаркеры. При подозрении на РШМ рекомендуется провести исследование концентрации SCC, РЭА и дополнительных онкомаркеров (СА 15-3, СА 125). Данные анализы не являются определяющими при раннем скрининге рака, однако могут указать на другие очаги заболевания.
- Другие исследования. В дополнение к другим исследованиям пациентке могут назначить общие анализы крови и мочи, УЗИ, МРТ и рентгенографию малого таза.
Для своевременной диагностики рака маточной шейки необходимо каждые 6 месяцев сдавать мазок на онкоцитологию. При наличии факторов риска и возраста старше 40 лет желательно ежегодно проходить кольпоскопию.
Осложнения
Главным осложнением карциномы in situ является переход процесса на базальную мембрану шейки матки. Снижение иммунитета, гормональный сбой, неполное иссечение патологического участка и другие факторы могут привести к прогрессированию злокачественной неоплазии и ухудшению прогноза.
Диагностика и лечение, проведенные на этапе рака in situ, обеспечивают 95-100%-ную 5-летнюю выживаемость пациенток. Для терапии на 1 стадии этот показатель снижается до 80-90%.
Профилактические меры
В целях профилактики развития интраэпителиального рака рекомендуется:
- регулярно проходить гинекологический осмотр и сдавать анализы на половые инфекции;
- сдавать цитологический анализ (ПАП-тест) не реже 1 раза в 6-12 месяцев;
- применять барьерную контрацепцию при случайных сексуальных контактах;
- не подбирать оральные контрацептивы самостоятельно;
- своевременно лечить инфекционные заболевания;
- включить в рацион достаточное количество источников витаминов групп В, А и С, селена и других микроэлементов;
- ограничить или исключить курение.
Для пациенток из групп риска рекомендуемая частота прохождения онкоцитологического анализа и кольпоскопии составляет 1 раз в 6 месяцев.
Для профилактики заражения ВПЧ юным и молодым пациенткам, не являющимся носителями вируса, показана вакцинация препаратами Гардасил, Церварикс и др.
Источник: https://venerologia03.ru/matka-i-yaichniki/kartsinoma-in-situ.html
Рак ин ситу: лечение рака in situ, что такое карцинома ин ситу? 0 стадия рака
Карцинома in situ (ин ситу) — рак в самой начальной стадии, когда есть только пласт злокачественных клеток, не выходящий за пределы слизистой оболочки и не проникающий в глубину стенки органа. Считается, что в этот период отдаленных метастазов не может быть, но иногда находят скопления раковых клеток в ближайших лимфатических узлах.
В классификации такое морфологическое обстоятельство помечают как «стадия 0», тем не менее подходы к лечению заболеванию такие же серьезные, как и при распространённой опухоли — удалить в пределах здоровых тканей и наблюдаться у онколога всю жизнь.
Чем опасна внутриэпителиальная карцинома
Без лечения группа злокачественных клеток неуклонно увеличивается, при внутриэпителиальном росте деление и гибель клеток долгое время находятся в равновесии, но через какой-то срок любое равновесие нарушается. Обычно от состояния in situ до инвазивного рака проходит несколько лет, к примеру, при карциноме поджелудочной железы — почти 20 лет, при поражении шейки матки — около 12 лет.
Некоторые виды внутриэпителиального злокачественного процесса, как и обычный рак, имеют несколько градаций агрессивности — от высокодифференцированной до низкой степени дифференцировки, соответственно и скорость перехода от 0 стадии до 1-2 стадии сильно различается.
Предполагается, что у некоторых больных раком молочной железы 0 стадии болезнь никогда не сможет дорасти до клинически определяемой опухоли, поэтому лечить их — только портить женщине жизнь, но абсолютно неизвестно кого какая судьба ожидает, поэтому лечат всех.
Вторая проблема опухоли in situ — повышение вероятности развития злокачественного процесса в другом органе или другом месте.
Злокачественное заболевание относят к системным поражениям, то есть карцинома в железе может быть всего лишь первым проявлением раковой болезни, после её излечения могут развиться злокачественные опухоли в ободочной кишке, яичниках, щитовидной железе.
Как правило, такие пациенты имеют богатый по раку семейный анамнез, при генетическом обследовании выделяют определенные гены, обещающие злокачественную опухоль в определенном органе, но всю правду исследование сказать не способно, потому что медицине известна только мизерная доля «злокачественных» генов и для очень ограниченного числа болезней.
В нашей клинике проводится не только общее генетическое исследование, выявляющее предрасположенность к болезням, но и прицельное определение связанных с раком генов и даже чувствительность раковых клеток к лекарствам.
Карцинома in situ шейки матки
Наиболее изученная патология, которую выявляют на этапе дисплазии — предрака и лечат. К развитию опухоли и дисплазии приводит деятельность определенных типов вируса папилломы человека, современное обследование легко их обнаруживает внутри клеток. Сегодня у каждой четвёртой пациентки заболевание выявляется на этапе 0 стадии, а можно микроскопический рак обнаруживать у всех 100%.
Дисплазия тяжелой степени часто неотличима от in situ даже при микроскопии, вместе они входят в группу цервикальной интраэпителиальной неоплазии или CIN 3, лечение обеих состояний очень серьезное — операция.
У клеток внутриэпителиальной опухоли уже имеются черты будущей морфологической принадлежности — плоскоклеточного рака или аденокарциномы in situ.
К сожалению, пока не найдено специфического противовирусного лекарства, которое могло бы пресечь прогрессию дисплазии, но у большинства женщин со временем вирус исчезает вместе с приютившей его клеткой слизистой оболочки, умирающей от старости. Только у 20% легкая дисплазия переходит в более тяжелую, если избегать лечения, то ещё у 20% средняя степень перейдет в тяжелую CIN.
У молодых женщин выполняют органосохранную электроконизацию шейки, позволяющую в дальнейшем выносить плод, у вышедших из репродуктивного возраста женщин предпочтительно удаление матки вместе с шейкой.
Карцинома in situ молочной железы
Тотальное маммографическое обследование женщин, начиная с 40-45 лет, позволяет обнаружить 0 степень заболевания, которая проявляется дуктальной (протоковой) или лобулярной (дольковой) неинвазивной карциномой. К сожалению, из двух сотен больных только у 3 процесс выявляют на 0 стадии.
Дольковая опухоль или LCIS не имеет клинических проявлений, даже маммографически визуализируется «скромно». Довольно часто у женщины может быть несколько очагов в разных участках молочной железы и даже в другой груди, и у одной-двух из сотни раковые клетки находят в ближайшем лимфатическом узле.
Оперативное лечение обязательно и лучше выполнить мастэктомию, в некоторых ситуациях целесообразно удаление обеих желез или при наличии гормональной зависимости клеток — проведение гормонотерапии тамоксифеном для профилактики рака во второй груди.
Протоковый рак in situ или DCIS может манифестировать выделениями из соска, в том числе с обильной примесью крови. Возможно наличие опухолевого образования и даже нескольких очагов у каждой третьей женщины.Выделен агрессивный гистологический вариант — низкодифференцированный DCIS, с высокой вероятностью с течением времени прогрессирующий в инвазивный рак.
Лечение процесса хирургическое — от резекции до мастэктомии, частота рецидива после органосохранной операции доходит до 30%.
Карцинома in situ пищевода
Предраковым процессом в пищеводе считается осложнение хронического заброса желудочного сока — гастроэзофагеальной болезни, так называемый пищевод Баррета, сопровождающийся частичной заменой клеток пищеводной слизистой на желудочные —метаплазией. По наблюдениям, у пациентов с метаплазией слизистой нижнего отдела пищевода чаще возникает аденокарцинома.
В слизистой оболочке пищевода даже хорошему специалисту непросто «на глаз» определить морфологию патологического состояния, поэтому в классификации их обозначают вместе как «Tis карцинома in situ/дисплазия высокой степени». При морфологическом исследовании это может оказаться и дисплазией, и внутриклеточным раком и сразу обеими процессами.
Обычно онкологи считают внутриэпительные скопления злокачественных клеток ранним раком пищевода, для лечения которого достаточно эндоскопической резекции в пределах слизистой или подслизистого слоя.
Карцинома желудка in situ
Внутриэпителиальную карциному в желудке обычно считают ранним раком, и разработаны детальные клинические рекомендации по его хирургическому лечению.
Как правило, для полного излечения достаточно эндоскопической резекции участка пораженной слизистой, без вскрытия остальных слоев желудочной стенки.
Несмотря на экономность в отношении удаляемых тканей, операция технически сложная и владеют ею далеко не все абдоминальные онкологи, в нашей клинике выполнены тысячи эндоскопических операций и сотни — по поводу раннего рака. Процент послеоперационных осложнений уже не 0, а десятые доли, поэтому нашим специалистом можно смело доверять жизнь и здоровье.
Рак in situ толстого кишечника
Облигатный кишечный предрак, то есть очень часто приводящий к развитию карциномы в прямой кишке или поперечно-ободочной — это полипы.
Не все полипозные разрастания способны стать злокачественной опухолью, но нередко в длительно существующих и «на глаз» совершенно доброкачественных образованиях слизистой оболочки более 3 сантиметров находят крошечные очаги внутриэпителиальной неоплазии, как правило, аденокарциномы in situ.
Поэтому такие полипозные разрастания необходимо выявлять и удалять, небольшие полипы определенной клеточной структуры можно длительно наблюдать, если при биопсии не выявляется очагов рака «на месте», но при увеличении их обязательно оперируют, получается, что операция просто откладывается.
Рак легкого in situ
Морфологическая классификация опухолей легкого предусматривает группу преинвазивных новообразований, в том числе немуцинозную или муцинозную аденокарциному и плоскоклеточную карциному in situ.
В клинической практике выявления процесса на этой стадии — большая редкость, поскольку он не проявляется какими-либо симптомами, а для гистологического анализа необходимо выполнить бронхоскопию с биопсией.
Наиболее вероятно начальный злокачественный процесс выявить при регулярном наблюдении злостных курильщиков с хроническими заболеваниями бронхиального дерева, осложнившиеся развитием метаплазии многослойного плоского эпителия. Микроскопические очаги рака на этой стадии легко обнаруживает флюоресцентная эндоскопия.
В реальной жизни из десяти впервые выявленных больных раком легкого удается прооперировать только одного-двух, потому что основная часть имеет неоперабельный процесс.
Рак кожи in situ
В большинстве случаев принвазивная карцинома манифестирует болезнью Боуэна, когда у немолодого человека на открытых участках кожи появляются бородавчатые темные бляшки, часто покрытие корочками, шелушащиеся и нередко с язвочками. Эти кожные «лепешки» растут и изъязвляются. При биопсии наиболее часто выявляют внутриклеточную плоскоклеточную карциному кожи.
Размеры поражения могут быть внушительными. Образования могут напоминать пигментный невус, воспаленную бородавку и даже меланому.
Вероятность их перерождения в плоскоклеточный рак очень высока, поэтому необходимо удаление в пределах здоровых тканей: хирургическое иссечение, сжигание жидким азотом или электрическим током, хорошие результаты дает фотодинамическая терапия и лазерная деструкция.
Природа человека разнообразна болезнями, которые не в состоянии выявить даже самая правильная диспансеризация.
По статистике, каждый третий онкологический пациент обращался к врачу с жалобами, инициированными опухолью, но врач не нашёл неблагополучия.
Если бы в диспансеризации участвовали онкологи, процент запущенности не был бы столь высок. Только онколог увидит то, что не покажется терапевту патологией, приходите к нам на обследование.
Записьна консультациюкруглосуточно
Список литературы
- Черноусов А.Ф., Поликарпов С.А., Годжело Э.А./ Ранний рак и предопухолевые заболевания желудка// М.: ИздАТ, 2002.
- Hussain M., Cunnick G.H. / Management of lobular carcinoma in-situ and atypical lobular hyperplasia of the breast—a review// Eur J Surg Oncol.; 2011 Apr; 37(4)
- Koppert L., Wijnhoven B., van Dekken H., et al. /The molecular biology of esophageal adenocarcinoma// J Surg Oncol.; 2005; 92 (3).
- Paul S., Altorki N.K., Sheng S. et al. /Thoracoscopic lobectomy is associated with lower morbidity than open lobectomy: a propensity-matched analysis from the STS Database // J. Thorac. Cardiovasc. Surg.; 2010; V. 139.
- Webb J.C., Key C.R., Qualls C.R. et al. /Population-based study of microinvasive adenocarcinoma of the uterine cervix // Obstet Gynecol.; 2001; V. 97, N 5.
Источник: https://www.euroonco.ru/oncology/rak-in-situ