Содержание
Гормоны во время менструального цикла и ПМС
Для того, чтобы понять, что такое ПМС, стоит сначала понять, что такое женские гормоны и как они влияют на репродуктивную систему женщин, потому что они управляют всеми процессами, связанными с менструальным циклом—от первой менструации до самой последней, каждый цикл без исключения зависит от гормонов.
Гормоны влияют не только на менструацию, но и на настроение, на способность выполнять физическую работу и даже на предпочтения в еде. Несмотря на то, что менструальный цикл у всех женщин зависит от одних и тех же гормонов, кто-то переносит такие изменения легко и незаметно для себя, а для некоторых это становится ежемесячным испытанием.
Что такое ПМС?
ПМС — это состояние, которое влияет на настроение, физическое состояние и поведение в определенные дни менструального цикла, обычно за несколько дней до начала менструации.
ПМС, как и многие другие аспекты женского здоровья, напрямую не связанные с деторождением, до сих пор мало изучено, а четких критериев оценки ПМС до сих пор не существует.
Результаты исследований говорят о том, что ПМС в той или иной степени подвержено от 5 до 97 процентов женщин.
На деле же, стоит отличать предменструальный дисфорический синдром (ПДС), который наблюдается у порядка 3-8% женщин от мифа о ПМС.ПДС—это ежемесячно повторяющееся перед менструациями состояние, при котором отмечается как минимум 5 симптомов ПМС в настолько тяжелой форме, что мешают повседневной жизни женщины.
Так или иначе, множество женщин ежемесячно чувствуют симптомы, которые относятся к ПМС, и они вполне реальны.
Какие симптомы у ПМС?
Симптомы ПМС обычно слабо или умеренно выражены.
Около 80% женщин испытывает по крайней мере один из симптомов ПМС в степени, не мешающей им вести повседневную жизнь. Около 20-30% женщин испытывают ощутимые симптомы, которые могут влиять на отдельные аспекты повседневной жизни. У 3-8% наблюдается ПДС.
Тяжесть симптомов может варьироваться от цикла к циклу и также зависит от индивидуальной оценки каждой женщиной.
- Повышенная чувствительность груди
- Отечность
- Головные боли
- Усталость
- Угри и высыпания на коже
- Раздражительность
- Раздутый живот
- Повышенный аппетит
- Тревожность
- Грусть
- Диарея или запоры
- Подавленное настроение
- Боль в животе
- Чувствительность к свету и звуку
Почему возникают симптомы ПМС?
Причины возникновения ПМС до сих пор не ясны, но многие исследователи связывают его с изменениями в объеме гормонов и уровне серотонина в период за 5-10 дней до начала менструации.
Уровни гормонов эстрогена и прогестерона сначала повышаются, а прямо перед менструацией резко падают, и это, вероятно, может вызывать тревожность, раздражительность и перепады настроения, так как они модулируют активность в тех зонах мозга, которые связаны с симптомами ПМС. Серотонин—это один из нейромедиаторов, который сильно влияет на настроение и эмоции, его ещё называют «гормоном счастья».
Как работают женские гормоны?
Гормон эстроген и прогестерон играют огромную роль в теле человека и являются частью его эндокринной системы, контролирующей практически все функции нашего тела.
Более того, эти гормоны также вырабатываются и мужским организмом, только в меньших количествах, поэтому их обычно называют женскими гормонами. В женском теле они контролируют репродуктивную систему и сексуальное здоровье, включая либидо. Именно из-за того, что они играют такую важную роль, важно понимать, как они работают.
Эстроген
Эстроген—женский гормон, выделяемый яичниками, уровень которого в первые две недели менструального цикла растёт, вызывая рост эндометриальной ткани в матке. Эта фаза цикла называется фолликулярной.
Резкое падение уровня эстрогена (и прогестерона) вызывает менструальное кровотечение. Он также влияет на здоровье сердца и костей.
Активная выработка эстрогена начинается в подростковом возрасте, и с возрастом снижается, пока она не достигает менопаузы, когда менструации прекращаются.
Прогестерон
Уровень прогестерона повышается после овуляции, во время второй половины менструального цикла. Если произошло зачатие, то уровень прогестерона продолжает расти, поддерживая толщину маточного эндометрия для дальнейшего развития беременности.
Если же зачатия не было, то уровень прогестерона падает, давая сигнал телу для начала отторжения утолстившегося эндометрия. Некоторые неприятные симптомы ПМС, такие как чувствительность груди, акне и отечность, связывают именно с этим гормоном.
Когда обычно начинается ПМС?
Симптомы ПМС у женщин возникают во второй половине цикла, после овуляции.
Чаще всего самые сильные как психологические, так и физические симптомы ПМС наблюдаются за 3-4 дня до менструации, а затем пропадают с началом кровотечения.
Симптомы ПМС могут начинаться и заканчиваться и в другое время: например, некоторые женщины начинают испытывать симптомы сразу после овуляции, а у некоторых они могут пропадать уже после окончания менструации, а не с её началом.
Как понять, есть ли у меня ПМС?
Чтобы понять, есть ли у вас ПМС удобнее всего пользоваться дневником симптомов, которые нужно отмечать в том же календаре, в котором вы отмечаете свой цикл.
Если у вас есть смартфон, то сейчас есть множество приложений, в которых это удобно делать и которые даже могут самостоятельно подсказывать вашу статистику.
Если симптомы проявляются примерно в одно и то же время каждый цикл, то наиболее возможная причина—это как раз ПМС.
В каких случаях нужно обратиться ко врачу?
Если физическая боль или другие симптомы не проходят или серьёзно влияют на вашу повседневному жизнь, это значит, что нужно показаться врачу.
Диагноз ПДС ставится, если у вас регулярно наблюдается один из симптомов, а затем исчезает в другие дни.
Тем не менее, такие симптомы могут быть связаны со множеством других состояний, например, с эндометриозом, расстройствами работы щитовидной железы, синдромом раздраженного кишечника, анемией, болезнями соединительных тканей и ревматизмом, и врач должен будет их исключить.
Помните, что гормоны есть вообще у всех людей, и их уровень непостоянен.
ПМС это не повод для насмешек со стороны или для стыда, и Вы не становитесь во время него волшебным образом неадекватной: согласно исследованиям, перепады настроения с примерно одинаковой частотой случаются и у мужчин, и у женщин.
Источник: https://Kotex.ru/blog/pms/gormony-vo-vremya-menstrualnogo-tsikla-i-pms
Какие гормоны во время месячных можно проверить
Гормоны во время месячных имеют низкие показатели. Из-за этого перед их наступлением и в первые дни отмечается физический и психологический дискомфорт.
Для сдачи анализов подходят 3-6 день цикла.
О том, как нужно правильно подготовиться к гормональным исследованиям, какие показатели лучше проверить во время месячных, а что оставить на более позднее время, читайте подробнее в нашей статье.
Какие гормоны вырабатываются во время месячных
В любой из фаз менструального цикла в организме вырабатываются все гормоны – во время месячных, по их окончанию, при наступлении беременности и климакса. Но их уровень меняется в зависимости от периода. Ежемесячные циклические колебания в детородном возрасте способствуют кровотечению, овуляции и подготовке матки к возможному вынашиванию ребенка.
Управляет этими процессами гипофиз, а непосредственными «исполнителям» его команд являются яичники, вырабатывающие эстрогены и прогестерон. От состояния гормонального фона зависит не только сама периодичность и характер выделений, но и общее состояние женщин, ее настроение и эмоции.
Рекомендуем прочитать статью о гормональном сбое и месячных. Из нее вы узнаете об изменениях уровня гормонов во время, перед и после месячных, как гормональный сбой влияет на месячные, чем вызвать месячные, если не идут при гормональном сбое, а также о том, опасно ли провоцировать задержку для переноса менструации.
А здесь подробнее о гормонах во время беременности.
Что происходит с гормонами гипофиза
В передней доле гипофиза образуются два гормона, которые регулируют половые функции, в том числе и цикличность изменений в матке.
Их пиковые значения приходятся на момент овуляции – выход яйцеклетки из фолликула. Во все остальное время они циркулируют в крови в умеренных количествах.
Их задачей является поддержание нормальной функции яичников, обеспечение созревания вначале фолликула, а затем на его месте – желтого тела.
В первые дни цикла, когда происходит само кровотечение, начинает постепенно увеличиваться концентрация фолликулостимулирующего гормона. Перед самой овуляцией она немного уменьшается. Уровень лютеинизирующего гормона как до месячных, так и на всем их протяжении неизменно низкий. Практически нет изменений содержания пролактина в первой и второй фазе.
Что преобладает – эстрогены или прогестерон
После второй фазы цикла, когда в организме было много эстрогенов и прогестерона, они резко падают. Именно это уменьшение уровня и приводит к отслаиванию внутреннего слоя матки – эндометрия.
Этот процесс может быть болезненным, а также сопровождается изменением работы системы пищеварения (вздутие живота, запор), нарушением водно-солевого баланса (отечность, головная боль).
Перед самой менструацией отмечается увеличение молочных желез.
В первые дни кровотечения начинает созревать фолликул в яичнике. Этот процесс происходит благодаря постепенному повышению уровня фоллитропина и эстрогенов, в основном эстрадиола.
Под их влиянием по окончании менструации начинается деление клеток эндометрия – пролиферация для восстановления внутреннего слоя.Поэтому во всей первой половине цикла преобладают гормоны из группы эстрогенов, а прогестерон имеет самые низкие показатели.
Как меняется настроение и эмоции
То, что происходит с гормонами, отражается и на общем состоянии женщин, а особенно психологическом состоянии. Из-за снижения концентрации женских стероидов (эстрадиол, эстрон, эстриол), прогестерона в крови перед самыми месячными женщины ощущают слабость, раздражительность и подавленность. Мозговые клетки испытывают своего рода синдром отмены.
После того, как во второй фазе цикла было много гормонов, они достаточно резко лишаются привычной им стимуляции.
Это вызывает перепады настроения, женщины начинают все видеть в «черном цвете». При склонности к психическим расстройствам изменения уровня половых стероидов могут даже провоцировать менструальные психозы, характеризующиеся возбуждением и крайней агрессивностью.
Эти тенденции сохраняются до тех пор, пока не начнет увеличиваться уровень эстрогенов. Самыми сложными в эмоциональном плане являются первые 3 дня цикла и последние 2. Эстрадиол у женщин играет роль антидепрессанта. Он повышает содержание серотонина (гормона радости) в крови и чувствительность мозга к внутренним опиатам – эндорфинам (гормонам наслаждения).
Анализы крови на гормоны во время месячных
Для того чтобы проверить состояние фолликулярной фазы цикла, рекомендуется сдавать кровь на гормоны во время месячных.
Какие анализы нужны
При нарушениях менструального цикла, а также при бесплодии гинеколог направляет пациенток для исследования крови на гормоны:
- половые – эстрадиол, тестостерон;
- гипофиза – фолликулостимулирующий, лютеинизирующий и пролактин.
Они являются основными регуляторами первой фазы цикла. Так как на уровень эстрогенов и их активность могут оказывать влияние надпочечники, то врач может рекомендовать более углубленное исследование. В таком случае набор тестов дополняется кортикотропином, кортизолом и дегидроэпиандростероном.
Когда проверять гормоны щитовидной железы
Концентрация в крови тироксина и тиреотропина гипофиза отражает функцию щитовидной железы. Ее заболевания могут повлиять на уровень эстрогенов. Чаще всего при повышении тиреоидных гормонов (гипертиреозе) увеличивается и эстрадиол. Поэтому гинекологи нередко рекомендуют пройти диагностику всех показателей в комплексе, чтобы определить причину гормональных нарушений.
Сдать кровь на гормоны щитовидной железы можно во время месячных. Но нужно учитывать, что их концентрация не меняется по фазам цикла. Поэтому теоретически для этого подходит любой день.
Правила подготовки к анализам крови
Минимум за 3-4 суток важно провести подготовку к исследованиям. В этот период нужно исключить применение гормональных препаратов и других медикаментов, биодобавок, которые могут повлиять на результаты. Поэтому следует обсудить с врачом возможность отмены или предоставить в лабораторию список принимаемых лекарств.
За сутки до анализа на гормоны не рекомендуются:
- изменения в питания – переедание, прием алкогольных напитков, начало диеты;
- физические и эмоциональные, умственные перегрузки;
- половые контакты (особенно для пролактина);
- ночная работа.
Вечером нужен легкий ужин, а затем полноценный восьмичасовой сон. Перерыв в приемах пищи оптимален в интервале от 8 до 12 часов. Утром до сдачи крови нельзя заниматься спортом, курить, пить чай или кофе. Разрешена только питьевая вода. Если планируется УЗИ, томография, рентгенография, физиотерапевтические процедуры, то их следует проходить только после анализа.
Следует учитывать, что кровь на гормоны в каждой лаборатории исследуют с применением различных методик и реактивов. Нередко врач рекомендует повторять анализы. Поэтому нужно выбрать наиболее удобное учреждение, где будут проходить и все последующие этапы обследования.
Какие не нужно сдавать во время месячных
Неинформативным при менструации является анализ крови на уровень прогестерона. Этот гормон отвечает за течение второй фазы цикла и его нужно определять на 22 день при 28-дневной длительности.
Исключением является дисфункциональные кровотечения, обильные выделения в период месячных. Таким пациенткам гинеколог может рекомендовать неоднократные измерения, в том числе и на 5-7 день. Бывают также случаи, когда день обследования устанавливается на основании измерений базальной температуры.
Рекомендуем прочитать статью об анализах на женские гормоны. Из нее вы узнаете о том, какие анализы сдают на женские гормоны, показаниях для исследования, когда нужно сдавать кровь на гормоны, правильной подготовке по дням, сколько готовятся результаты и расшифровке показателей.
А здесь подробнее о гормонах во время родов.
Гормоны во время месячных имеют низкие показатели. Это вызывает недомогание и изменение настроения. В этот период рекомендуется пройти анализы на содержание эстрадиола и тестостерона, а также гормонов гипофиза – фолликулостимулирующего, лютеинизирующего, пролактина.
Дополнительно гинеколог может назначить и определения гормональной функции надпочечников и щитовидной железы. Перед диагностикой обязательна подготовка. В первой фазе цикла редко нужен анализ крови на прогестерон.
Смотрите на видео о менструальном цикле:
Источник: https://endokrinolog.online/gormony-vo-vremja-mesjachnyh/
Какие гормоны сдать чтобы определить гормональный сбой у женщины?
Анализ на гормональный фон у женщин является важнейшим исследованием, позволяющим определить состояние репродуктивной системы пациентки, выявить причину развития таких проблем как бесплодие, нарушение менструального цикла, гирсутизм, тяжелая угревая сыпь (акне) и т.д.
Анализ на женские гормоны при климаксе проводится при развитии тяжелой климактерической симптоматики (выраженной эмоциональной лабильности, нервозности или депрессивных состояниях, нарушениях сердечного ритма, быстро прогрессирующем остеопорозе, частых «приливах», бессоннице, сухости и атрофии слизистой влагалища и т.д.)
Также гормональный профиль исследуется при планировании беременности и во время вынашивания ребенка.
Обследование на гормоны назначается эндокринологом или гинекологом. Как проверить гормональный фон женщины должен решать исключительно профильный специалист, поскольку анализы на гормоны сдаются по специальным схемам, в зависимости от дня менструального цикла.
Все лечение назначается индивидуально, на основании комплексного обследования.
Самостоятельная трактовка анализов и подбор лечения категорически запрещены и могут привести к серьезным последствиям для здоровья.
Какие гормоны сдать, чтобы определить гормональный сбой у женщины
К основным анализам на гормональный фон относится исследование уровня:
По показаниям, дополнительно определяется уровень соматотропного гормона (СТГ), аденокортикотропного гормона (АКТГ), 17-кетостероидов и кортизола (гидрокортизола).
Показания к исследованию гормонального фона
Данные исследования проводятся при наличии у пациентки:
- бесплодия;
- самопроизвольных абортов;
- менструальных нарушений;
- задержки полового развития или преждевременного полового развития;
- межцикловых выделений;
- дисфункциональных маточных кровотечений;
- сниженного полового влечения;
- болей во время полового акта;
- сухости и атрофии слизистой влагалища;
- признаков эндометриоза;
- гирсутизма;
- ановуляции;
- симптомов поликистозных яичников;
- хронических воспалительных процессов в малом тазу;
- галактореи;
- мастопатии;
- новообразований в матке, яичниках и молочных железах;
- признаков полового инфантилизма;
- ожирения;
- сердечно-сосудистых патологий в молодом возрасте;
- признаков остеопороза;
- ожирения;
- нарушений лактации после родов;
- болей в молочных железах;
- тяжелого ПМС;
- тяжелых климактерических расстройствах;
- выпадения волос;
- акне и т.д.
Также гормональный фон исследуют для определения овуляторного периода, оценки контроля проводимой гормональной терапии, контроля медикаментозных индукций овуляции, перед проведением экстракорпоральных оплодотворений, оценке состояния фето-плацентарных комплексов и т.д.
Какие гормоны нужно сдать при планировании беременности?
Пациенткам, планирующим беременность, рекомендовано определение уровней:
Какие гормоны нужно сдать при прыщах на лице?
Пациентам с акне рекомендовано определение уровня:
- прогестерона;
- эстрогена;
- тестостерона;
- дегидроэпиандростерона;
- 17-кетостероидов;
- кортизола.
Какие анализы на гормоны надо сдать при лишнем весе?
При наличии ожирения рекомендовано определение уровней:
- лептина;
- грелина;
- кортизола;
- эстрогена;
- тестостерона;
- инсулина;
- гормонов ЩЖ;
- прогестерона.
Какой гормон повышается перед месячными?
Перед началом менструаций в норме отмечается увеличения уровня андрогенных гормонов. При чрезмерном увеличении перед месячными андрогенных гормонов появляются высыпания на коже, раздражительность, бессонница и другие проявления ПСМ.
Как сдается кровь на гормоны, натощак или нет?
Пациентов часто беспокоит вопрос: кровь на гормоны сдается натощак или нет?
Все гормональные исследования проводятся исключительно натощак.
Также, за один-два дня до сдачи гормонов не рекомендовано заниматься сексом.
Минимум за сутки до исследования следует исключить употребление спиртных напитков.
Перед забором крови нельзя курить.
Утром перед сдачей анализов разрешено пить воду без газа.
Накануне исследования рекомендовано воздержаться от посещения сауны, тяжелых физических нагрузок, избегать стрессов.
Лечащий врач и сотрудники лаборатории должны быть уведомлены обо всех препаратах, принимаемых пациенткой. Это связано с тем, что многие лекарственные средства способны влиять на уровень гормонов.
Подробнее: За сколько дней перед сдачей крови на анализ можно пить алкоголь?
Анализ на уровень лютеинизирующего гормона
Гипофиз является важнейшим эндокринным органом человека. Он отвечает за синтезирование пролактина, аденокортикотропного, тиреотропного, соматотропного, фолликулостимулирующего, лютеинизирующего и т.д. гормонов.
В норме, гормоны гипофиза оказывают влияние на все органы и системы организма. Они влияют на рост и развитие организма, метаболические процессы, функционирование репродуктивной системы, синтезирование гормонов другими эндокринными органами и т.д.
Выработка лютеинизирующего гормона осуществляется передней гипофизарной долей. В норме, ЛГ и ФСГ регулируют работу репродуктивной системы, отвечают за стимуляцию синтезирования эстрогенов яичниковыми тканями, поддерживают процессы созревания желтого тела, активизируют синтез прогестерона, индуцируют начало овуляции, контролируют созревание фолликулов в яичниках и т.д.
Анализы на уровень ЛГ у женщин сдают с 3-го по 8-й или с 19-го по 21-й день цикла.
Уровень лютеинизирующего гормона в организме женщины зависит от фазы менструального цикла и возраста пациентки.
Повышение ЛГ может наблюдаться при наличии у пациентки:
- базофильных гипофизарных аденом;
- гипергонадотропного гипогонадизма;
- синдрома яичникового истощения;
- СПКЯ (синдром поликистозных яичников);
- эндометриоза;
- истощения и анорексии;
- почечных недостаточностей и т.д.
Также уровень ЛГ может повышаться на фоне тяжелых физических нагрузок, лечения гозерелином, кетоконазолом, местранолом, налоксоном, спиролактоном, тамоксифеном, тролеандомицином и т.д.
Снижение ЛГ в норме наблюдается во время вынашивания ребенка, после перенесенных стрессов, хирургических вмешательств, при длительном курении большого количества сигарет.
Также, низкий лютеинизирующий гормон может наблюдаться при:
- гипоталамических формах аменореи;
- гипогонадотропных формах гипогонадизма;
- гипофизарном нанизме;
- ожирении;
- недостаточностях лютеиновых фаз;
- болезни Шихана;
- атипичных формах синдрома поликистозных яичников
- лечении антиконвульсантами, карбамазепином®, конъюгированными эстрогенами, дигоксином®, пероральными контрацептивами, правастатином®, прогестероном®, тамоксифеном®, вальпроевой кислотой® и т.д.
Читайте: О нормах лютеинизирующего гормона у женщин, отклонениях и правилах подготовки к анализу
Анализ на уровень фолликулостимулирующего гормона
Нормальный уровень фолликулостимулирующего гормона необходим для стимуляции созревания половых клеток, синтезирования и выделения эстрогенов, обеспечению полноценного созревания фолликулов, наступлении овуляторной фазы.
Сдавать кровь на уровень фолликулостимулирующего гормона необходимо на четвертый-шестой или девятнадцатый-двадцать первый день цикла.
Повышенный ФСГ может наблюдаться при недостаточной функции половых желез, дисфункцональных маточных кровотечениях, менопаузальных нарушениях, почечных недостаточностях, гипофизарных опухолях, базофильных гипофизарных аденомах, эндометриоидных кистах яичников, синдромах истощения яичников и т.д.
Также уровень гормона может повышаться при лечении кетоконазолом, леводопой, нафарелином, налоксоном, правастатином, тамоксифеном и т.д.Снижение уровня гормона может наблюдаться при вторичных гипоталамических аменореях, гипогонадотропном гипогонадизме, ожирении, отравлении свинцом, синдроме Шихана, гиперпролактинемии, лечении стероидными средствами, карбамазепином, тамоксифеном, соматотропным гормоном, вальпроевой кислотой, гонадотропин-рилизинг-гормоном и т.д.
Читайте: Что делать, если фолликулостимулирующий гормон повышен у женщин?
Уровень соматотропного гормона
Нормальный уровень соматотропного гормона необходим для полноценного роста и развития всех органов и систем. Для детей уровень гормона крайне важен в период роста (нормальное развитие костных тканей) и полового созревания.
Показаниями к проведению исследований на данный гормон проводится при наличии у пациента задержки роста и полового развития, раннего полового развития, ускоренного роста, остеопороза, миастений, алопеции, склонности к гипогликемическим состояниям, постоянной потливости, порфирии.
Повышенная выработка соматотропного гормона гипофиза может наблюдаться при наличии у пациентки:
- гипофизарных гигантизмов;
- акромегалий;
- карликовости;
- хронических почечных недостаточностей;
- гипогликемий;
- декомпенсированных форм СД;
- алкоголизма;
- посттравматических состояний.
Также уровень гормона может повышаться при лечении инсулином, кортикотропином, глюкагоном, эстрогенами, норадреналином, дофамином, пропранололом, агонистами дофамина, аргинином, оральными контрацептивами и т.д.
Снижение уровня соматотропного гормона наблюдается при гопофизарном нанизме, гипопитуитаризме, гиперфункции коры надпочечников, хроническом дефиците сна, послеоперационных вмешательств, гипергликемии, лечении прогестероном, глюкокортикостероидами, альфа-адреноблокаторами, бета-адреномиметиками, бромкриптином, кортикостероидами и т.д.
Определение уровня пролактина
Нормальный уровень пролактина отвечает за нормальное развитие и функцию молочных желез, полноценную лактацию, нормальной родовой деятельности, поддержании полового влечения, нормализации иммунных реакций и т.д.
Максимально высокий уровень пролактина наблюдается в утреннее время, к вечеру наблюдается физиологическое снижение уровня гормона.
Показаниями к проведению анализа на пролактин является наличие у пациентки галактореи, болей в молочных железах, мастопатий, ановуляций, олигоменореии, аменореи, бесплодия, дисфункционального кровотечения из матки, ожирения, остеопороза и т.д.
Повышение пролактинового уровня может наблюдаться при:
- пролактиномах;
- опухолях гипоталамуса;
- гипофизарных аденомах;
- первичных гипотиреозах;
- цирротическом поражении печени;
- эстрогенопродуцирующих опухолях;
- опоясывающем лишае, гиповитаминозе В6;
- терапии антигистаминными средствами, нейролептиками, эстрогенами, кальцитонином, метоклопрамидом и т.д.
Снижение уровня гормона может наблюдаться при апоплексии гипофиза, истинно-переношенной беременности, лечении противосудорожными препаратами, дофаминергическими средствами, нифедипином и т.д.
Уровень тиреотропного гормона
Данный гормон относится к важнейшим регуляторам функции щитовидной железы. Показаниями к проведению обследования на уровень ТТГ является наличие у пациентки аменореи, задержки полового или психического развития, миопатий, выпадения волос, бесплодия, ожирения, нарушений менструального цикла и т.д.
Анализ крови на ТТГ можно проводить с третьего по восьмой или с девятнадцатого по двадцать первый день цикла.
Повышенный уровень гормона отмечается при наличии у пациентки тиреотропином, базофильных гипофизарных аденом, синдромов неконтролируемой секреции ТТГ, резистентности к ТТГ, ювенильных гипотиреозов, первичных и вторичных гипотиреозов, тяжелых гестозах, после проведения гемодиализа, эктопических опухолях легких, при гипофизарных опухолях, отравлениях свинцом, на фоне противосудорожной терапии, бета-адреноблокаторной терапии, лечения амиодароном®, рифампицином® препаратами железа и т.д.
Низкий уровень тиреотропного гормона наблюдается у пациентов с токсическим зобом, тиротоксической аденомой, травмами гипофиза, голоданием, тяжелым стрессами, аутоиммунного тиреоидита, при лечении стероидами, цитостатическими средствами, тироксином® и т.д.
Читайте далее: Нормы ТТГ (тиреотропного гормона) по возрасту в таблице у женщин, детей с расшифровками
Источник: https://medseen.ru/kakie-gormonyi-sdat-chtobyi-opredelit-gormonalnyiy-sboy-u-zhenshhinyi/
Менструальный цикл и гормоны в женском организме
Под менструальным циклом понимают циклически протекающие изменения в женском организме, затрагивающие преимущественно репродуктивную систему.
Клиническим признаком этих процессов являются менструации – повторяющиеся выделения кровяного характера из половых путей. Как практически все процессы в организме, менструальный цикл находится под контролем нейроэндокринной системы.
Регуляция репродуктивной функции осуществляется при участии следующих гормонов:
· гонадотропин-рилизинг-фактор (ГТРФ),
· фоллитропин (ФСГ),
· лютропин (ЛГ),
· пролактин,
· эстрогены,
· прогестерон,
· андрогены,
· ТЗ (трийодтиронин),
· тироксин.
Рассмотрим функции каждого из указанных гормонов более подробно.
Гормоны и гормональный статус у женщин
Гормоны, влияющие на менструальный цикл:
Нейрогормональный контроль менструального цикла имеет несколько иерархических уровней (расположены в порядке убывания):
· ЦНС (высший уровень),
· гипоталамус,
· гипофиз,
· яичники,
· органы-мишени (матка, влагалище, другие органы).
Каждый из этих уровней контроля действует посредством гормональноактивных соединений. Кроме того, на репродуктивную функцию оказывают влияние надпочечники и щитовидная железа.
Гонадолиберин
Гонадотропный рилизинг-фактор синтезируется в гипоталамусе (2-й уровень регуляции). Его основная функция – стимуляция выработки лютропина и ФСГ гипофизом. Гонадолиберин выделяется в кровь не постоянно, а в виде импульсов (монотонное выделение является признаком патологии). Он быстро распадается под действием ферментов, поэтому его выделение должно быть регулярным.
ФСГ
ФСГ, ЛГ и пролактин осуществляют регуляцию цикла 3-го уровня. Фолликулостимулирующий гормон – гликопротеин, который секретируется клетками аденогипофиза.Под его действием в яичниках созревают фолликулы и достигают своей зрелости яйцеклетки, пролиферируют клетки гранулезы, на их мембране образуются рецепторы к лютропину.
Помимо этого ФСГ стимулирует образование ароматаз в созревающих фолликулах, необходимых для преобразования андрогенов в эстрогенные гормоны.
Лютропин
ЛГ так же, как и ФСГ, вырабатывается в базофильных гонадотропных клетках гипофиза и является гликопротеином.
Вместе с ФСГ лютропин стимулирует созревание фолликула и, соответственно, наступление овуляции.
Кроме того, под действием этого гормона в тека-клетках яичников образуются предшественники эстрогенов – андрогены, а в гранулезных клетках на месте разорвавшегося фолликула синтезируется прогестерон.
ЛГ и ФСГ действуют совместно, концентрация этих гормонов меняется в зависимости от стадии цикла. На их соотношение влияет гонадотропин-рилизинг-фактор. В то же время, концентрация ФСГ и ЛГ регулируется концентрацией прогестерона, андрогенов и эстрогенов (по принципу обратной связи).
Пролактин
Пролактин контролирует рост молочных желез, а затем регулирует лактацию. Также он влияет на синтез прогестерона в лютеинизированных гранулезных клетках. Количество пролактина повышается в период беременности и кормления грудью.
Повышенная концентрация гормона в крови тормозит рост фолликулов и вызревание яйцеклеток, способствует ановуляции и связанного с ней бесплодия. Менструации при этом могут быть нерегулярными или отсутствуют.Именно поэтому считается, что в первые полгода после родов у кормящей женщины снижена способность к зачатию.
Эстрогены
Эстрогены, прогестерон и андрогены представляют собой стероидные половые гормоны, образующиеся на основе холестерина. Продукция этих гормонов происходит в яичниках.
Эстрогены имеют 3 фракции, представленные эстроном, эстриолом и эстрадиолом, которые различаются своей активностью. Наименьшей активностью обладает эстрон, он синтезируется, как правило, в постменопаузе. Эстрадиол же проявляет максимальную эффективность.
Он необходим для нормального менструального цикла, играет большую роль в оплодотворении и сохранении беременности.
Концентрация эстрогенов меняется в крови в зависимости от фазы цикла. Во время созревания фолликула и вплоть до овуляции повышается образование всех половых гормонов, но особенно это касается эстрогенов.
Прогестерон
Прогестерон синтезируется желтым телом, образовавшимся на месте бывшего фолликула, и функционирует в течение двух недель вне зависимости от длительности цикла. Если оплодотворение не произошло, то лютеиновое тело редуцируется.
В случае оплодотворения яйцеклетки данное образование продолжает продуцировать прогестерон, пока не образуется плацента (12 первых недель беременности).
Прогестерон необходим для подготовки внутренней оболочки матки для имплантации зародыша и его питания.Андрогены
У женщин в межуточных и тека-клетках фолликула синтезируются тестостерон и андростендион. Обычно уровень этих гормонов существенных изменений не претерпевает. Из андрогенов под действием ароматаз происходит образование эстрогенных гормонов.
ТЗ и тироксин
Щитовидная железа также оказывает определенное воздействие на менструальный цикл. Тиреоидные клетки железы синтезируют йод-содержащие гормоны ТЗ и Т4 (тироксин).
Эти гормоны, особенно тироксин, оказывают действие на белоксинтезирующую функцию печени, стимулируя выработку глобулинов. Дело в том, что стероидные гормоны находятся в крови в связанном с глобулином виде.
Это необходимо для того, чтобы половые гормоны проявляли свое действие лишь в органах-мишенях.
Дефицит ТЗ и Т4 приводит к усилению синтеза тиреолиберина. Он, в свою очередь, приводит к повышенному образованию в аденогипофизе не только тиреотропного гормона, но и пролактина. Таким образом, гиперпролактинемия на фоне недостаточности щитовидной железы может стать причиной ановуляции и нерегулярного менструального цикла.
Повышенная концентрация тиреоидных гормонов обусловливает избыточный синтез глобулина, который связывает и транспортирует половые стероиды. В результате снижается фракция свободных эстрогенов, развивается относительная гипоэстрогения, сопровождающаяся нарушением созревания яйцеклетки.
Гормональная регуляция функций яичников
Менструальный цикл на уровне яичников состоит из 3 фаз: фолликулярной, овуляторной и лютеиновой.
Фолликулярная фаза
Главное событие этого периода — рост доминантного фолликула и дозревание в нем ооцита. Основные гормоны, стимулирующие данные процессы — ФСГ, ЛГ, эстрогены, а также андрогены, которые трансформируются в эстрогены путем ароматизации.
Хотя ФСГ в фолликулярной фазе является ведущим, действует он совместно с ЛГ. Для начальных стадий фолликулярного роста необходим высокий уровень ФСГ и низкий — ЛГ.
В среднем за 14 дней в доминантном фолликуле количество жидкости увеличивается почти в сотню раз, а концентрация ароматаз в ней значительно повышается. Фолликул под действием ФСГ и ЛГ выделяет эстрогены и их предшественники — андрогены.По мере увеличения концентрации эстрогенов снижается синтез ФСГ, а выработка ЛГ в гипофизе, наоборот, повышается. Максимальная концентрация лютропина и эстрогенов наблюдается перед самой овуляцией.
Овуляция
В течение 36 часов после пикового значения лютропина происходит разрыв базальной мембраны фолликула. Процесс разрыва осуществляется при участии простагландинов, коллагеназы и других ферментов, содержащихся в фолликулярной жидкости. Созревший ооцит перемещается в брюшную полость, захватывается ампулой маточной трубы и медленно продвигается по ней к матке.
Стадия желтого тела (лютеиновая)
После окончания овуляции гранулезные клетки бывшего фолликула подвергаются лютеинизации, и в результате появляется желтое тело. Начинается лютеиновая фаза, которая сопровождается выделением прогестерона и длится 2 недели. За это время уровень лютропина постепенно понижается.
Выработка прогестерона стремительно повышается до 6-8 сут. существования лютеинового тела (примерно до 22 дня цикла), затем уменьшается. К 28 сут. цикла наблюдается снижение концентрации ФСГ, лютропина и эстрогенов. К концу цикла желтое тело прекращает свои функции, замещаясь соединительной тканью.
Начинается менструальное кровотечение, и цикл повторяется сначала.
Гормональнозависимые изменения матки
Функциональные изменения матки, зависимые от гормонального фона, касаются внутреннего слоя эндометрия. Он состоит из эпителиальных клеток, железистых структур и сосудов. За время менструального цикла в эпителиальном слое эндометрия происходят следующие этапы:
· десквамация (собственно менструация, сопровождающаяся отторжением поверхностных клеток),
· регенерация эпителия за счет базального слоя эндометрия,
· пролиферация эпителия,
· секреция.
Все эти явления регулируются стероидными гормонами – эстрогенами и прогестероном. В матке начало менструального цикла связано с отшелушиванием и отторжением эпителиальных клеток. Затем отсутствующий поверхностный слой эндометрия под влиянием эстрогенов быстро восстанавливается и начинает пролиферировать.
Фаза пролиферации начинается примерно на 5-й день цикла и протекает параллельно фолликулярной стадии яичникового цикла. Продолжается период пролиферации эндометрия около 12-14 сут.
За это время образуется функциональный слой, содержащий трубчатые железы, которые выстланы цилиндрическим эпителием.Происходит интенсивная васкуляризация эндометрия – появляется большое количество новых кровеносных сосудов, обеспечивающих питание желез и эпителия. Толщина слоя к окончанию пролиферации достигает 8 мм.
Следующий период – фаза секреции. Она протекает параллельно лютеиновой фазе яичникового цикла и связана с функцией желтого тела.
В это время цилиндрический эпителий, выстилающий железы функционального эндометрия, начинает активно секретировать гликопротеиды, глюкозоаминогликаны, гликоген и другие соединения. Пик секреторной фазы приходится на 20-21 сут. цикла менструаций.
В эндометрии содержится большое количество ферментов с протеолитической активностью. Спиральные артериальные сосуды, пронизывающие функциональный слой, достигают максимального развития, сливаются в клубки, венозные сосуды расширены.
При 28-дневной длительности цикла такие изменения наблюдаются на 6-8-й сут. от состоявшейся овуляции. Они обеспечивают оптимальные условия для внедрения в эндометрий оплодотворенной яйцеклетки.
Если оплодотворение не произошло, к 25-27 сут. цикла лютеиновое тело регрессирует, содержание прогестерона снижается, и питание функционального слоя ухудшается. Вследствие снижения концентрации стероидов происходит спазм питающих эндометрий артерий и наступает гипоксия.
В эпителиальных клетках и железах нарастают явления дегенерации, появляются кровоизлияния и тромбы, сосудистая стенка становится ломкой. Этот процесс сопровождается активной лейкоцитарной инфильтрацией. Лейкоциты выделяют протеолитические лизосомальные ферменты, которые способствуют расплавлению поверхностного слоя эндометрия.
Спазм сосудов сменяется их резким расширением и притоком крови.
Все это в конечном итоге приводит к некротизации участков ткани и активной десквамации эпителия с его отторжением. Уже в первые сутки от начала менструации отторгается до двух третей функционального эндометрия.
Полная десквамация наблюдается примерно на 3-4-й дни менструального кровотечения. Сразу после отторжения начинается регенерация эпителия, которая обычно длится не более суток. Затем все фазы повторяются вновь.Заключение
Менструальный цикл женщины напрямую зависит от выработки гормонов. Любые патологии эндокринной системы, сопровождающиеся изменением концентрации половых гормонов, ведут к нарушению менструального цикла и репродуктивной функции в целом.
Локализованная мастопатия и фиброаденоматоз
Как правило, при менструации болит внизу живота у тех женщин, которые пока не рожали. Это связано с тем, что матка при месячных сокращается, чтобы избавиться от всего ненужного, эти сокращения похожи на схватки при родах, только в разы слабее. Поэтому женщинам, не испытавшим еще родовые схватки, может быть больно.
Иногда матка может располагаться в брюшной полости немного нестандартно, тогда при сокращениях она может воздействовать на нервные центры, что вызывает болевые ощущения. Обычно после родов боли становятся менее заметными.
Почему при менструации может сильно болеть живот? Нередко боли при менструации вызываются различными
заболеваниями, особенно на это стоит обратить внимание тем женщинам, которые ранее не испытывали неприятных или болезненных ощущений в период менструации. Необходимо посетить врача, гинеколог вас обследует и установит точную причину болей, а также назначит необходимое лечение. Не стоит в таких случаях терпеть и надеяться, что все пройдет само по себе.
Чем можно объяснить боли при менструации?
Изменением гормонального фона. Половые органы, в особенности яичники и матка резко реагируют на гормональные изменения. Нередко после 30 лет у женщин повышается уровень эстрогена, что вызывает сильные боли при месячных. В этом случае необходима консультация специалиста и прием соответствующих препаратов.
Высокий уровень простагландина стимулирует сильное сокращение мышц матки, что, в свою очередь, вызывает сильные боли, а также может стать причиной рвоты, тошноты, головной боли и других неприятных ощущений. Активность щитовидной железы тоже влияет на процесс протекания менструации.
Неправильное положение матки в брюшной полости, ее различные патологии развития являются причинами болезненных месячных. Нередко болезненность при месячных может быть симптомом бесплодия или другого заболевания половых органов.
Инфекции, вирусы, травматизация половых органов из-за абортов или после тяжелых родов, операции, внутриматочная спираль, как средство предохранения от нежелательной беременности, – все это тоже причины болей при менструации. Как видно, боли при месячных могут объясняться различными факторами, поэтому необходима консультация врача.Только он сможет определить точную причину болезненной менструации и назначить соответствующее лечение поджелудочной железы. Если боли объясняются особенностями организма, так реагирующего на естественные физиологические процессы, при отсутствии других заболеваний, может помочь здоровый образ жизни.
Источник: https://mabusten.com/pochemu_pri_menstruatsii_mojet_silno_bolet_jivot/256.html
Какие гормоны вырабатываются перед месячными и за что они отвечают
Для поддержания репродуктивного здоровья женщине необходимо уделять должное внимание своему гормональному фону. Чтобы понимать, что происходит с гормонами перед месячными, нужно знать, как в организме вырабатываются и функционируют различные химические элементы.
Женские половые гормоны
Гормональная система женщины довольно сложна. Нарушение одного из ее участков негативно сказывается на функционировании всего организма. Железы внутренней секреции способствуют попаданию химических веществ в кровь.
На функционирование половой системы влияет уровень эстрогенов и прогестерона. Женская репродуктивная функция напрямую зависит от уровня гормонов при месячных.
Эстроген – это главный гормон, который вырабатывается яичниками, контролирует месячный цикл. Что касается прогестерона, то он считается мужским гормоном, вырабатывается после того, как яйцеклетка покидает фолликул.
Также у женщин выделяют такие гормоны, как тестостерон, ЛГ, ФСГ и пролактин.
Уровень гормонов в течение менструального цикла
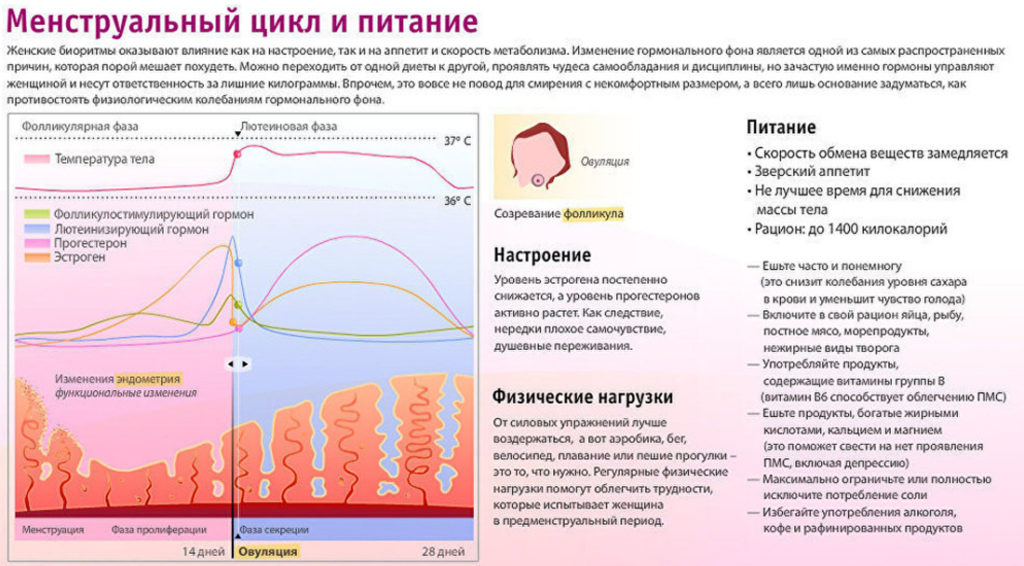
Во время месячных происходит изменение гормонального фона. Он колеблется в течение всего месячного цикла:
- 1-й день – количество прогестерона и эстрогена значительно уменьшается. Это связано с началом отторжения маткой эндометрия. Наступление менструации тормозит выработку прогестерона. А вот концентрация простагландинов с первого дня цикла, наоборот, возрастает. Ощущаются сильные спазмы, тошнота, кружится голова и другие неприятные симптомы;
- 2-й – уровень дискомфорта становится менее ощутимым. В этот период у многих женщин прекращаются болезненные спазмы;
- 3-й – риск вагинального инфицирования возрастает. Чтобы снизить его, рекомендуется отказаться от половых контактов и соблюдать правила личной гигиены;
- 4–6-й – дискомфортные ощущения полностью проходят. Ослабленный от кровопотери организм нуждается в витамине С и железе. Окончание менструации приводит к ускорению метаболизма;
- 7-й – на этапе фолликулярного вынашивания яйцеклетка вырабатывает большое количество эстрогена. Также в этот период увеличивается количество тестостерона, который стимулирует запоминание и стрессоустойчивость;
- 8-й – количество эстрогена в крови значительно увеличивается;
- 9–11-й – повышается шанс удачного оплодотворения яйцеклетки;
- 12-й – в крови концентрируется максимальное количество эстрогенов. Это приводит к повышению возбудимости женских эрогенных зон и появлению желания заниматься сексом;
- 13-й, 14-й – середина месячного цикла. Эстроген активно взаимодействует с лютеинизирующим веществом. Приостанавливается рост фолликула. У некоторых женщин наступление овуляции сопровождается болями в нижней части живота. Это связано с выходом яйцеклетки из яичника;
- 15-й – наступает лютеиновая фаза месячного цикла; Лопнувший фолликул в яичнике замещается желтым телом, клетки которого способствуют выработке прогестерона – гормона беременности. Он будет вырабатываться независимо от того, была ли оплодотворена яйцеклетка;
- 16-й – уровень женских гормонов увеличивается, что стимулирует матку. В этот период значительно повышается аппетит;
- 17-й – концентрация прогестерона повышается. Это негативно сказывается на кишечной перистальтике. Тонус гладкой мускулатуры снижается, в результате чего возникает вздутие живота;
- 18-й, 19-й – замедляется процесс обмена веществ и жирового расщепления. Повышение холестерина в крови негативно сказывается на функционировании желудочно-кишечного тракта и сердечно-сосудистой системы;
- 20-й – яйцеклетка активно направляется к матке. Наблюдается максимальная концентрация прогестерона. Шансы забеременеть в этот период минимальны;
- 21-й, 22-й – уровень эстрадиола падает в связи с развитием в яичнике желтого тела. Происходит активная выработка эстрогена и прогестерона;
- 23–25-й – концентрация эстрогена выше, чем прогестерона. Это провоцирует дисбаланс, в результате чего появляется риск запора;
- 26–28-й – женщины сталкиваются с предменструальным синдромом ПМС.
Функции гормонов в женском организме
Значение каждого гормона уникально.
| Тестостерон | 1. Влияние на развитие вторичных половых признаков.2. Развитие фолликула.
3. Стимуляция полового влечения |
| Прогестерон | 1. Подготовка организма к беременности.2. Влияние на нервную систему.3. Функционирование сальных желез.
4. Рост матки |
| Эстроген | 1. Влияние на формирование и функционирование половых органов.2. Рост костей.3. Проявление ПМС.4. Формирование молочных желез.
5. Подготовка организма к беременности и родам |
| ЛГ | 1. Образование фолликула |
| ФСГ | 2. Влияние на возникновение сексуального влечения.3. Регуляция функционирования половых желез.4. Формирование яйцеклетки.
5. Формирование фолликула |
| Пролактин | 1. Образование молока у женщин. 2. Участие в водно-солевом балансе |
ФГС
Уровень ФСГ в период овуляции значительно увеличивается. Превышение нормы этого вещества приходится на середину месячного цикла. В начале овуляции фолликул созревает, в результате чего создаются благоприятные условия для оплодотворения яйцеклетки.
Количество фолликулостимулирующих веществ в организме может повышаться при наличии онкологических нарушений функций гипофиза.
ФСГ является самым нестабильным гормоном в женском организме. В фолликулярной фазе он может изменить свое значение несколько раз за сутки.
ЛГ
Лютеинизирующие вещества влияют на месячный цикл, образуя половые гормоны в женском организме. У молодых девушек уровень ЛГ низкий. В пубертатный период отмечается его увеличение.
На протяжении всего месячного цикла, происходит изменение концентрации ЛГ. Пик его подъема приходится приблизительно на 15-й день. В период беременности уровень лютеинизирующих веществ значительно снижается.
Во время овуляции количество ЛГ увеличивается. Это связано с вызреванием яйцеклетки. Эти вещества влияют на функционирование придатков. Под воздействием гипофиза концентрация лютеинизирующих веществ может увеличиться в несколько раз.
Источник: https://TopGinekolog.ru/menstruation/o-mesyachnyh/chto-proishodit-s-gormonami