Содержание
Дисплазия шейки матки 2 степени
К дисплазии шеечной части матки относят изменения структуры влагалищной области эпителия. В основе патологии шейки матки находятся атипичная пролиферация или разрастание, метаплазия клеток эпителия, нарушение их отторжения, а также созревания.
Следует понимать, что дисплазия шейки матки относится к предраковым процессам. Именно поэтому данная патология заслуживает пристального внимания как со стороны пациенток, так и специалистов.
Дисплазия может развиваться из-за наличия эрозии. Эти патологические состояния имеют определённое сходство, которое касается диагностических методов и лечебных тактик.
Однако под дисплазией и эрозией подразумевают абсолютно разные патологические процессы. Эрозия является результатом повреждения эпителия или смещения цилиндрических клеток.
При дисплазии происходит нарушение структуры клеток, которое в случае отсутствия лечения может привести к злокачественной опухоли шейки матки.
Эрозия не сопровождается клеточной атипией.
Гинекологи обращают внимание, что дисплазия выявляется у представительниц разных возрастов. Патология может поражать как совсем юных девушек, так и пожилых женщин. Зачастую она диагностируется у пациенток репродуктивного цикла, которые находятся в возрасте от 24 до 35 лет.
Многие женщины интересуются, каким образом беременность влияет на появление и развитие дисплазии. Установлено, что беременность не может препятствовать появлению или развитию процессов атипии. Тем не менее у большинства пациенток на фоне беременности отмечает регресс или стабилизация недуга.
Специалисты подчёркивают, что 1 и 2 степень дисплазии обычно не имеет клинических проявлений. Это определённым образом способствует выявлению патологического состояния при запущенной степени. Зачастую атипия обнаруживается случайно в процессе стандартного гинекологического осмотра.Дисплазия может сопровождаться многими другими гинекологическими заболеваниями, например, воспалительного характера. Если недуг обнаружен при ранней степени, он полностью излечим. Если выявление атипии произошло, когда патология прогрессировала до последней степени, лечение может быть только хирургического плана.
Своевременное выявление, адекватное лечение в соответствии со степенью патологического состояния, регулярное наблюдение позволяют предупредить развитие злокачественной опухоли. Следовательно, чтобы не допустить появление рака шейки матки, необходимо своевременно посещать врача и проходить обследование.
Причины возникновения
Шейка матки выполняет важную функцию. Это самая нижняя часть мышечного органа, посредством которого осуществляется сообщение матки и влагалища. В структуре шейки матки можно выделить две составляющие:
- надвлагалищная часть;
- влагалищная область.
Надвлагалищная часть располагается выше влагалища и является недоступной для осмотра гинекологом. Влагалищная нижняя область располагается во влагалище. Именно этот участок шейки матки исследуется при осмотре в зеркалах.
Дисплазия шейки матки развивается во влагалищной видимой части шейки матки.
Внутри шейки матки определяется цервикальный канал, верхняя часть которого называется внутренним зевом, а нижняя – наружным.
Внутренняя поверхность цервикального канала выстлана цилиндрическими клетками, которые располагаются в один ряд. Кроме того, в цервикальном канале функционируют железы, активно вырабатывающие защитную слизь.
Секрет препятствует проникновению патогенной микрофлоры в маточную стерильную полость.
В отличие от выстилки цервикального канала, плоский эпителий, покрывающий влагалищную часть шейки матки, является многослойным.
- Глубокий базальный слой содержит молодые клетки, которые непрерывно развиваются и делятся. Клетки характеризуются наличием одного большого ядра. По мере развития клеток они поднимаются в более поверхностные слои, претерпевая изменения.
- В промежуточном слое клетки становятся более плоскими, а их ядро уменьшается в размере. Процесс формирования постепенно завершается.
- Поверхностный слой содержит созревшие клетки, которые способствуют обновлению ткани.
Нарушения, касающиеся изменения деления и созревания клеточных элементов в базальном слое, приводят к дисбалансу. Данный процесс и называется дисплазией. Клетки приобретают крупный размер, теряют правильную форму.
Количество ядер в них также может увеличиваться. Такие элементы опасны, так как со временем они могут стать агрессивными в росте и размножении. При их активном росте в соседние ткани наблюдается озлокачествление.
В связи с чем дисплазия относится к предраковой патологии.
Наличие атипии не говорит о раке. Кроме того, дисплазия 1 и 2 степени может регрессировать. Однако в связи с опасностью патологического процесса, его следует своевременно диагностировать, лечить и наблюдать.
Отвечая на вопрос, что является главной причиной возникновения недуга, следует упомянуть ВПЧ. В более чем в 90% случаев у женщин с дисплазией выявляют ВПЧ высокой онкогенности. Предрасполагающим фактором также является вирус герпеса.
У здоровых представительниц ВПЧ самостоятельно выводится из организма иммунной системой в течение года. При длительном течении возникает угроза развития дисплазии, например, 2 степени.
Следующие факторы в сочетании с ВПЧ могут предрасполагать к развитию дисплазии:
- ранние половые отношения и роды;
- курение как активное, так и пассивное;
- нарушения в работе иммунной системы;
- гинекологические заболевания воспалительного характера, протекающие в хронической форме;
- гормональный дисбаланс;
- половые инфекции;
- многократные травмы шеечного эпителия при родах, абортах, выскабливаниях;
- дефицит некоторых витаминов;
- наличие нескольких половых партнёров;
- наследственная предрасположенность;
- длительный период использования КОК.
Особенностью дисплазии является то, что она может как пройти сама, так и прогрессировать до злокачественной опухоли. В качестве фона к развитию патологии рассматривают эктопию, эктропион, лейкоплакию и эрозию.
Клиническая картина и диагностика
Патология поражает влагалищный участок шейки матки. Зачастую дисплазия развивается в так называемой зоне трансформации, которая представляет собой место соединения плоского и цилиндрического эпителия. Данный участок изначально восприимчив к разным негативным воздействиям.
Клиническая картина для дисплазии 2 степени нехарактерна. При наличии ВПЧ могут образовываться кондиломы. Если сопутствует воспалительный процесс, могут наблюдаться:
- патологические выделения;
- дискомфорт половых органов;
- боль в нижней части живота.
Гормональный дисбаланс, который также может присутствовать при дисплазии, обуславливает нарушения цикла и кровотечения. В таком случае следует обратиться к специалисту и выяснить причину нарушений.
При дисплазии тяжёлой степени могут наблюдаться выраженные признаки, а также кольпит или цервицит. Дисплазия во время беременности встречается нечасто. В некоторых случаях беременность может оказывать положительное влияние на течение патологического процесса.
Раннее выявление патологии возможно только при регулярных профилактических осмотрах, которые позволяют обнаружить дисплазию 1 и 2 степени.
Заподозрить наличие дисплазии можно во время обычного осмотра шейки матки гинекологом. Врач обращает внимание на изменение слизистой влагалищной части шейки матки, которые касаются окраса, пятен и бугристости эпителия.Для того чтобы поставить или опровергнуть диагноз «дисплазия», необходимо пройти обследование.
- Мазок на онкоцитологию является самым простым и довольно информативным методом исследования. Это анализ, который подразумевает забор материала из разных участков шейки матки, рекомендуется проводить всем женщинам раз в полугодие. Цитологическая диагностика определяет наличие воспалительного процесса и атипичных клеток.
- Кольпоскопия назначается при обнаружении атипичных клеток во время цитологического исследования или при необходимости детальной оценки слизистой шейки матки. Кольпоскопия проводится посредством специального аппарата, который называется кольпоскопом. Гинекологический прибор многократное увеличивает изображение, что позволяет детально рассмотреть эпителий. При выявлении подозрительного участка проводится расширенный вариант процедуры, во время которого шейка матки обрабатывается раствором йода или уксусной кислоты. По полученной кольпоскопической картине врач делает выводы о наличии патологии. Появление белых участков после уксусной обработки говорит о ВПЧ, в то время как отсутствие окрашивания эпителия в коричневый цвет после нанесения раствора йода свидетельствует об атипичных участках.
- Биопсия подразумевает забор образца слизистой для последующего гистологического исследования в условиях лаборатории. Данная процедура рекомендована при онкологической настороженности.
- ПЦР на выявление ВПЧ является обязательным анализом при определении дисплазии. Дополнительно врач назначает мазок на флору и бакпосев.
Биопсию и кольпоскопию нежелательно проводить во время беременности. Однако при наличии показаний эти методы исследования обязательны для выполнения.
Степени дисплазии и методы лечения
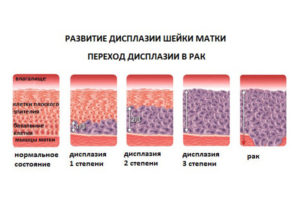
Патологические изменения при дисплазии постепенно охватывают толщу эпителия. В зависимости от распространённости патологического процесса различают три степени дисплазии шейки матки.
- Дисплазия первой степени является лёгкой. Изменения затрагивают только одну треть нижнего слоя эпителия. При данной степени возможен как регресс, так и дальнейшее прогрессирование дисплазии.
- Дисплазия второй степени называется умеренной. Дисплазия 2 степени отличается увеличением количества атипичных клеток, которые располагаются как нижнюю, так и среднюю треть эпителиальной ткани. Дисплазия шейки матки 2 степени может регрессировать самостоятельно.
- Тяжёлая или третья степень объединена в одну группу с неинвазивным раком шейки матки. Атипичные элементы встречаются на протяжении всей толщи эпителия. Однако их распространение за пределы нижнего базального слоя в окружающие сосуды и мышцы не наблюдается. При данной степени деление на слои утрачивается.
Дисплазия тяжёлой степени диагностируется достаточно редко. Это связано с внедрением современных методов исследования, регулярными медицинскими осмотрами и своевременным лечением предраковых заболеваний.
Лечение дисплазии шейки матки зависит непосредственно от выявленной степени. Врач учитывает возраст и индивидуальные особенности пациентки, её репродуктивные планы. Существенное значение имеет размер и локализация поражённого участка эпителия.
Дисплазия шейки матки первой степени нуждается в динамическом наблюдении. Пациентке также рекомендовано лечение сопутствующих патологий фонового и воспалительного характера. Целесообразно назначение витаминов, пребиотиков, ферментов и других средств. Терапия направлена на дальнейшее восстановления эпителия и нормализацию процессов обмена.
Только в незначительном количестве случаев ранняя степень прогрессирует до второй и третьей.
Необходимость хирургического лечения возникает при отсутствии регресса дисплазии 1 степени, особенно в сочетании с ВПЧ.
В некоторых случаях возможна обработка участка шейки матки сильнодействующими веществами, которые вызывают ожог. Данный метод применим, если дисплазия первой степени сочетается с псевдоэрозией.
Лечение дисплазии шейки матки 2 степени подразумевает хирургическое вмешательство. Многие пациентки интересуются, как лечить дисплазию шейки матки 2 степени. Изначально, врач должен убедиться в отсутствии злокачественной опухоли. Затем после проведённого обследования назначается конизация участка шейки следующими методиками:
- электропетля;
- иссечение лазерным скальпелем;
- радиоволновое иссечение с использованием аппарата «Сургитрон».
Нерожавшим девушкам также выполняют процедуру конизации, так как вторая степень дисплазии является серьезным диагнозом. Осложнения при зачатии могут наблюдаться при сужении и сращении цервикального канала. В таких случаях проводят бужирование или лазерное иссечение сращения.
После проведенной реканализации наступает беременность. В процессе вынашивания последствия конизации сказываются на способности шейки матки удержать давление плода.
Женщина находится под постоянным наблюдением медиков и в случае развития ИЦН поводится установка пессария и медикаментозное сохранение беременности.
При выявлении тяжёлой степени также показано конусовидное иссечение шейки матки. Иногда третья степень или начальная форма рака шейки матки требует удаления всей шейки матки под общим наркозом. В случае своевременного лечения при тяжёлой степени и начальной стадии злокачественной опухоли шейки матки прогноз благоприятный.Источник: https://ginekola.ru/ginekologiya/shejka-matki/displaziya-2-stepeni.html
Дисплазия 2 степени
Когда женщине ставят диагноз «дисплазия шейки матки» (иначе – CIN), врачи всегда оговариваются: если вовремя не начать лечение заболевания, возможно попрощаться с детородной функцией и с собственной жизнью – патология считается предвестником рака. Объяснение — толща плоского эпителия, покрывающая матку, начинает основательно разрушаться из-за вируса ВПЧ, проникнувшего в организм. Чем дольше длится заболевание, тем выше риск.
Что такое дисплазия
Разберёмся с процессами, происходящими в женском организме при начале заболевания. Основной вред приходится на поверхность эпителия. Во второй стадии площадь поражённых клеток обычно занимает две трети. На сin 1 – одну треть поверхности.
Сильная степень характеризуется полным поражением эпителия: подобное состояние легко спутать с зародышами раковой опухоли нулевой степени.
В указанном случае диагноз ставится строго после проведения биопсии цервикального канала – оттуда забирается небольшой кусочек ткани, тщательно исследуется.
Дисплазия второй степени – стадия развития болезни, когда поражены две трети клеток эпителия, плюс нарушается его полярность. Консервативное лечение в подобных случаях обычно не помогает, показывая слишком слабый эффект. Порой врачи незамедлительно говорят, что понадобится операция. Детородная функция не страдает, лечение включает:
- Удаление маточной шейки;
- Ножевая операция с использованием скальпеля (способна вырасти температура тела);
- Удаление конусовидной ткани;
- Удаление матки – в крайнем случае.
Порой люди путают дисплазию с эрозией маточной шейки, но различия присутствуют. Дисплазия развивается на клеточном уровне, эрозия влияет на механические функции. Эрозия матки повышает вероятность наличия дисплазии 2 ст., и наоборот. Врач, диагностировавший первое заболевание, обязательно проводит анализ на второе.
Маточная шейка состоит из трёх тканей:
- Клетки плоского эпителия;
- Клетки соединительной ткани;
- Клетки мышц.
Служит связующим элементом между влагалищем и маткой. Строение эпителия особенное, ткань абсолютно неоднородна.
В современной медицине редко используется термин «дисплазия». Появился термин «CIN» или ЦИН, по-русски. Смысл заболевания заключается в появлении на тканях эпителия новых, неизвестных клеток, требующих непременного лечения.
Почему развивается дисплазия
Врачи обычно не уделяют внимание факторам развития заболевания у женщин. Перечень возможных причин:
- Попадание в организм вируса папилломы человека. Не каждый вирус вызывает дисплазию, исключительно определённые номера;
- Приём контрацептивов на основе гормонов в течение пяти лет и больше. Препараты из прогестина не влияют на клетки эпителия и соединительной ткани, возможно употреблять без особого вреда для организма. Если женщина употребляет контрацептивы, меняет половых партнёров слишком часто, курит, риск появления заболевания возрастает неимоверно;
- Половые инфекции;
- Нарушения в работе иммунитета (призван истреблять вирусы соединительной ткани при лечении);
- Начало половой жизни в подростковом возрасте;
- Разнообразие половой жизни, выражаемое большим количеством партнёров;
- Частые роды;
- Аборт, когда матку могли травмировать;
- Однообразный стиль жизни, исключающий потребление витамина A;
- Курение, прочие вредные привычки;
- Асоциальный образ жизни.
Избранные явления действительно зарождают в вашем организме заболевание — дисплазия 2 степени, прочие становятся «вспомогательными», помогают заболеванию развиться. Лечить дисплазию требуется в любой степени.
Как развивается болезнь
Доказано, главенствующая роль в образовании дисплазии эпителия и в клетках соединительной ткани цервикального канала принадлежит вирусам папилломы.
Если у человека работает иммунитет, пациент сможет вовремя избавиться от инородных механизмов, истребит, не позволит делиться.
Каждая клетка способна поделиться ограниченное число раз – поэтому человек не сможет жить вечно: однажды клетки соединительной ткани тела перестают делиться.
Если ВПЧ обладает высоким уровнем онкогенной активности, кровь транспортирует возбудитель к половым органам, где вирус запросто устраивается в клетках эпителия либо соединительной ткани.Начинает вырабатывать специальные белки, нужные для блокирования любых иммунологических действий, попадающие в ДНК, вносящие изменения в структуру генома.
Изменённая ДНК позволяет вирусным клеткам размножаться беспрепятственно.
Во второй степени клетки не способны размножаться бесконечно, как в случае с раком. Однако указанная степень означает достаточное развитие запущенной болезни. Женщины, не пренебрегающие ежегодным осмотром у гинеколога, лишены шанса достигнуть подобного образования.
Как распознать дисплазию
Для большинства женщин лечение и заболевания соединительной ткани подобны китайской грамоте. Лишённые информации, дамы узнают ужасную правду, становясь жертвой болезни.
Осмотр гинеколога кажется женщинам напрасной тратой времени. Между тем, на начальной степени воспаление соединительной ткани никоим образом не проявляется.
Врачи отмечают: после попадания вируса ВПЧ в организм проходит 10 лет, потом болезнь начнет развиваться.
На второй ступени у женщин действительно начинаются жалобы на собственное состояние:
- Болит живот, нижняя часть;
- При избранных половых инфекциях повышается температура тела;
- Беспричинные выделения из влагалища: бели без запаха, редко – кровь;
- Наличие прочих заболеваний (эрозия матки, вагинит, половые инфекции репродуктивных органов);
- Кровяные выделения (либо наличие крови в секрете) после полового контакта;
- Болезненный половой контакт.
Наличие перечисленных признаков — не знак развития дисплазии соединительной ткани 2 ст. Предварительно больную осмотрит врач, проведёт нужные обследования и поставит диагноз, назначив лечение. Однако боли – явное напоминание о необходимости врачебного обследования.
Дисплазия при беременности
Большинство женщин впадают в панику, когда при вынашивании ребёнка узнают, что диагностирована дисплазия второй степени. Страхов много: болезнь навредит плоду, женщине, роды окажутся проблематичными. При беременности бездейственным способно оказаться даже консервативное лечение: нельзя принимать таблетки, плохо влияющие на организм малыша.
Оказывается, у избранных женщин начинают образовываться эктропионы, легко принимаемые за дисплазию. Причина заключается в изменении гормонального фона, отчего происходят подобные физиологические изменения. Называют образование «красным венчиком».
Если за 1-3 года до беременности женщина уже обследовалась у гинеколога, анализ показывает отрицательный результат (отсутствие дисплазии любой степени), лечение результатом и ограничивается. В противном случае врач обязан взять у беременной женщины мазок на наличие в клетках маточных тканей вируса ВПЧ. Дальше возможны два варианта:
- Отрицательный (дисплазия не обнаружена). Ничего не происходит, через год осуществляется контроль;
- Положительный (обнаружена дисплазия лёгкой/средней степени). Женщине проводят кольпоскопию и отпускают, но через год дама обязана прийти к гинекологу для проведения нужных обследований.
Если обнаружена тяжёлая дисплазия, в виде точной диагностики проводится биопсия – забор эпителиальной ткани. Если диагноз подтверждён, беременной женщине придётся неоднократно пройти кольпоскопию, процедура прекращается за полтора месяца до появления ребёнка на свет;
Если обнаружен рак, отсутствуют чёткие указания. Придётся обсудить дальнейшее лечение с онкологом.
Помните, проверка осуществляется не спустя год после предыдущего осмотра, а спустя год после рождения малыша. Возможно, в первый день рождения ребёнка мать снова окажется на осмотре у гинеколога! Впрочем, это лучше, чем через 10 лет прийти снова с раковой опухолью.
К чему приводит болезнь
Ежегодно дисплазия становится огорчением как минимум 40 млн. женщин мира. Группа риска – женщины от 35 лет до 40, сохранивших детородную функцию.
По статистике, вероятность плавного перетекания дисплазии 2 степени в рак составляет 10 — 30% — исследования проводились разные, результаты всевозможные. В 43% воспаление уходило, когда истреблялась очаговая ткань.
Вирусы уходили примерно спустя два года после начала лечения. Ещё 35% приходилось учиться жить с болезнью, но стабильной, в рак не перетекающей.
Появление раковой опухоли – возможное последствие воспаления 2 степени, прогноз индивидуальный, лечение нужно начинать в любом случае.
Лучший вариант — отправиться к врачу для назначения лечения. Любых догадок недостаточно для установления диагноза.Женщине фертильного возраста требуется показываться врачу ежегодно. Это прекрасная профилактика гинекологических заболеваний.
Источник: https://OtNogi.ru/bolezn/drugie/displaziya-2-stepeni.html
Средняя тяжесть (2-я степень) дисплазии шейки матки
Дисплазия шейки матки 2 степени является серьезной угрозой репродуктивной функции женского организма, но чаще всего протекает бессимптомно.
Прежде чем определить, что это такое, важно осознать всю опасность данного диагноза, поскольку опухоли такого характера чаще всего переходят в класс злокачественных и провоцируют развитие рака. Проявляется заболевание как воспалительные изменение структуры слизистых оболочек с нарастающим новым слоем эпителия.
В процессе развития патологии отмечается нарушение клеточного строения тканей. Средняя тяжесть диагностируемого заболевания определяется, как cin2 – вторая степень дисплазии шейки матки (цервикальная дисплазия).
Что это
Дисплазия 2 степени проявляется как эпителий поверх слизистых оболочек, которому свойственно изменение количества слоев, а также строения новых клеток.
Если на первых двух стадиях заболевания, когда оно поддается полному излечению, базальный слой и верхние ткани не затрагиваются и не изменяются по структуре, то в более тяжелых случаях характерные изменения отмечаются гораздо глубже верхних тканей.
Отсутствие своевременного и эффективного лечения приводит к приобретению опухолями злокачественного характера.
Дисплазия второй степени нередко сравнивается пациентами с эрозией половых органов, но само мнение является ошибочным.
Если второй диагноз определяется в результате механических повреждений тканей и слизистой оболочек, то процессы дисплазии основаны именно на нарушении строения тканей на клеточном уровне и их последующем размножении.
Для второй степени заболевания свойственно атипичное перерождение клеток, образующихся из нижних и верхних слоев оболочки органа.
Статья по теме: дисплазия шейки матки — что это такое?
Причины
Наиболее распространенными причинами проявления заболевания стоит выделить заражение пациента вирусами папилломы человека (ВПЧ) и нарушение гормонального фона. В первом случае речь идет о микроорганизмах, которые могут на протяжении нескольких лет находиться в организме без проявления каких-либо внешних симптомов.
Их опасность заключается в возможности размножаться при создании определенных для этого условий. Сам вирус выживает в организме за счет потребления белка, который должен поставляться клеткам слизистой оболочки.
Из-за нехватки белка происходит постепенное нарушение развития клеток, а также изменение структуры всех слоев слизистой шейки матки.Возможные причины дисплазии, способствующие появлению и дальнейшему развитию заболевания:
- активизация имеющихся хронических заболеваний из области гинекологии, например, цервицит или вульвовагинит;
- заражение организма инфекциями, в частности, венерического типа;
- раннее начало половой жизни, когда незавершен процесс формирования половых органов и их слизистых оболочек;
- ранняя беременность или же многократные роды (больше пяти);
- контактирование с радиоактивными и ядовитыми веществами, сконцентрированными в воздухе, воде, почве или же в пище;
- попадание канцерогенных веществ (провоцирующие необратимые процессы) в организм;
- проведение химиотерапии или лучевой терапии;
- сложные травмирования тканей в связи с проведением абортов, родов или же гинекологических манипуляций.
Не стоит упускать из виду также употребление наркотических веществ, чрезмерное курение и резкое ослабление иммунитета (защитных функций организма). Нарушения гормонального фона зачастую связаны с наступлением беременности или же периода менопаузы.
Симптомы
Особенность данного заболевания заключается в отсутствии каких-либо характерных симптомов, особенно на начальной стадии.
Обнаружение недуга, как правило, происходит случайно, при плановом гинекологическом осмотре с получением результатов инструментальных или же клинических исследований.
Поскольку 2 степень заболевания является умеренной, ее зачастую обнаруживают по симптомам других сопровождающих недугов, например, эрозии шейки матки (подробнее о болезни по этой ссылке: https://matkamed.ru/eroziya/chto-eto-takoe).
Среди возможных симптомов заболевания стоит выделить:
- появление обильных выделений из влагалища без запахов;
- обнаружение кровянистых прожилок в выделениях влагалища после полового акта;
- проявление болезненных ощущений при сексуальном контакте;
- режущая или роющая боль в нижней части живота, если заболевание связано с нанесением травм различного типа.
Если дисплазия шейки матки вызвана инфекцией или воспалениями, то для нее возможны вагинальные выделении необычного цвета и структуры с резким неприятным запахом. При отсутствии необходимого лечения может наблюдаться жжение и зуд в области половых органов, а также проблематичность мочеиспускания.
Перечисленные признаки не являются характерными, поэтому не могут служить основанием для диагностики заболевания. Они лишь напоминают пациенту о необходимости посещения врача и проведении ряда анализов. Ведь главная опасность в развитии диспластического процесса заключается в аденоматозном перерождении клеток (приобретение опухолями признаков злокачественности).
Диагностика
задача ранней диагностики заболевания заключается в предотвращении развития раковых клеток и злокачественных опухолей. Именно поэтому гинекологический осмотр рекомендуется проводить не реже, чем раз в полгода, а детальное цитологическое обследование – каждые 2 – 3 года.
Диагностика дисплазии шейки матки может включать в себя следующие методы:
- осмотр гинекологом;
- цитологическое исследование мазка (изучение структуры клеточных на наличие доброкачественных и злокачественных признаков опухолей);
- кольпоскопия (визуальное исследование шейки матки с применением специального оптического прибора калькоскопа);
- прицельная биопсия (забор кусочков ткани для установления степени поражения оболочек);
- полимеразная цепная реакция (ПЦР), которая проводится с целью установки типа инфекции и ее онкогенного типа на основании материала ДНК и РНК из выделений половых органов.
Уже при обычном осмотре гинекологом с использованием зеркал могут отмечаться на шейке матки участки с неправильной формой и белым окрасом, светлее здоровой ткани. Для подтверждения диагноза проводится детальное цитологическое исследование мазка.
Проведение кольпоскопии позволяет обнаружить ветвистые кровеносные сосуды в местах отеков и их бледный окрас. После обработки органа раствором уксусной кислоты диспластические участки приобретают белы цвет.
Определить предрасположенность характерных опухолей к злокачественному типу можно только после тщательного гистологического исследования эпителиальных кусочков. Степень точности результатов анализа равна 100%.
Способы лечения
Лечить дисплазию шейки матки необходимо одновременно с устранением причины ее появления. Это может быть, как гормональный сбой, так и вирусное или инфекционное поражение оболочек органа.
Нередко лечение первоначальной причины приводит к регрессии самого заболевания.
При умеренном поражении тканей (второй степени дисплазии) недуг может самоустраняться (лечится без применения специальных лекарств и хирургического вмешательства).
Методы лечения дисплазии подбираются лечащим врачом с обязательным учетом:
- степени поражения тканей;
- характера сопутствующих заболеваний;
- возраста пациентов;
- планов на рождение детей в дальнейшем.
Консервативное
Медикаментозное лечение дисплазии шейки матки 2 степени применяется, если заболевание продолжает прогрессировать, а участки поражения расширяются и размножаются. Речь идет о назначении препаратов, укрепляющих иммунитет, а также витаминных комплексов.
Обязательным элементом такой терапии является селен, обладающий антиканцерогенным свойствами (предотвращающий появление клеток с признаками рака). Из перечня витаминов обязательными является элементы из группы B, а также A, E и C.
Из иммуностимулирующих препаратов лечащий врач может назначить Реаферон, Изопринозин или же Продигиозан.
Хирургическое
Если продолжительная медикаментозная терапия оказалась нерезультативной, а само заболевание продолжает распространяться, увеличивая степень поражения оболочек органа, появляется необходимость проведения хирургического лечения заболевания. Это касается также рецидивов проявления недуга. Операции, как правило, проводятся в первой фазе менструального цикла.
При дисплазии шейки матки обязательно проводится тщательная деструкция (разрушение) пораженных участков эпителия за счет:
- криотерапии (вымораживание с помощью жидкого азота);
- электрокоагуляции (с воздействием постоянного электрического тока);
- радиоволнового или лазерного выпаривания.
Если имеется риск перехода заболевания в более тяжелую степень, врачом может назначаться операция по конизации шейки матки (конусообразное иссечение пораженных дисплазией участков органа). В случаях, когда дисплазия шейки матки обнаружена у беременных, само лечение откладывается до родов, но состояние пациента находится под постоянным контролем врача.
Нетрадиционная терапия
Самостоятельное лечение народными средствами за счет домашних рецептов допускается в качестве дополнительного воздействия на недуг с целью облегчения самочувствия самих пациентов.
В домашних условиях могут использоваться специальные тампоны, смоченные в свежем соке алоэ. При этом растению должно быть не меньше трех лет. Ветки алоэ измельчаются, а затем продавливаются для выделения сока.
Смоченный тампон устанавливается во влагалище на 30 минут. В течение дня процедура повторяется дважды. Сам курс лечения длится не менее месяца (4 недель).
Сок растения способствует ускоренному заживлению имеющихся ран, а также усилению тканевой защиты органа.
В борьбе с воспалительным поражением шейки матки рекомендуется использовать отвар из сухой смеси шиповника, крапивы, тысячелетника и календулы (по 40 грамм каждого компонента). На 1 чайную ложку смеси используется 250 мл кипящей воды. Ввод отвара производится путем спринцевания. Процедура проводится три раза в течение дня.
Укрепляющее воздействие на ткани влагалища и восстановление функций слизистой обеспечивает также облепиховое масло. Лечение происходит путем смачивания тампона в масле и введение его во влагалище перед сном (на ночь). Курс терапии в таком случае длится не меньше 3 – 4 недель.
Любой из вариантов лечения средствами нетрадиционной медицины обязательно заранее обсуждается с врачом. В ходе консультации также определяется регулярность посещения гинеколога для тщательного осмотра.
Профилактика и прогноз
С целью профилактики врачом может назначаться вакцинация организма от папилломавирусов 16 и 18 типа, которые чаще всего провоцируют рак и проявление онкологии.
Из более доступных профилактических мер стоит выделить достаточное снабжение организма фолиевой кислотой, а также чистоту половых связей с недопущением заражения венерическими болезнями.
Обязательным приемом также является регулярное проведение гинекологического осмотра, особенно при планировании беременности. Дисплазия не является преградой, чтобы забеременеть, но может способствовать нарушениям в развитии самого плода.
Отзывы
Екатерина, 36 лет.
При плановом осмотре гинеколог заподозрил дисплазию и отправил на сдачу анализов. Когда прочитала отзывы и риски развития заболевания, решила, что буду придерживаться только медикаментозного лечения под наблюдением врача. Народным средствам не доверяю. Слишком большой риск появления рака!
Людмила, 29 лет.
Дисплазию обнаружили при оформлении беременности. О лечении сказали только, что можно использовать народные средства. Делаю тампоны с соком алоэ и облепиховым маслом. Через неделю опять на осмотр, надеюсь очень, что все хорошо и болезнь не прогрессирует. Беременность очень желанная и долгожданная.
Источник: https://MatkaMed.ru/drugie-zabolevaniya/displaziya-shejki-matki-2-stepeni
Что такое дисплазия шейки матки 2 степени: ее симптомы, влияние на беременность, прогноз и лечение + отзывы женщин
Дисплазия – заболевание, которое серьезно угрожает репродуктивной функции женщины.
Однако, в большинстве случаев этот недуг протекает без яркой клинической картины, что затрудняет своевременную диагностику.
Суть патологии – изменение на клеточном уровне, что приводит к нарушениям в слизистой оболочке шейки матки во влагалищной части.
Достаточно часто с прогрессированием недуга отмечается трансформация в злокачественное образование.
Сущность патологии
Цервикальна дисплазия – это состояние, при котором эпителиальный слой изменяется по причине изменения клеточных структур, составляющих слизистую. Сам термин «дисплазия» переводится как «неупорядоченный рост».
В ходе патологии клетки верхнего слоя эпителиальной ткани изменяются. В зависимости от глубины, на которую проникают патологические клетки, разделяют легкую, умеренную или выраженную форму заболевания. Чаще всего патология диагностируется у женщин, находящихся в репродуктивном периоде, что без адекватного лечения может приводить к бесплодию.
В норме слизистая шеечной области имеет три слоя:
- базальный;
- промежуточный;
- поверхностный.
Образование клеток происходит в базальном слое.
После того как клетка созревает, она постепенно перемещается к поверхностному слою, при этом ее округлая форма слегка уплощается, а ядро уменьшается.
При дисплазии клетка и ее ядро остаются крупных размеров, а, кроме того, в некоторых случаях могут развиваться двухъядерные клетки. Подобное явление приводит к тому, что эпителиальные слои перестают разграничиваться, то есть их число меняется.
Причины появления
Практически все специалисты склоняются к мнению, что основной причиной развития дисплазии является наличие в организме женщины вируса папилломы, особенно если то онкогенные штаммы – 16 и 18.
Провоцирующими факторами могут быть следующие:
- раннее начало половой жизни и роды до 16 лет;
- вредные привычки – в частности курение;
- низкий иммунитет;
- заболевания половых органов в хронической стадии;
- сбои в гормональном балансе;
- заболевания, передающиеся половым путем;
- травмы шеечной области, которые могут возникать при тяжелых родах, абортах, грубых половых контактах и так далее;
- авитаминоз;
- отсутствие постоянного полового партнера;
- наличие злокачественного процесса в половом члене полового партнера;
- наследственность;
- неконтролируемое использование оральных контрацептивов.
Очень часто дисплазия протекает на фоне хламидиоза, гонореи, а также остроконечных кондилом влагалища или заднего прохода.
Дисплазия второй степени
Как уже было сказано, степень дисплазии зависит от глубины проникновения атипичных клеток в слизистый слой. При дисплазии второй степени поражается около 2/3 эпителия слизистой.
Причинами, по которым 1 степень дисплазии прогрессирует во 2, считаются отсутствие адекватного лечения недуга, а также наличие воспалительных процессов, сочетающихся с гормональными нарушениями.
Если 1 степень дисплазии способна трансформироваться в злокачественный процесс в редких случаях, то во 2 степени риск перерождения увеличивается. Дисплазия 3 степени считается уже неинвазивным раком.
Однако, процесс остается обратимым, если, разумеется, заболевание своевременно и правильно лечится.
Какими могут быть симптомы
Дисплазия редко проявляется яркими признаками — такое может происходить только в том случае, когда к процессу присоединяется бактериальная инфекция.
При этом женщина может жаловаться на следующие симптомы:
- появление жжения и зуда во влагалищной области;
- возникновение нетипичных выделений с неприятным запахом. Выделения могут иметь кровяную примесь, и чаще всего появляются после половой близости;
- половые контакты могут стать болезненными или, по крайней мере, дискомфортными;
- в некоторых случаях имеют место болевые ощущения, которые локализуются не только в нижней части живота, но и в околопупочной области, и в пояснице.
От инвазивного его отличает то, что злокачественный процесс затрагивает только эпителиальный слой слизистой, и не распространяется на нервы, сосуды и мышцы.
Медицинский прогноз
В целом, любая степень дисплазии шеечной области, если ее адекватно лечить, имеет благоприятный прогноз. Поэтому нужно очередной раз подчеркнуть важность правильной диагностики и дальнейшей комплексной терапии – только неукоснительное выполнение всех врачебных рекомендаций может привести к полному избавлению от серьезного недуга.
Современный ритм жизни откладывает значительный отпечаток на репродуктивном здоровье женщины – неправильное питание, частая смена половых партнеров, аборты, нехватка времени на визит к гинекологу, халатное отношение к рекомендациям врача – все это приводит к достаточно серьезным недугам.
Дисплазия – это предраковое состояние, а ее 2 степень – это шаг до неинвазивного рака шейки матки. Несмотря на то, что недуг протекает бессимптомно, женщина должна понимать, что без лечения дисплазия трансформируется в рак, который является необратимым процессом.Но считать дисплазию приговором не стоит – современная медицина обладает рядом возможностей полностью избавить женщину от этой патологии, главное, чтобы женщина в точности исполняла все назначения специалиста.
Другие степени заболевания
Современная медицина выделяет 3 степени дисплазии:
- легкая – в этом случае изменение структуры клеток выражено в незначительной степени, а патологический процесс затрагивает только треть нижней части слизистой – 1/3 часть;
- умеренная дисплазия характеризуется более четкими морфологическими изменениями клеток, а что касается обширности патологии – процесс затрагивает 2/3 от всей толщи слизистой;
- тяжелая форма патологии – неинвазивный рак – при этом изменения касаются всех клеток, что приводит к повреждению всех слое в слизистой, но распространения на окружающие ткани нет.
К чему приводит отсутствие лечения
В некоторых случаях организм женщины может самостоятельно бороться с вирусом папилломы, однако, это наблюдается в меньше, чем в половине всех случаев дисплазии шейки матки.
https://www.youtube.com/watch?v=Wtt5av1IVYQ
Если иммунная система работает как положено, то через несколько месяцев после диагностики недуга, дисплазия может излечиться самостоятельно. Но почти у половины женщин с диагнозом «дисплазия» недуг стабилизируется и остается во 2 стадии на несколько лет.
25% женщин, страдающих от дисплазии, без соответствующего лечения наблюдают различные осложнения недуга.
Это может быть бесплодие, сильные воспалительные или инфекционные процессы, и самое страшное – прогрессирование заболевания в 3 стадию с последующей трансформацией в злокачественный процесс.
Диагностические меры
Так как выраженных клинических признаков дисплазия не имеет, диагностика начинается с осмотра пациентки в гинекологическом кресле. Врач обнаруживает покраснение слизистой, блеск зева, изменение в рельефе эпителия, пятна, наросты.
Точный диагноз только на основании гинекологического осмотра поставить невозможно, поэтому используются следующие диагностические мероприятия:
- кольпоскопия. Врач осматривает слизистую при помощи оптического прибора, во время данной процедуры имеется возможность взять материал для последующих лабораторных исследований;
- анализ мазка на цитологию. Это необходимо для обнаружения в мазке вируса папилломы и для определения его штамма;
- биопсия. Этот анализ позволяет определить состояние эпителиальных клеток и их слоев. Помимо этого, в ходе анализа устанавливается стадия патологического процесса;
- ПЦР-диагностика необходима для выявления вируса папилломы и для определения его концентрации.
В случае недостатка информации после проведенных исследований, пациентка может быть направлена на ИФА или культуральную диагностику, возможно, также придется сдать кровь на гормоны и пройти диагностику внутренних органов.
Медикаментозное лечение
Чтобы успешно справиться с заболеванием, необходимо устранить причину, которая его спровоцировала.
Тактика лечения подбирается в индивидуальном порядке, в зависимости от:
- степени поражения;
- наличия фоновых недугов;
- возраста женщины;
- планов на дальнейшую беременность.
Консервативная терапия заключается в следующем:
- санация половых органов;
- регулярное наблюдение динамики;
- восстановление гормонального сбоя;
- лечение заболеваний эндокринной системы;
- лечение и профилактика воспалительных процессов половой сферы;
- лечение и профилактика инфекций половых органов;
- поливитаминные комплексы;
- применение иммуностимуляторов – Интерферона или его аналогов.
Требуется ли хирургическое вмешательство?
В случае отсутствия положительной динамики при консервативном подходе к лечению, а также если заболевание прогрессирует в следующую стадию, необходимо хирургическое лечение.
Операция по устранению дисплазии может осуществляться несколькими способами, выбор которых зависит от скорости развития процесса, а также от потенциальной опасности трансформации в злокачественное заболевание.
Самым простым вариантом хирургического лечения дисплазии является прижигание медикаментами. Чаще всего используется Солкогин, Солквагин, Ваготид и другие.
Другие методики хирургического вмешательства:
- диатермокоагуляция;
- электроконизация;
- криодеструкция;
- прижигание лазером;
- радиоволновое лечение;
- лечение ультразвуком;
- аргоноплазменная абляция.
читайте также про лечение дисплазии прибором Алмаг.
Если женщина планирует в будущем беременность, она обязательно должна предупредить об этом врача, чтобы тот подобрал метод лечения, который не будет впоследствии влиять на процесс деторождения.
В тяжелых случаях может потребоваться полное или частичное удаление шейки матки, а если заболевание трансформировалось в инвазивный рак – полное удаление всей матки.
Возможные последствия
Помимо перехода заболевания в следующую стадию, 2 степень дисплазии может иметь следующие последствия:
- воспалительные процессы;
- инфекционные процессы;
- деформация шейки матки.
Хирургическое лечение тоже может спровоцировать ряд осложнений, самыми частыми среди которых являются:
- кровотечения;
- образования шрамов и рубцов;
- рецидив недуга;
- инфицирование послеоперационной ранки.
Влияние на беременность
В целом для вынашивания ребенка дисплазия опасности не представляет, однако, гормональные всплески, которые наблюдаются при беременности, могут спровоцировать прогрессирование или осложнения заболевания.
Кроме того, негативное влияние на беременность будут оказывать воспалительные и инфекционные процессы, которые являются частым спутниками дисплазии. Именно поэтому все беременные, у которых диагностирована дисплазия, должны находится на особом и тщательном контроле у специалиста.
Что касается естественных родов, то дисплазия может существенно их осложнить, поэтому рекомендуется кесарево.
Отзывы женщин
Ниже представлены отзывы женщин, у которых была диагностирована дисплазия шейки матки:
Заключение
Дисплазия 2 степени – это предраковое состояние, которое, к счастью, обратимо. Главное, чтобы женщина своевременна посещала врача и выполняла все его требования. В этом случае трансформации в инвазивный рак можно избежать и сохранить репродуктивное здоровье.
В видео рассказывается про лечение дисплазии:
Источник: https://zhenskoe-zdorovye.com/ginekologija/bolezni-matki/displaziya-shejki/2-stepeni.html
